诱导性咳嗽联合咽部冷刺激对急性脑梗死吞咽障碍的康复作用
2017-01-04曾丽红陈玉娇林佩霞
曾丽红 陈玉娇 林佩霞
诱导性咳嗽联合咽部冷刺激对急性脑梗死吞咽障碍的康复作用
曾丽红 陈玉娇 林佩霞
目的 探讨诱导性咳嗽联合咽部冷刺激对急性脑梗死合并吞咽功能障碍患者的护理效果及应用价值。方法选取2013年8月至2015年8月间神经内科急性脑梗死合并吞咽困难患者280例随机表法分组,对照组140例行常规护理,包括健康教育、心理护理、调整进食体位、针对性调节食物性状、空吞咽训练,并遵医嘱按时按量给予神经内科用药。观察组140例在此基础上加行诱导性咳嗽及咽部冷刺激训练。观察2组患者治疗前后吞咽功能的分级情况,并进行效果评价。结果观察组患者护理后较护理前吞咽功能改善分级比较差异有统计学意义(U=9.759,P<0.01),对照组护理前后比较差异有统计学意义(U=2.523,P<0.01),护理后观察组较对照组吞咽功能改善更明显,2组间数据比较差异有统计学意义(U=6.925,P<0.01)。观察组吞咽功能改善总有效率为91.4%,显著高于对照组78.6%,2组间数据比较差异有统计学意义(χ2=9.076,P<0.01)。观察组患者满意度为87.1%,显著高于对照组68.6%,2组间数据比较差异有统计学意义(χ2=14.004,P<0.01)。结论联合应用诱导性咳嗽与咽部冷刺激改善急性脑梗死患者吞咽障碍效果良好,有利于提高患者咽部神经灵敏性,提高吞咽功能,适合临床推广。
诱导性咳嗽;咽部冷刺激;急性脑梗死;吞咽障碍
急性脑梗死发生后,伴发有多种并发症状,包括运动功能障碍、语言功能障碍、吞咽功能障碍等。由于吞咽障碍在临床上表征性较弱,很多医患人员更重视语言和运动功能的改善与调节,反而忽视了患者吞咽功能的纠正和恢复。有数据显示,在我院性脑梗死患者中,约51%的比例发生吞咽障碍,而吞咽障碍又可进一步引发营养不良、吸入性肺炎等,不仅影响预后,也给患者在心理上带来负担[1,2]。鼻饲给养是一种常见的方法,但由于其易引起呼吸道感染,且患者较痛苦,家属认可度低,也易引起医疗纠纷[3]。近年来对急性脑梗死患者吞咽功能康复治疗和护理的研究逐渐增多,包括时间护理、咽部冷刺激、口腔护理、针药配合等。我院结合诱导性咳嗽与咽部冷刺激,报道如下。
1 资料与方法
1.1 一般资料 选取我院2013年8月至2015年8月间神经内科急性脑梗死合并吞咽困难患者280例为研究对象,采用数字表随机对照分组。观察组140例,男90例,女50例;年龄40~79岁,平均(59.8±7.8)岁;左侧偏瘫74例,右侧偏瘫66例。对照组140例,男88例,女52例;年龄43~82岁,平均(61.3±8.3)岁;左侧偏瘫72例,右侧偏瘫68例。2组患者性别比、年龄、偏瘫侧、吞咽功能分级等一般资料经比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 (1)急性脑梗死诊断标准符合1995年第四届脑血管病学术会议上制订的相关标准;(2)患者入院后均行CT或MRI诊断,可见卒中征象;(3)患者生命体征稳定,神经学体征无恶化,无意识障碍,无语言理解障碍;(4)所有患者均参照洼田氏饮水试验进行吞咽障碍分级;(5)排除心、肾等重要器官功能不全者;(6)患者家属对治疗和护理方案知情并同意。
1.3 方法 全部受试患者均常规给予综合治疗护理,包括健康教育、心理护理、调整进食体位、针对性调节食物性状、空吞咽训练,并遵医嘱按时按量给予神经内科用药。 观察组在此基础上加行咽部冷刺激和诱导性咳嗽训练。(1)诱导性咳嗽训练:患者取健侧卧位,护士双手手指指腹合拢,掌指关节呈120°左右屈曲形成全掌杯状,以腕关节为中心活动掌部,利用腕力自上而下、自外而内的对患者支气管走向快速的叩击刺激,背部起始点为第十肋间隙,胸部起始点为第六肋间隙,叩击频率120~180次/min,每一肺叶1~3 min,叩击过程中鼓励患者咳嗽,力度以患者不感疼痛为宜。随后予以震颤护理,于患者呼气期,护士将手掌握紧贴患者胸壁,予以胸壁适当压力的同时上下抖动形成震颤,每部位重复6~7个呼吸周期。随后行咽部刺激,棉棒沾浓度0.9%的氯化钠溶液,请患者张口后将棉棒送入咽部快速下压,诱导刺激咳嗽,每次咳嗽2~3次即停,每日刺激3~4次为宜。(2)咽部冷刺激:无菌棉签浸浓度5%葡萄糖水后,平铺于无菌包装袋,送入冰箱冷冻2 h。请患者取坐位或半卧位,张开嘴,取冰冻好的棉签伸入口腔内,分别刺激患者的前后腭弓、软腭、咽后壁、上下牙咬合面、内外面等,使各部位肌肉收缩,同时让患者发出“啊”音,后30 ml冰水漱口,每日3~4次。最后取冰块对患者口唇、脸颊、颈部唾液腺等进行快速的拍扫。
1.4 观察指标 (1)吞咽功能分级[4]采用洼田氏饮水试验进行评价,患者取坐位或半卧位,给予30 ml温水经口饮下,记录患者饮水时间和次数。Ⅰ级:5 s内一次性完成,且无呛咳;Ⅱ级:一次性完成但超过5 s且无呛咳,或无呛咳但分多次饮完;Ⅲ级:一次性完成,但期间有呛咳;Ⅳ级:未能饮尽,多次呛咳;Ⅴ级:难饮尽,常呛咳。 (2)效果评价[5]分为痊愈、有效和无效。痊愈:患者无吞咽障碍,吞咽功能评级Ⅰ级;有效,患者吞咽功能较治疗护理前明显改善,评级Ⅱ~Ⅲ级;无效:吞咽功能较治疗护理前无显著变化,评级Ⅳ~Ⅴ级。 (3)患者满意度评价:于患者出院前,由责任护士指导患者填写满意度调查表,了解患者对临床护理的满意程度。
1.5 统计学分析 应用SPSS 19.0统计软件,疗效采用百分比表示,组间行χ2检验,分级资料采用等级秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 吞咽功能分级变化 观察组患者护理后较护理前吞咽功能改善分级比较差异有统计学意义(U=9.759,P<0.01),对照组护理前后比较差异有统计学意义(U=2.523,P<0.01),护理后观察组较对照组吞咽功能改善更明显,2组间数据比较差异有统计学意义(U=6.925,P<0.01)。见表1。
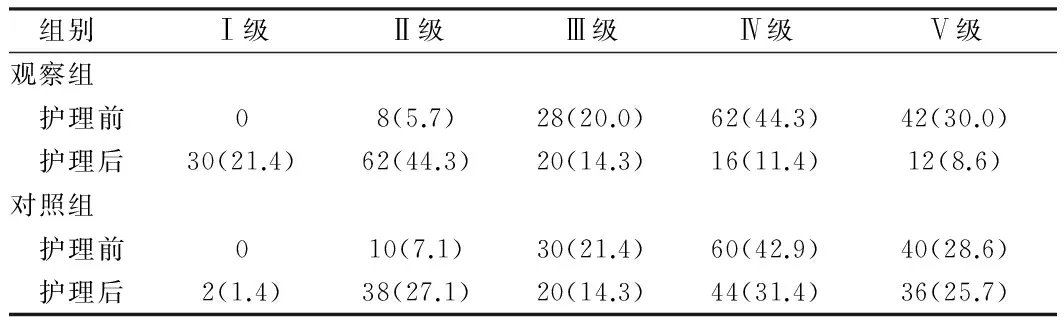
表1 2组患者治疗护理前后吞咽功能分级变化比较 n=140,例(%)
2.2 疗效评价 观察组吞咽功能改善总有效率为91.4%,显著高于对照组78.6%,2组间数据比较差异有统计学意义(P<0.01)。见表2。

表2 2组患者疗效结果比较 n=140,例
2.3 患者满意度 观察组患者满意度为87.1%,显著高于对照组68.6%,2组间数据比较差异有统计学意义(P<0.01)。 见表3。
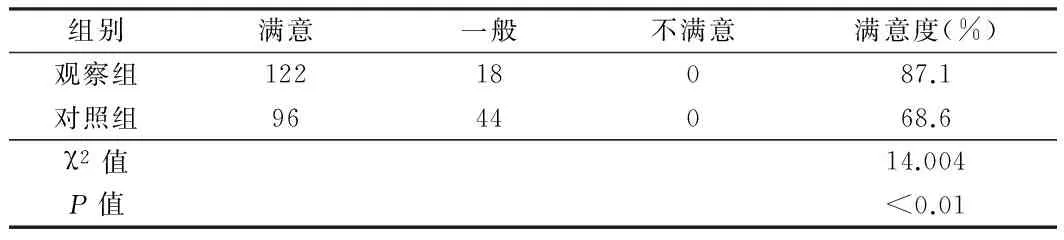
表3 2组患者满意度评价比较 n=140,例
3 讨论
急性脑梗死后发生吞咽功能障碍的患者有一半以上,吞咽功能障碍不仅仅影响了患者的正常生活,导致营养不良、脱水等,降低生活质量,引起患者心理上的负担,造成身心受伤;更重要的是,由于吞咽功能障碍,大多不会咳嗽,口咽部及气道内存留的分泌物增多,易引发吸入性肺炎,进而给患者机体带来进一步重创,已有报道证实肺炎是急性脑梗死后患者病死的重要诱发因素[6,7]。有研究指出,吞咽障碍多因假性球麻痹或球麻痹引发,病因在于双侧皮质脑干束以及脑干下部等部位发生病变[8]。
轻度吞咽功能障碍患者一般只表现为吞咽时有不畅感,或者发生误吞,而严重者可能发生水电解质紊乱,甚至出现营养不良。重度吞咽功能不良还可能因引发吸入性肺炎等而造成死亡。吞咽障碍的护理与康复属于多学科相协作的长期过程,不仅需要多种护理手段综合实施,且需要包括医师、康复护士、作业治疗师、物理治疗师、言语治疗师、营养师、心理治疗师、社会工作者的共同参与与努力[9,10]。尽管目前我国临床对于急性脑梗死后合并吞咽功能障碍有一些综合性的护理方案,包括健康教育、心理护理、调整进食体位、针对性调节食物性状、空吞咽训练、遵医嘱给药等[11],但效果有限,尚不能达到临床及患者满意。
为减少肺炎的发生,刺激患者咳嗽、有效排出痰液等分泌物十分必要,有效预防呼吸道感染也为患者尽早康复提供保障。利用外部刺激诱发咳嗽,对于咳嗽困难的患者是一种较好的护理方式[12]。诱导性咳嗽训练主要通过对患者背部和胸部沿气管走向的叩击,刺激气管等呼吸道黏膜组织,从而引起反射性咳嗽,帮助患者排痰和排出呼吸道分泌物。诱导性咳嗽属于被动咳嗽,叩击时应以患者不感疼痛为宜,且每次叩击要鼓励患者尝试着去咳嗽,提高护患的配合度,促进护理效果的提高。以棉棒伸入口腔快速下压也是一种较好的刺激咳嗽的方式,由于咽部黏膜内分布大量的受脑神经支配的末梢感受器,包括舌咽神经、迷走神经等形成的咽丛使咽部感觉灵敏,外部异物刺激时,神经末梢可立即将信息传递给大脑,促进咽部多条肌肉产生协同作用,进而引发咳嗽,促进患者排出咽部分泌物。
咽部冷刺激的护理方法近些年来研究逐渐增多,其主要原理在于通过低温刺激患者咽部和软腭的敏感性,促进咽部神经丛的感觉输入和大脑皮层的接收与反馈,同时也有助于促进神经元柚突的现生,提高神经元兴奋性[13]。同时,冷刺激可刺激口腔周围及面部的肌肉收缩,改善肌肉组织的僵硬状态,从而提高吞咽时肌肉组织的配合度,改善吞咽功能。咽部冷刺激操作时应注意几方面问题[14]:(1)注意棉签冷冻随取随用,避免解冻而影响效果;(2)注意一次性使用冰冻棉签,污染物回收,避免交叉感染;(3)棉签浸入葡萄糖溶液的作用为刺激口腔分泌腺以提高反射性咳嗽效果;(4)注意日常的口腔护理。
于小平等[15]的相关研究还在咽部冷刺激的研究基础上增加了时间护理,根据生物学家的相关研究结果,人体在9∶00~11∶00、16∶00~17∶00以及19∶00~20∶00时,精神活动相对较高,是精神愉快、增强与人接触交流能力、配合度高等行为模式发生的高发时间段,有利于提高患者对临床护理的配合度,利用这些时间段进行规律性的护理,也有助于提高效果。该研究结果显示,根据人体节律的变化规律定时给患者进行咽部冷刺激训练,较非时间规律性护理的患者效果更好,可明显改善患者的吞咽能力。因此,未来临床也可尝试配合时间护理,以进一步提高护理效果。
本组研究中,观察组患者护理后的吞咽功能分级改善程度显著优于对照组,经疗效评价也可知观察组效果更满意,且患者的满意度较高。当然,护理过程中不可忽视口腔护理、肺部感染预防与护理、心理护理、鼻饲、胃肠营养等常规护理。基础性护理是从患者身心两方面对可能引发感染、消极应对等因素进行早期干预,为患者提供更加适宜的护理环境,提高护理效果。另外,应重视日常对患者吞咽功能的训练,吞咽功能训练有助于预防患者的咽下肌群失用性萎缩,向患者的脑细胞不断的输送刺激性信息,以利于帮助脑功能的修复与重建[16]。如此训练,患者的生活处理能力可更快更好的恢复,也有利于促进脑血管相关疾病的预后改善,提高患者生活质量。
综上所述,联合应用诱导性咳嗽与咽部冷刺激改善急性脑梗死患者吞咽障碍效果良好,有利于提高患者咽部神经灵敏性,提高吞咽功能,适合临床推广。
1 李敏,李胜活,张朝霞,等.脑卒中吞咽障碍的康复结局影响因素研究.当代医学,2013,6:1352-1355.
2 凌卫仙,欧小凡.脑卒中患者吞咽障碍评估和营养支持护理体会.护士进修杂志,2013,12:321-323.
3 张桂艳.早期针灸联合康复训练治疗急性脑梗死后吞咽障碍疗效研究.世界最新医学信息文摘:连续型电子期刊,2015,53:262-263.
4 黄奕旻,曾科学.中药联合针刺疗法治疗脑卒中吞咽障碍的疗效研究.实用中西医结合临床,2014,14:135-137.
5 贾生菊,张蓉.诱导性咳嗽联合咽部冷刺激在急性脑卒中吞咽障碍患者康复的研究.青海医药杂志,2014,44:5-8.
6 陈丽玲.脑卒中患者吞咽障碍评估和营养支持护理体会.中外医学研究,2014,12:66-68.
7 张婉.改良式口腔护理配合时间护理在脑卒中吞咽障碍患者中的应用.护理实践与研究,2012,9:109-112.
8 张莉,封海霞,鞠昌萍,等.电刺激治疗脑卒中后吞咽障碍的疗效观察.护士进修杂志,2013,2:182-184.
9 赵娟娟,卜艳彬,宫玉翠,等.诱导性咳嗽在胸部术后护理中的应用研究.中华全科医学,2012,8:1632-1633.
10 张英姿.系统化护理干预对脑卒中吞咽障碍患者的效果观察.基层医学论坛,2013,18:2326-2328.
11 宋福聪.VitalStim吞咽障碍治疗仪在治疗急性脑梗死患者吞咽障碍的临床研究.河北医科大学,2012.18-20.
12 何德深,梁炳松,李育英,等.浅谈改善急性脑梗死吞咽障碍的康复方法.数理医药学杂志,2014,6:738-739.
13 靳美,戴艳萍,宋培云.诱导性咳嗽联合咽部冷刺激对急性脑梗死吞咽障碍的康复作用.中国继续医学教育,2015,32:43-44.
14 丁德权,谭峰,张明霞,等.电刺激加电针对急性脑梗死后吞咽障碍的疗效观察.中国医药科学,2011,1:60-61.
15 于小平,宋宗梅,张继红.时间护理加咽部冷刺激在脑卒中吞咽障碍患者早期康复中的应用研究.护士进修杂志,2010,25:1551-1553.
16 高西平.神经肌肉电刺激治疗急性脑梗死后吞咽困难的疗效观察.中国医药指南,2014,27:189-190.
10.3969/j.issn.1002-7386.2016.24.043
518109 广东省深圳市龙华人民医院内三科
R 473.5
A
1002-7386(2016)24-3823-03
2016-05-21)
