间断恶心、呕吐3个月
2015-03-11何艳琼,高影,李菲等
·病例讨论·
间断恶心、呕吐3个月
病历摘要
患者女,35岁,因“间断恶心、呕吐3个月”入住我院胃肠内科。患者3个月前行剖宫产手术,术中及术后无大出血病史,产后无乳。逐渐出现恶心、呕吐,每日进食量少,伴乏力,体质量明显减轻。既往孕9个月时突发双眼不适,无头痛及恶心、呕吐症状,曾在我院眼科检查视野,结果为:双颞侧视野缺损。产后1个月双眼不适症状自行缓解。查体:体温37.5 ℃,血压90/60 mmHg,一般状态差,脱水貌,精神萎靡,表情淡漠。双眼球无突出。甲状腺Ⅰ度肿大,质地中等,颈部无触痛。双肺未闻及干湿罗音。心率110次/min,心音正常,节律规整。腹软,无压痛、反跳痛及肌紧张,肝脾未触及。双下肢无水肿。辅助检查:甲功五项:促甲状腺素(TSH) 0.008 μIU/mL,游离T3(FT3) 9.54 pmol/L,游离T4(FT4) 42.02 pmol/L,甲状腺球蛋白抗体(TGAb) 436.00 IU/mL,抗甲状腺过氧化物酶抗体(TPOAb) 52.06 IU/mL。血清TSH受体抗体:0.3 IU/L。甲状腺吸碘率:2 h 4.73%,4 h 3.21%,24 h 5.56%。血离子:Na+135 mmol/L,CL-96.8 mmol/L,Ca2+3.39 mmol/L。空腹血糖4.56 mmol/L,尿酮体(+++),尿糖阴性。肝功:门冬氨酸氨基转移酶162 U/L,丙氨酸氨基转移酶110 U/L,白蛋白37.0 g/L,总胆红素55.9 μmol/L,直接胆红素34.3 μmol/L,间接胆红素21.6 μmol/L。甲状旁腺激素 2.9 pg/mL。乙肝标志物、丙型肝炎抗体、抗核抗体系列均为阴性。初步诊断为:产后甲状腺炎,高钙血症。经过补液、利尿及保肝、降钙、对症治疗3 d后,患者脱水状态纠正,血Ca2+恢复正常,血Na+在124~137 mmol/L波动,但患者仍精神萎靡、食欲不振,仍有恶心、呕吐,转入内分泌科。为进一步明确患者恶心及呕吐的原因,进行了以下检查:血清促肾上腺皮质激素及皮质醇(ACTH-F)节律:ACTH (00:00时) 0.22 pmol/L,ACTH (08:00时) 0.22 pmol/L,ACTH (16:00时) 0.22 pmol/L。24 h尿量2.50 L,24 h尿游离皮质醇(UFC)0.2 nmol。性激素六项:雌二醇(E2) 353 pmol/L,孕酮(PROG) 0.47 nmol/L,泌乳素(PRL) 5.25 mIU/L,促卵泡刺激素(FSH) 4.06 mIU/mL,生长激素(GH) 0.482 ng/mL,睾酮(TESTO) 0.03 nmol/L,促黄体激素(LH) 2.53 mIU/mL。血沉25 mm/h,超敏C反应蛋白6.00 mg/L。甲状腺彩超:甲状腺体积增大,腺体回声减低、增粗,分布欠均匀,腺体内血流信号未见增多。超声提示:甲状腺实质弥漫性改变。磁共振垂体平扫及增强扫描结果未见明显异常(图1)。临床诊断为:淋巴细胞性垂体炎(LyH),产后甲状腺炎。给予氢化可的松早15 mg,晚5 mg口服,2 d后患者恶心、呕吐、乏力症状明显好转,正常进食,心率70次/min,血液各子均恢复正常。1周后复查肝功基本恢复正常。复查甲功三项:TSH 0.031 uIU/mL,FT33.33 pmol/L,FT416.14 pmol/L。患者出院后,继续口服糖皮质激素治疗。
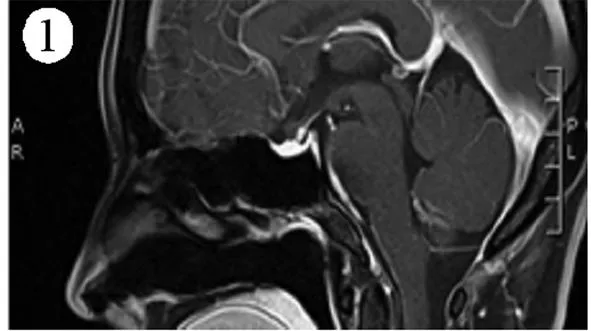
注:蝶鞍不大,鞍底无下陷,垂体不大,其内信号均匀,增强扫描未见明显异常强化,垂体柄尚居中,视交叉无移位,双侧海绵窦未见明显异常。
图1患者确诊时的垂体增强核磁共振
讨论
住院医师:本例患者的病例特点为:青年女性,产后发病。主要的临床表现为恶心、呕吐,体质量明显减轻。既往无甲状腺疾病史。入院后的主要体征为明显的脱水。甲状腺Ⅰ度肿大,质地中等,局部无压痛。甲功五项的结果提示为甲状腺毒症,但甲状腺吸碘率降低;血ACTH-F节律及24 h UFC结果提示为继发性肾上腺皮质功能减退;病程中有短暂的高钙血症;垂体核磁未见明显的占位性病变。糖皮质激素替代治疗后,患者病情明显好转。随访半年,患者逐渐表现出性腺功能减退,需要激素替代治疗。结合患者的病例特点及病程经过,考虑其为腺垂体功能减退症,产后甲状腺炎,但是病因尚不十分清楚。
主治医师:本例患者在孕9个月时出现双颞侧视野缺损,剖宫产后3个月逐渐出现恶心、呕吐、乏力及体质量明显减轻,表情淡漠,精神萎靡,血压偏低,产后无泌乳,无多尿,产后一直无月经,性欲减退,结合其血清ACTH-F水平,可明确诊断为LyH。因该患者无剖宫产术中及产后出血病史,席汉综合征所致的腺垂体功能减退可以除外。根据垂体核磁共振结果,可以除外垂体瘤。该患者既往无甲状腺疾病史,结合产后甲功五项及甲状腺吸碘率结果,产后甲状腺炎诊断明确。该患者虽然未进行垂体病理检查,但腺垂体功能改变同时伴发自身免疫性甲状腺炎,支持淋巴细胞性垂体炎的诊断。另外,本例患者病程中出现一过性的高钙血症,考虑其主要为长时间的恶心、呕吐及进食减少导致的严重脱水所致,同时甲状腺毒症也会加重高钙血症。本例患者的甲状旁腺激素水平正常,基本可以除外甲状旁腺功能亢进所致的高钙血症。
主任医师:LyH是一种较少见的自身免疫性内分泌系统疾病,以垂体组织内淋巴细胞浸润为特征。目前认为LyH是一种器官特异性自身免疫性疾病。因为此病发病率低,临床研究较少,很多患者被误诊为垂体瘤,经过手术治疗,病理证实为本病。本病起病隐匿,男性罕见,男女之比约1∶8.5。确诊时年龄为34.5~44.7岁,约57%发生在妊娠期间和产后。
LyH的临床表现多变,与炎症侵犯的范围和严重程度密切相关,主要的临床表现包括高颅压症状、垂体前叶功能减退以及垂体后叶受累的表现。本病常同时合并其他自身免疫性疾病,如银屑病、桥本甲状腺炎、系统性红斑狼疮、自身免疫性肝炎等。诊断LyH的金标准是病理检查,因垂体活检的创伤性较大,患者不易接受,故目前临床多采用排除性诊断。LyH的治疗,主要是减轻垂体炎症所致的占位效应,补充垂体—靶腺激素的不足。减轻垂体占位效应的主要措施包括免疫抑制剂、手术治疗及放射治疗。LyH是一种自身免疫性疾病,一般情况下,应该首选内科保守治疗。常用的免疫抑制治疗包括糖皮质激素、硫唑嘌呤及环孢素A等。对于垂体肿块迅速增大导致头痛、视力下降和视野缺损或糖皮质激素治疗无效者,可考虑手术治疗。本例患者来我院就诊时,视野缺损症状已经缓解,垂体核磁共振未见明显占位效应,因此未进行免疫抑制治疗,而是给予靶腺激素替代治疗。
LyH合并产后甲状腺炎是一种少见自身免疫性疾病,有一定的自限性,也可能多次复发。有一些报道发现,LyH患者早期已经具有了垂体功能低下的临床表现和内分泌证据,但影像学异常往往在出现临床症状数月或者数年之后才表现出来,这也提示了此类患者进行长期影像学监测的重要性。该患者起病初垂体核磁未见异常,在出院半年后随访出现垂体柄改变,因此该患者仍需继续定期随访,密切监测垂体功能、甲状腺功能、血电解质水平。
后记:患者出院后半年,规律服用氢化可的松,曾服用优甲乐25 μg/d 3个月,停药3个月。饮食、睡眠好,体质量稳定,但一直无月经,性欲明显减退,阴道分泌物少。采血前48 h停用氢化可的松。复查甲功三项:TSH 4.47 uIU/mL,FT3 5.25 pmol/L,FT4 15.26 pmol/L。血ACTH-F节律及24 h UFC,F(00:00时) 3.06 nmol/L,F(08:00时) 2.53 nmol/L,F (16:00时) 1.2 nmol/L。ACTH (00:00时):0.22 pmol/L,ACTH (08:00时) 0.22 pmol/L,ACTH(16:00时) 0.22 pmol/L。24小时尿量2.50 L,24 h UFC 8.68 nmol。性激素六项:E240.000 pmol/L,PROG 0.030 nmol/L,PRL 5.36 mIU/L,FSH 8.810 mIU/mL,GH 0.237 ng/mL,TESTO 0.030 nmol/L,LH 4.560 mIU/mL。磁共振垂体平扫及增强扫描结果见图2。甲状腺彩超:甲状腺回声略减低、增粗,分布欠均匀,血流信号增多。考虑继续口服氢化可的松治疗,并给予人工月经周期治疗。
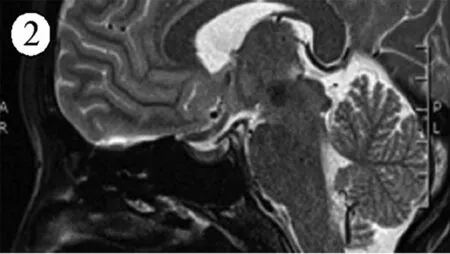
注:蝶鞍不大,鞍底无下陷,垂体中间较饱满,向上膨隆,增强扫描中间信号较两侧略减低,垂体柄居中,下部略增粗,视交叉无移位,双侧海绵窦未见明显异常。
图2随访半年的垂体核磁共振
doi:何艳琼,高影,李菲,奚树刚,谢晓娜(吉林大学第一医院,吉林 130000)10.3969/j.issn.1002-266X.2015.09.044
