影响胃恶性淋巴瘤患者预后的临床病理因素分析
2014-09-13缪国裕丰裕芳
缪国裕 丰裕芳
原发性胃恶性淋巴瘤(PGL)是临床常见的1种恶性肿瘤疾病,其发生率占胃恶性肿瘤疾病的2%~8%[1]。目前,临床对PGL的分期及治疗方案尚无统一标准,影响PGL患者预后的临床病理因素尚不明确。本研究观察了73例PGL患者的临床资料,并将其临床病理资料与预后的相关因素进行了分析,旨在探讨PGL临床特点与影响其预后的相关因素,现报告如下。
1 资料与方法
1.1 一般资料
研究对象共73例,来自2008年1月-2012年12月期间我院及张家港市第一人民医院收治的PGL患者,全部患者均符合Dawson等[2]关于PGL相关诊断标准。73例患者中男性41例,女性32例;年龄25~87岁,中位年龄54.8岁;最大肿瘤直径<7 cm者36例,≥7 cm者37例;治疗方法:手术治疗64例,非手术治疗9例。手术治疗64例,其中全胃切除术35例,胃大部切除术27例,姑息性手术2例;非手术治疗9例,均给予CHOP方案,化疗疗程4~8个周期。
1.2 病理特征
73例患者中,首发症状主要以腹痛、腹胀、反酸、嗳气、体重减轻、黑便、恶性呕吐为主。经病理检查均确诊为非霍奇金淋巴瘤,其中:B细胞型非霍奇金淋巴瘤69例,T细胞型非霍奇金淋巴瘤4例。病理组织类型分类[3]:低度恶性淋巴瘤40例,中度恶性淋巴瘤29例,高度恶性淋巴瘤4例。临床分期:参照Lugano分期标准[4]进行分期,Ⅰ期24例,Ⅱ期23例,ⅡE~Ⅳ期26例。
1.3 随访
全部患者均给予术后随访,出院后1年内每间隔3个月随访1次,1年后每间隔6个月随访1次,随访方式主要以门诊复查、电话随访等。
1.4 观察指标
观察本组患者1年、3年、5年存活率;观察年龄、性别、临床分期、肿瘤大小(最大肿瘤直径)、病理分级、治疗方法、手术方法等对PGL患者预后的影响。
1.5 统计学方法
所有数据采用SPSS 15.0软件进行统计分析,采用Kaplan-Meier法分析患者生存率,采用Log-rank检验对患者生存预后进行单因素分析,将单因素分析有意义的参数经Cox回归模型进行多因素回归分析,以P<0.05视为差异有统计学意义。
2 结果
2.1 影响PGL患者预后的单因素分析
本组73例患者,随访截止至2014年4月,存活51例,死亡22例,存活率为69.86%,经Kaplan-Meier生存分析显示,本组73例患者的1年、3年、5年累积生存率为89.5%、78.6%和71.4%。经单因素分析显示,临床分期、病理分级、治疗方式是影响PGL患者预后的危险因素(P<0.05),见表1。经Cox回归模型多因素分析显示,病理分级、治疗方式是影响PGL患者预后的独立危险因素(P<0.05),见表2。
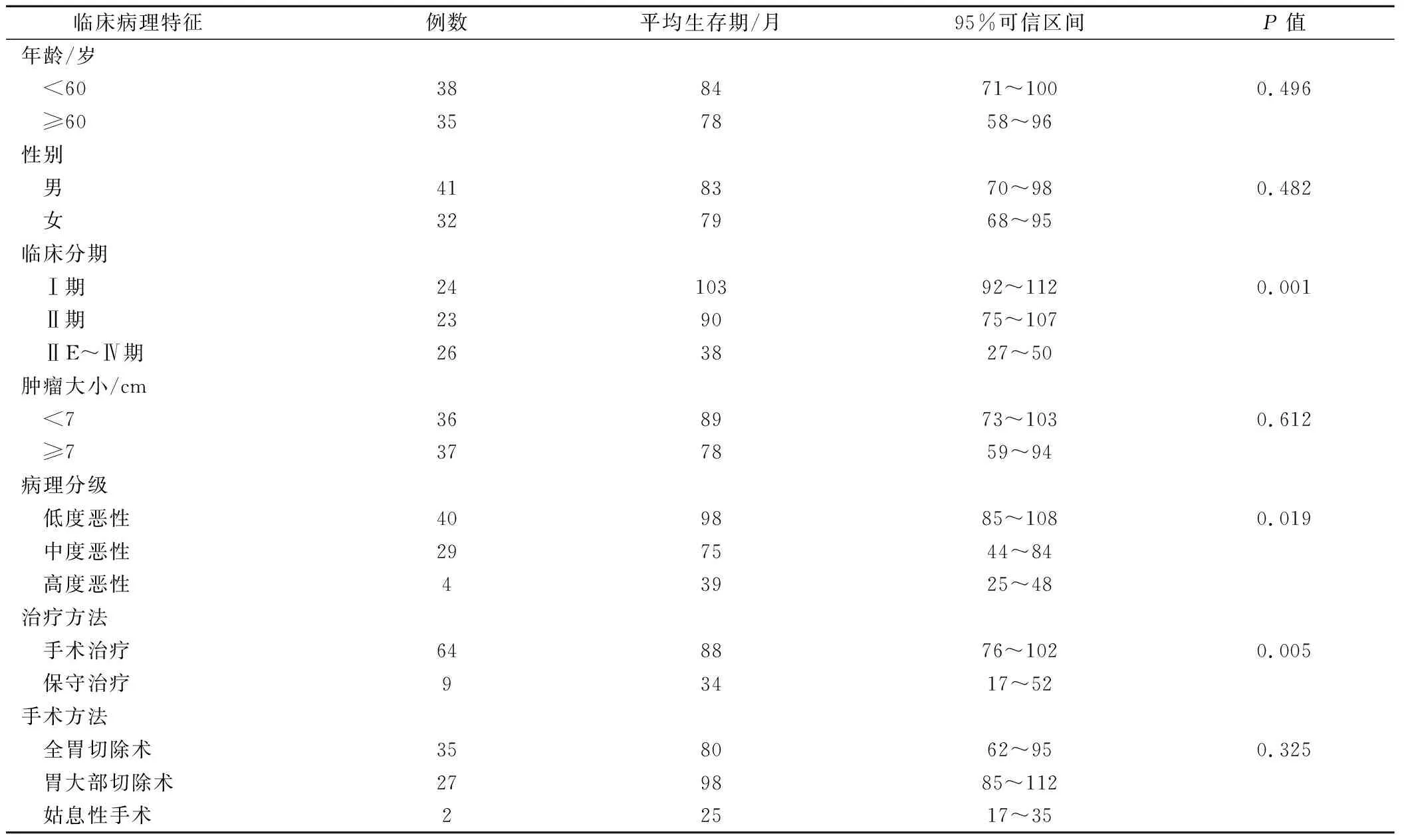
表1 影响PGL患者预后的单因素分析

表2 影响PGL患者预后的多因素分析
3 讨论
PGL是指起源于胃黏膜下层淋巴组织的一种恶性肿瘤疾病,其中以B细胞型非霍奇金氏淋巴瘤较为多见。目前,PGL的发病机制尚不明确,有报道指出,PGL与胃Hp感染密切相关,其发生、发展与EB病毒感染等因素有关[5]。无论PGL的发病机制如何,其临床表现主要为腹痛、腹胀、反酸、嗳气、体重减轻、黑便、恶性呕吐等。而仅有少数患者可见消化道出血、穿孔等症状。PGL在内镜下可表现为胃窦、胃体病变,并常侵犯至胃底、胃角及贲门。由于早期PGL多位于黏膜下层,通过胃黏膜和肌层内沿行纵向浸润、扩散,胃镜下很难发现早期PGL病变,即使是中晚期PGL,也很容易与胃溃疡、胃炎等混淆,从而导致误诊、漏诊。因此,当胃镜下腔内黏膜出现隆起性肿块时,应考虑到PGL的可能,并给予取样检查,以提高PGL的诊断率。
PGL的预后一直是临床关注的重点课题,如何改善PGL患者预后,提高患者生存质量已成为诸多学者研究的焦点。国内学者对影响胃恶性淋巴瘤患者预后的临床病理因素进行了大量研究,多数学者认为,PGL患者的临床分期是影响其预后的相关因素[6]。目前,PGL的临床分期及治疗方案尚无统一标准,常见分期标准主要由AnnArbor改良分期系统、Musshoff分期系统、Lugano分期系统、TNM分期系统等[7]。我国学者吕远等[8]研究显示,PGL病理类型、治疗方法是影响其预后的独立危险因素。刘辉等[9]研究显示,Musshoff分期与其恶性程度是影响PGL患者预后的独立危险因素。本研究通过对73例PGL患者临床资料分析,观察了影响PGL患者预后的临床病理因素,经单因素分析显示,临床分期、病理分级、治疗方式是影响PGL患者预后的危险因素(P<0.05)。经Cox回归模型多因素分析显示,病理分级、治疗方式是影响PGL患者预后的独立危险因素(P<0.05),而Lugano分期不是影响PGL患者预后的独立危险因素。由于本次研究病例较少,对于Lugano分期是否为影响PGL患者预后的独立危险因素,仍需大样本观察证实,但值得肯定的是,病理分级、治疗方式是影响PGL患者预后的独立危险因素。目前,对于PGL的治疗,主要包括手术治疗、化疗、免疫治疗、抗Hp治疗等。相关研究表明,联合放化疗治疗PGL可获得理想的治疗效果,且认为外科手术治疗PGL作用不明显[10]。但Blair等[11]研究显示,外科手术联合化疗治疗PGL的5年生存率高达90%,而单纯给予放化疗的PGL患者5年生存率仅为55%,两组患者5年生存率比较差异有统计学意义(P<0.05)。提示外科手术联合放化疗治疗PGL疗效显著。本研究也证实了上述观点,认为外科手术有助于PGL患者明确分期,提高治疗疗效,同时可避免不合理放化疗带来的严重并发症,手术后的放化疗可对肿瘤的局部控制及远处转移有积极作用。
综上所述,PGL临床表现缺乏特异性,容易造成漏诊和误诊,病理分级和治疗方式是影响PGL患者预后的独立危险因素。
[1] 陈清波,常 青,王洪波,等.原发性胃恶性淋巴瘤的临床分析〔J〕.实用癌症杂志,2008,23(5):500-502,506.
[2] Dawson IM,Cornes JS,Morrson BC.Prinary malaignantlymphoid tumors of the intestinal tract,report of 37caseswith a study of factors influencing prognosis〔J〕.Br J Surg,1961,49:80-89.
[3] National Cancer Institute sponsored study of classification of non-Hodgkin’s Iymphomas:summary and description of a working formulation for clinical usage.The Non-Hodgkin’s Lymphoma Pathologic Classification Project〔J〕.Cancer,1982,49(10):2112-2135.
[4] Rohatiner A,d’Amore F,Coiffier B,et al.Report on a wo-rkshop convened to discuss the pathological and staging classifications of gastrointestinal tract lymphoma〔J〕.Ann Oncol,1994,5(5):397-400.
[5] 熊博文,钟小红,吴晓安,等.非霍奇金恶性淋巴瘤并发膀胱癌1例报告〔J〕.实用癌症杂志,2012,27(5):535-535.
[6] 唐运莲,冬毕华,高天舒,等.胃癌、胃淋巴瘤与EB病毒感染的相关性 研 究〔J〕.南 华 大 学 学 报 医 学 版,2009,37(6):658-661.
[7] 许香贵,吴心愿.60例原发性胃淋巴瘤临床特征与预后分析〔J〕.福建医药杂志,2013,35(3):14-15.
[8] 吕 远,王晓娜,梁 寒,等.原发性胃淋巴瘤200例临床分析〔J〕.中华胃肠外科杂志,2012,15(2):157-160.
[9] 刘 辉,张汝鹏,李昉璇,等.原发性胃淋巴瘤204例临床病理特征与预后影响因素分析〔J〕.中华外科杂志,2012,50(2):106-109.
[10] 何义富,李宇红,黄慧强,等.59例原发性胃非霍奇金淋巴瘤的临床分析〔J〕.癌症,2005,24(4):475-477.
[11] Blair S,stail S,Tamim W,et al.Surgical resection im-proves survival in the treatment of early gastric lymphomas〔J〕.J Gastrointest Surg,2000,4(3):304-309.
