阴道三维超声结合间质线征对早期宫角妊娠与输卵管间质部妊娠的临床鉴别价值分析
2024-04-28蔡晓燕冼云开利倩芝林海龙蒋双兰林淑莲
蔡晓燕 冼云开 利倩芝 林海龙 蒋双兰 林淑莲
宫角妊娠(cornual pregnancy)是子宫特殊部位妊娠,是指胚胎种植在接近子宫与输卵管开口交界处的宫角部的子宫腔内妊娠, 其有可能导致以下的妊娠结局:①孕囊向宫腔生长, 或可到达妊娠晚期, 甚至自然分娩;②胚胎发育不良, 最终自然流产;③孕囊向宫腔外扩展生长, 宫角膨胀外凸, 导致血运丰富的宫角肌层逐渐变薄甚至破裂, 最终发生大出血[1]。其中, 宫角妊娠的自然流产率约为39%, 向宫外扩张并发生宫角破裂的几率约为14%[2]。输卵管间质部妊娠(interstitial ectopic pregnancy)是一种罕见的异位妊娠类型, 有破裂和出血的风险[3], 一旦发生破裂, 病情极其凶险, 可短时间出现失血性休克, 病死率高[3]。输卵管间质部妊娠的发生率约为所有异位妊娠的2%~4%, 诊断和管理具有挑战性[4]。宫角妊娠和输卵管间质部妊娠是孕囊着床在宫角区域不同部位的妊娠状态, 两者结局和临床处理原则迥异, 因此, 及时明确诊断意义重大。阴道三维超声较二维更立体, 可以更加清晰的展示出多角度细节, 间质线征是输卵管间质部妊娠的特异征象。故本研究主要探讨分析阴道三维超声结合间质线征对早期宫角妊娠和输卵管间质部妊娠的临床鉴别价值,以为临床诊断早期宫角妊娠和输卵管间质部妊娠提供指导依据, 研究报告如下。
1 资料与方法
1.1 一般资料 选取2021 年10 月~2023 年5 月本院收治的64 例早期异位妊娠患者, 纳入标准:①符合文献[5]中宫角妊娠或输卵管间质部妊娠的诊断标准, 临床表现为停经和不规则的阴道出血等症状;②所有患者均为单胎妊娠;③所有患者均同意研究内容且主动配合完成所有阴道检查。排除标准:①患者有出血症状且患有血液疾病;②患者临床资料不完整;③患者为其他部位的异位妊娠;④患者的临床影像学检查结果不明确, 画质模糊, 二次检查仍旧难以辨别。根据患者的病理检查结果分为宫角妊娠组(n=36)和间质部妊娠组(n=28)。宫角妊娠组的年龄为23~45 岁, 平均年龄为(34.23±4.84)岁;停经时间为30~90 d, 平均停经时间为(62.01±14.25)d。间质部妊娠组的年龄为22~45 岁, 平均年龄为(34.11±4.78)岁;停经时间为31~90 d, 平均停经时间为(61.97±14.36)d。两组一般资料无统计学差异(P>0.05), 有可比性。
1.2 检查方法 两组患者均进行阴道二维超声检查和阴道三维超声检查。诊断仪器包括GE-Voluson E8、E10 及三星HERA W9、迈瑞Resona R9S 彩色多普勒超声诊断仪, 探头的频率为7.5 MHz。检查前, 患者需排空膀胱, 记录两种检查方法的结果, 主要包括子宫形态、包块的位置、包块回声和血流信号。
1.3 观察指标 ①比较两种检查方法的诊断准确率,以手术及病理结果为标准, 统计正确例数。准确率=检查正确例数/病理检查正确结果例数×100.00%。②记录并比较阴道三维超声检查的检出特征, 包括:病变包块外凸、病变位置、宫角膨隆、周边肌层厚度、周层边界、子宫内膜连续、间质线征。③比较两种检查方法对宫角妊娠及输卵管间质部妊娠诊断的Kappa 一致性。
1.4 统计学方法 采用SPSS22.0 进行数据分析。计数资料用率(%)表示, 用χ2检验;计量资料以均数±标准差(±s)表示, 采用t 检验。P<0.05 为有统计学差异。采用Kappa 一致性分析两种方法的诊断价值,Kappa 值为0.6~1.0 之间说明一致性较高, 0.5~0.6 之间说明一致性一般, <0.5 说明一致性较低。
2 结果
2.1 两种检查方法的诊断准确率比较 阴道三维超声检查的宫角妊娠诊断准确率和间质部妊娠诊断准确率分别为88.89%和92.86%, 明显高于阴道二维超声检查的69.44%和60.71%, 差异有统计学意义(P<0.05)。见表1。
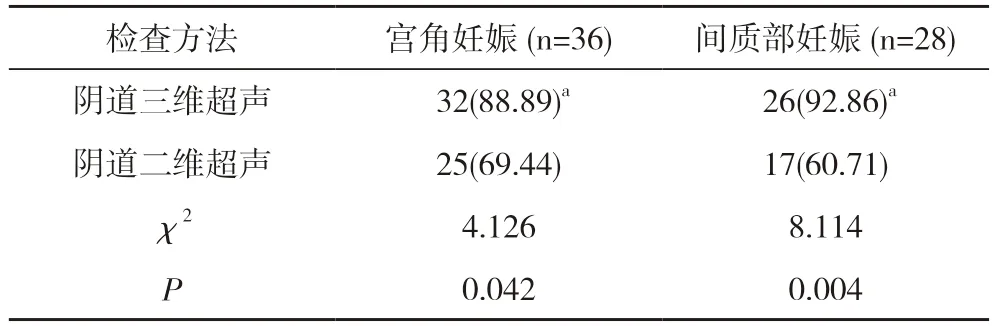
表1 两种检查方法的诊断准确率比较[n(%)]
2.2 两组患者阴道三维超声检查的检出特征比较 阴道三维超声检查显示, 间质部妊娠组的病变包块外凸发生率、宫角膨隆发生率、周边肌层厚度厚占比低于宫角妊娠组, 间质线征发生率高于宫角妊娠组, 差异有统计学意义(P<0.05)。两组的病变位置、周层边界和子宫内膜连续情况比较, 差异无统计学意义(P>0.05)。见表2。
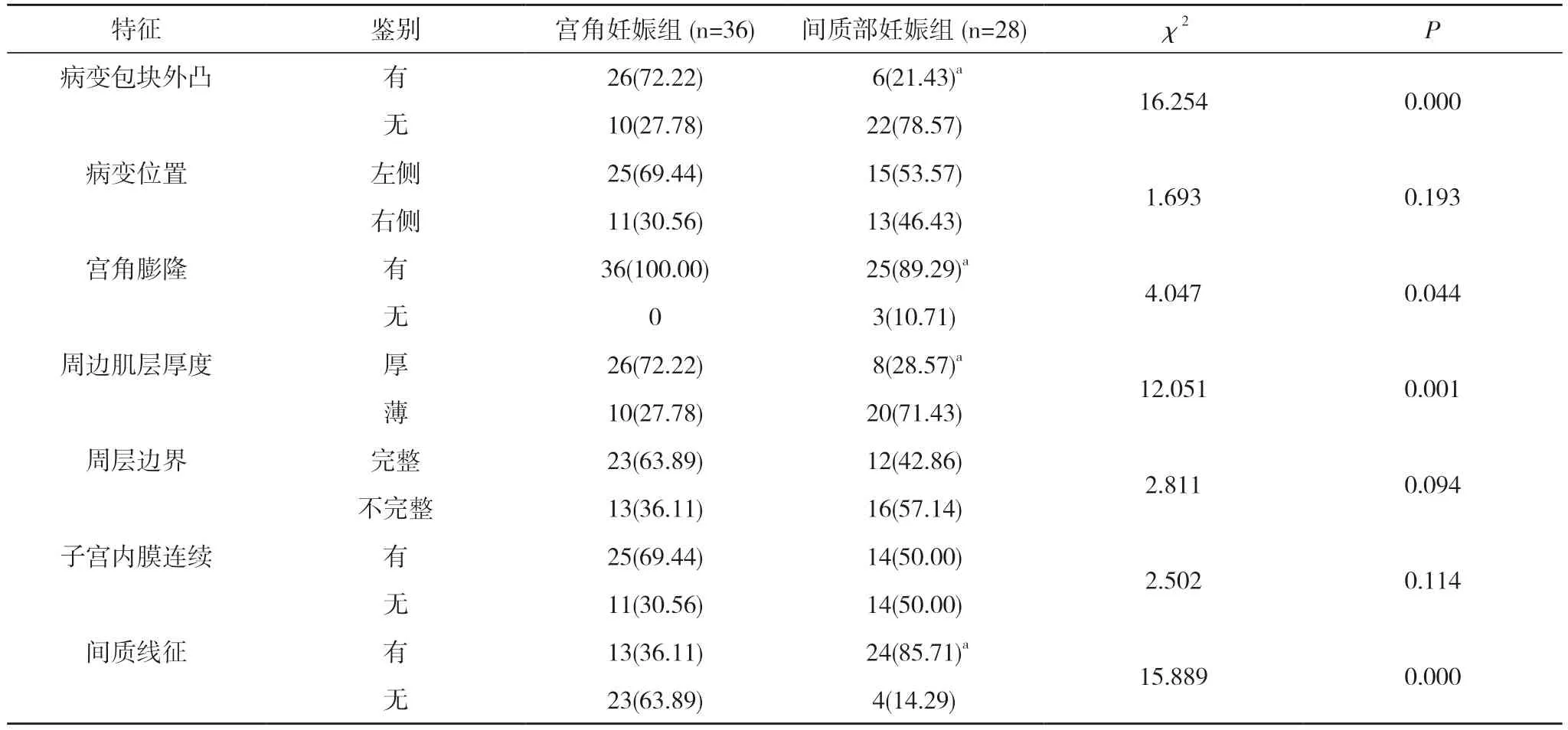
表2 两组患者阴道三维超声检查的检出特征比较[n(%)]
2.3 两种检查方法对宫角妊娠及输卵管间质部妊娠诊断的Kappa 一致性比较 Kappa 一致性检验显示, 阴道三维超声对宫角妊娠和输卵管间质部妊娠的诊断一致性较高(Kappa=0.713、0.602), 阴道二维超声对宫角妊娠的诊断一致性一般(Kappa=0.511)、对输卵管间质部妊娠的诊断一致性较低(Kappa=0.480)。见表3。
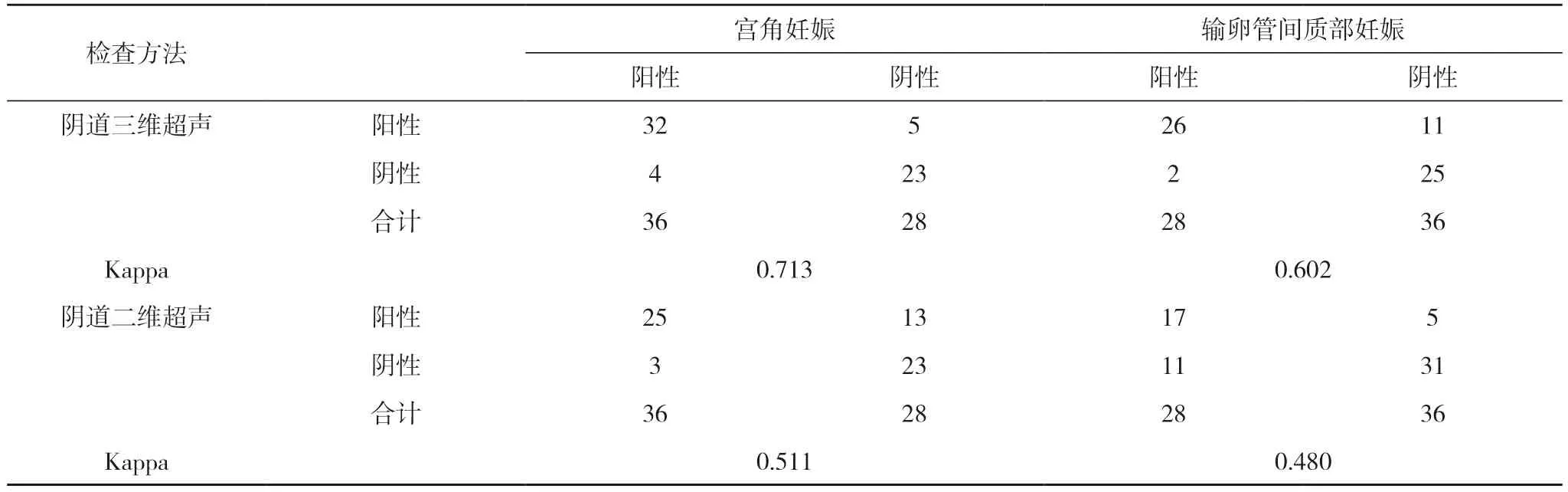
表3 两种检查方法对宫角妊娠及输卵管间质部妊娠诊断的Kappa 一致性比较(n)
3 讨论
由于子宫手术的增加、体外受精和胚胎移植技术的流行以及剖宫产的增加, 这些辅助生殖手段会影响子宫腔正常的生理状态, 导致受精卵迅速通过正常部位时没有种植能力[6-8]。且由于子宫内膜成熟延迟和平滑肌异常收缩, 输卵管间质部妊娠为临床的一种特定类型的异位妊娠, 由于其低发生率且和宫角妊娠的生理解剖结构位置接近, 临床会有较高的误诊率, 一些患者出现无法控制的阴道出血, 并接受子宫切除术以确保生命安全, 患者可能会失去生育能力[9,10], 在少数情况下, 甚至会经历出血性休克或因过度失血而死亡,故临床对于妊娠患者的临床准确诊断具有重要意义。超声是诊断异位妊娠的常见方法, 输卵管间质部妊娠在临床上常会误诊为宫角妊娠, 会带来严重后果[11-13]。
阴道三维超声检查可以更立体清晰地观察妊娠患者的具体情况, 间质线征是输卵管间质部妊娠的特异征象, 故本研究对早期宫角妊娠和输卵管间质部妊娠应用阴道三维超声结合间质线征进行鉴别诊断, 结果显示, 阴道三维超声对早期宫角妊娠和输卵管间质部妊娠的诊断准确率较阴道二维超声高, 分析为阴道三维超声分析了子宫的超声表现, 包括破裂和未破裂的类型, 可以更加仔细地观察子宫形态、包块的位置、包块回声和血流信号。而异位妊娠的具体类型主要是由手术及病理结果来诊断决定的, 阴道二维超声所获取的信息较少, 临床很容易发生误诊[14-16]。由于经阴道三维超声检查可以得到孕妇任意切面的图像, 将三个平面的成像合成可以得到更加丰富的图像信息, 超声检查医师可以更加直观的看到子宫、宫腔和内膜的具体情况, 且对子宫腔内图像信息更为敏感可以进行更加准确的判断[17,18]。本研究结果显示, Kappa 一致性检验显示, 阴道三维超声对宫角妊娠和输卵管间质部妊娠的诊断一致性较高(Kappa=0.713、0.602)。说明阴道三维超声对早期宫角妊娠和输卵管间质部妊娠具有较好的临床鉴别价值。
阴道三维超声影像学特征显示, 间质部妊娠组的病变包块外凸发生率、宫角膨隆发生率、周边肌层厚度厚占比低于宫角妊娠组, 间质线征发生率高于宫角妊娠组, 差异有统计学意义(P<0.05)。间质线征是指从孕囊到子宫内膜回声之间有一条强回声线, 是输卵管间质部妊娠的重要超声表现。有研究[12]显示, 该方法具有较高的敏感性和特异性。间质部异位妊娠的特征性表现还包括位于子宫内膜腔外侧的孕囊, 在子宫底部的外侧没有或极少可辨认的子宫肌层组织。孕囊周围肌层厚度<5 mm, 患者的宫腔内部找不到孕囊, 可以在离子宫腔外缘10 mm 以上位置发现孕囊, 可以结合上述征象和阴道三维超声检查是否发现间质线征来作为早期宫角妊娠和输卵管间质部妊娠的鉴别诊断要点[19,20]。但本研究结果中仍显示有少部分病例诊断不准确, 分析原因主要为部分患者存在宫腔积血或因妊娠包块呈混杂的混合回声团等情况, 从而影响妊娠包块与子宫内膜线的关系即间质线征的判断。另外, 部分患者妊娠天数较短, 妊娠囊或妊娠包块较小, 导致宫角膨隆的超声表现不典型, 也会影响诊断结果准确性。
综上所述, 阴道三维超声对早期宫角妊娠和输卵管间质部妊娠的诊断准确率较高, 可以结合影像征象和是否发现间质线征来作为早期宫角妊娠和输卵管间质部妊娠的鉴别诊断要点, 可用于指导临床诊断治疗,值得推广应用。
