国产中间导管抽吸联合支架机械取栓治疗急性基底动脉闭塞性脑梗死的临床疗效
2024-02-22杨丽华宋蕊楠王海亮刘洁崔二平丁建
杨丽华,宋蕊楠,王海亮,刘洁,崔二平,丁建
1 沧州市人民医院神经内科,河北沧州 061000;2 盐山县人民医院神经内科
急性脑梗死是一种由脑血管动脉粥样硬化闭塞或异位血栓脱落致颅内动脉栓塞引起的颅内动脉供血不足,进而导致局部脑细胞缺血缺氧坏死,并迅速出现半身不遂、口眼歪斜等神经功能障碍表现的临床综合征,致残率和致死率较高[1-2]。研究证实,急性基底动脉闭塞性脑梗死血管内治疗的效果优于单纯静脉溶栓,血管内机械取栓已成为目前临床治疗的首选方法[3-4]。但是,单纯血管内机械取栓治疗仍存在血管再通成功率低、血管再通时间长和需要多次取栓等不足[5-7],中间导管血栓抽吸联合机械支架取栓技术对急性基底动脉闭塞性脑梗死的治疗效果更佳。然而,目前血栓抽吸多采用进口中间导管,价格昂贵,患者个人及医保支出压力较大,不利于该项技术的开展及普遍应用。近年上市的国产中间导管价格适中,且产品质量及应用效果较好。本研究对国产中间导管抽吸联合支架机械取栓治疗急性基底动脉闭塞性脑梗死的临床疗效及安全性进行了如下观察。
1 资料与方法
1.1 临床资料 选取2020 年1 月—2023 年6 月沧州市人民医院神经内科收治的急性基底动脉闭塞性脑梗死患者79 例,男46 例、女33 例,年龄58~71岁。临床表现为头晕、肢体乏力麻木、口眼歪斜、言语含糊等,MRI、CT等辅助检查明确诊断为急性脑梗死,且经CT血管成像明确罪犯血管为闭塞基底动脉。纳入标准:①符合《中国急性缺血性脑卒中诊治指南2018》[8]相关标准;②发病至治疗时间不超过6 h;③美国国立卫生研究院卒中量表(NIHSS)评分≥6分。排除标准:①合并脑出血;②血小板计数<50×109个/L;③对比剂过敏;④对比剂不耐受;⑤无法完成预期随访;⑥术前血压经降压处理后仍偏高,收缩压>180 mmHg 或舒张压>100 mmHg。79 例根据治疗方式不同分为观察组41 例和对照组38 例。本研究方案经沧州市人民医院院伦理委员会审核批准(批准文号:2020-CZ-0087-012),患者或家属对治疗方案知情同意。
1.2 治疗方法 对照组采用单一支架机械取栓治疗。具体方法:穿刺股动脉并进行造影明确罪犯血管,在泥鳅导丝导引下将8F导引导管放置在离病灶最近的血管内,并置入中间导管、微导丝和微导管,在闭塞部位放SolitaireAB 支架,留置5 min 后利用微导管半回收支架后取出血栓。观察组采用国产中间导管(心玮远端通路导管,上海心玮医疗有限公司,批号DAC220012)抽吸联合支架机械取栓治疗。具体方法:在对照组单一支架机械取栓方法基础上,利用支架“锚定技术”将中间导管输送至血栓近端,关闭中间导管冲洗,使用10 mL 注射器保持回血抽吸状态并缓慢前移抽吸导管。
1.3 观察指标 治疗过程中主要观察以下指标:发病至穿刺时间(OTP)、穿刺至血管再通时间(PTR)、血管再通情况及取栓次数、颅内出血情况及血栓逃逸情况、术后7 d NIHSS 评分、术后90 d神经功能恢复情况改良Rankin 量表(mRs)评分。术前及术后7 d 进行头颅核磁共振平扫,测量梗死灶及对侧相应区域表观弥散系数(ADC)并计算相对ADC(rADC),rADC=梗死灶ADC/对侧相应区域ADC×100%。
1.4 统计学方法 采用SPSS25.0 统计软件。计量资料符合正态分布以-x±s表示,两组比较采用独立样本t检验;计数资料以例数或百分比表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较 观察组年龄(64.71 ±5.23)岁、术前NIHSS评分(16.83 ± 1.55)分,对照组年龄(64.61 ± 4.49)岁、术前NIHSS 评分(16.97 ±1.82)分,其他基线资料见表1。两组性别、年龄、合并症、吸烟史、卒中病史、卒中TOAST 分型、术前NIHSS评分等比较差异无统计学意义(P均>0.05)。

表1 两组基线资料比较[例(%)]
2.2 两组OTP、PTR、取栓次数比较 观察组PTR较对照组缩短,取栓次数少于对照组(P均<0.05)。见表2。
表2 两组OTP、PTR、取栓次数比较(± s)
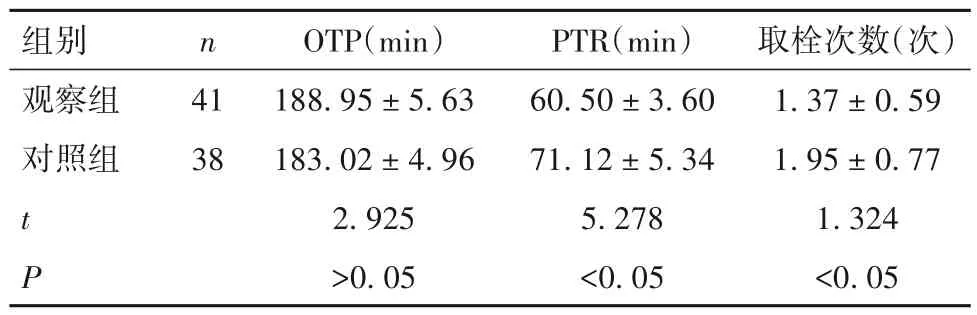
表2 两组OTP、PTR、取栓次数比较(± s)
?
2.3 两组血管再通及不良事件发生情况 观察组血管再通率高于对照组,颅内出血及血栓逃逸不良事件发生率低于对照组(P均<0.05)。见表3。
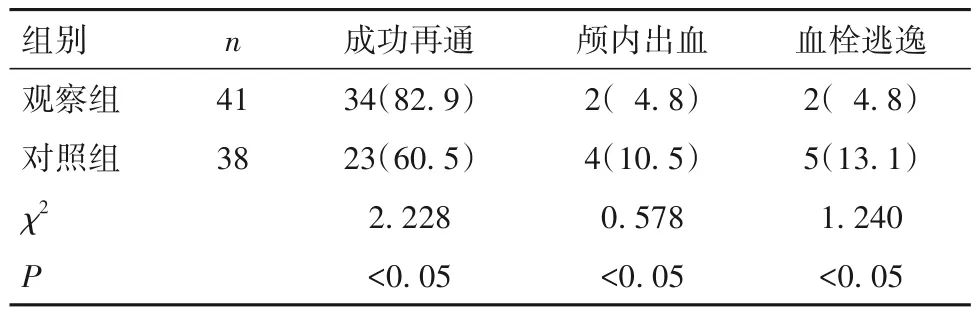
表3 两组血管再通及不良事件发生情况比较[例(%)]
2.4 两组术后NIHSS评分、mRS评分比较 观察组术后7 d NIHSS 评分(7.37 ± 2.05)分,术后90 d mRS评分(17.63 ± 0.88)分;对照组术后7 d NIHSS评分(10.34 ± 1.55)分,术后90 d mRS 评分(12.39 ±2.71)分;观察组术后NIHSS 评分、mRS 评分均优于对照组(P均<0.05)。
2.5 两组治疗前后ADC、rADC 比较 两组术前ADC 和rADC 比较差异无统计学意义(P均>0.05);术后7 d 观察组梗死灶ADC 及rADC 均高于对照组(P均<0.05)。见表4。
表4 两组治疗前后ADC、rADC比较(± s)
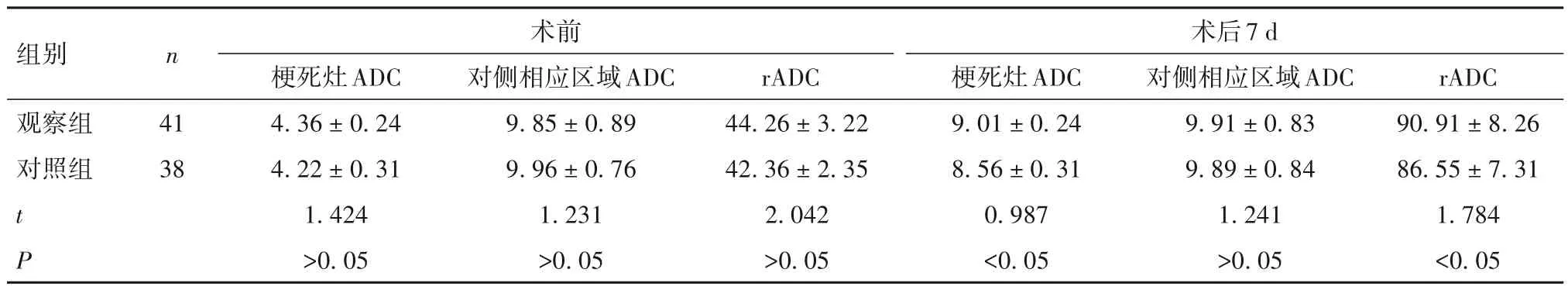
表4 两组治疗前后ADC、rADC比较(± s)
?
3 讨论
研究显示,基底动脉闭塞导致的急性脑梗死约占全部脑梗死的4%,占后循环脑梗死的 20%,患者病死率和致残率均较高,预后较差[9]。目前,静脉溶栓及血管内治疗是公认的后循环大动脉闭塞的最佳治疗方法[10],其中血管内治疗包括机械取栓、导管血栓抽吸等技术[11]。机械取栓是急性基底动脉闭塞性脑梗死的首选治疗方法,不仅可以迅速减轻急性基底动脉闭塞性脑梗死患者的临床症状,而且可降低脑梗死患者的致残率和致死率,有效改善不良预后[12-13],已被国内外多项治疗指南强烈推荐。但是,单纯支架取栓技术存在手术时间长、取栓后血管再通成功率低及需要多次取栓等不足,同时血栓也容易被置入的支架压迫进而发生血栓逃逸现象。有研究提示,将中间导管联合支架机械取栓技术应用于基底动脉闭塞性脑梗死患者可以有效缩短血管再通时间及提高血管再通率[14]。中间导管内径大、血液流速快,用于血栓抽吸可缩短手术时间;中间导管前端较柔软,不易损伤血管内皮,进而可降低发生颅内出血的概率。支架取栓与导管抽吸方法结合治疗基底动脉闭塞性脑梗死可扬长避短,提高取栓成功率并缩短手术时间[15]。目前上市的国产中间导管质地柔软,对血管内皮损伤小,容易到达血栓部位,负压吸引管腔不易变形,抽吸能力强,能够显著提高血管内治疗的开通比例,且价格较进口中间导管低,经济实用、可操性强,给急性基底动脉闭塞性脑梗死患者的治疗提供了极大便利。
本研究显示,与单纯采用支架机械取栓相比,国产中间导管抽吸联合机械取栓治疗急性基底动脉闭塞性脑梗死PTR 明显缩短,可使缺血缺氧的脑细胞尽早恢复再灌注,这对于改善脑梗死患者的预后至关重要[16-17]。国产中间导管抽吸联合机械取栓治疗急性基底动脉闭塞性脑梗死的血管再通率高,而且取栓次数减少。取栓手术次数减少不仅可以有效减轻患者的医疗费用负担,最大限度地节约医疗资源,还可以降低与手术相关的脑出血风险[18]。本研究显示,与单纯机械取栓相比,国产中间导管抽吸联合机械取栓治疗在改善脑梗死患者NIHSS及mRS评分方面具有优势,表明联合治疗可以有效改善患者的近远期临床预后。国产中间导管联合机械取栓技术缩短了手术时间,减少了取栓手术次数,避免了长时间及反复多次取栓操作对血管内皮的损伤,降低了因血管再通时间延长引起的脑出血转化风险,患者脑出血及血栓逃逸等不良事件的发生情况减少。另外,核磁影像检查显示,国产中间导管抽吸联合机械取栓治疗后患者梗死区面积减小及体积缩小程度均较单纯机械取栓治疗明显。
综上所述,与单纯支架机械取栓比较,国产中间导管抽吸支架机械取栓能有效提高血管再通成功率,缩短再灌注时间,明显缩小脑梗死灶,降低术中脑出血及血栓逃逸等不良事件的发生率,有效改善患者近远期预后,临床疗效及安全性良好,值得临床推广应用。
