青少年特发性脊柱侧凸症脊柱三维形态结构参数的相关性研究*
2024-01-08黄赞程刘特熹王书勤赵欣玉林远方
汪 飞,黄赞程,刘特熹,王书勤,赵欣玉,林远方
(深圳市中医院推拿科,广东深圳 518000)
青少年特发性脊柱侧凸症(adolescent idiopathic scoliosis,AIS)是脊柱的三维畸形,其冠状位Cobb角≥10°,并伴随矢状位的曲率发生变化[1]。据国际脊柱侧弯矫形与康复治疗协会估计,AIS的全球发病率在0.93%~12.00%,其中三分之二的AIS患者在青春期进展迅速,当Cobb角>40°时其疾病可进展至成年后[2]。研究认为脊柱侧弯改变了脊柱的3个解剖平面,因此形成以冠状位、矢状位及轴位畸形为特征的三维结构,在研究其脊柱生物力学特性时,也应从三维结构出发,明确脊柱各参数相互之间的关系。目前对于AIS的发病机制并未形成统一认识,多认为与生物力学、遗传和环境起源、神经生理功能障碍等因素相关[3]。AIS 是一种慢性疾病,不仅会导致患者外观畸形,还会影响他们的心理健康和生活方式[4],在治疗上,一般认为对于Cobb角<45°的AIS 患者建议使用支具治疗,对于Cobb角>45°的骨骼未成熟患者或持续进展的患者可考虑手术治疗[5-6],其治疗目的在于阻止曲线进展、纠正畸形,维持冠状面及矢状面平衡,但临床对于疗效及预后仍存在一定争议。
1 资料与方法
1.1一般资料
选取从2021年5月至2022年5月于本院推拿科就诊的AIS患者为研究对象,诊断标准根据国际疾病分类(international classification of diseases,ICD):站立位脊柱正位X线片测量Cobb角,Cobb角>10°者称为脊柱侧凸。排除标准:(1)有先天性脊柱异常或患有神经、肌肉、骨骼及免疫性疾病等影响诊断者;(2)有脊柱、骨盆或其他可影响脊柱形态的手术者;(3)合并腰椎滑脱、脊柱椎体畸形、骨盆异常等可能影响脊柱数据测量者;(4)资料不全或测量不清者。
1.2方法
受试者站立位拍摄全脊柱X线片,其中正位片采用人体标准解剖学姿势,拍摄时身体直立,面向前方,两眼平视正前方,两足并拢,足尖向前,双上肢下垂于躯干的两侧,掌心向前。侧位片拍摄时双上肢前屈45°,余拍摄姿势同前。注意拍摄过程中全脊柱片上端应涵盖耳廓,下端应至股骨近端。应用CarestreamVue PACS软件记录保存参数,所测参数、测量方式由所有作者讨论后决定,为避免系统偏移,测量由2位作者单独完成,取测量平均值。
1.3参数收集
在正位像上记录:(1)主弯Cobb角(major curve Cobb,MCC),分别在脊柱侧凸倾斜度最大的上端椎体上缘,下端椎体下缘画一横线,并对两横线做一垂线所形成的夹角,见图1;(2)主弯方向(major curve direction,MCD),测量患者侧凸明显的方向;(3)顶椎旋转(apical vertebral rotation,AVR),依据Nash-Moe分级,将椎体均分4份,Ⅰ度为椎弓根对称;Ⅱ度为凸侧椎弓根移向中线,但未超过第1格,凹侧椎弓根变小;Ⅲ度为凸侧椎弓根已移至第2格,凹侧椎弓根消失;Ⅳ度为凸侧椎弓根移至中央,凹侧椎弓根消失;Ⅴ度为凸侧椎弓根越过中线,靠近凹侧,见图2。在侧位像上记录:(1)颈椎前凸角(cervical lordosis,CL),C2椎体下端与C7椎体下端切线的夹角,负值表示颈椎后凸,正值表示颈椎前凸;(2)胸椎后凸角(thoracic kyphosis,TK),T5椎体上端与T12椎体下端切线的夹角;(3)腰椎前凸角(lumbar lordosis,LL),L1椎体上端与S1骶椎上端切线的夹角;(4)骨盆入射角(pelvic incidence,PI),经S1上端作一垂线,再经S1终板终点与股骨头中心做一条直线,2条直线所形成的夹角;(5)骶骨倾斜角(sacrum slop,SS),S1终板延长线与水平线所形成的夹角,见图3。

图1 MCC测量示意图

图2 AVR Nash-Moe标准示意图

图3 CL、TK、LL、PI、SS参数测量示意图
1.4统计学处理

2 结 果
2.1AIS患者影像学表现 共纳入患者67例,其中男30例,女37例,年龄在8~18岁,平均(14.09±2.90)岁。正位像上MCC(16.94±8.54)°,MCD左侧34例、右侧33例,AVR值Ⅰ、Ⅱ、Ⅲ、Ⅳ度分别有15、39、12、1例。侧位像上CL、TK、LL、PI、SS分别为(8.15±10.46)°、(21.07±9.59)°、(47.38±11.51)°、(47.41±10.58)°、(34.72±8.91)°。
2.2AIS患者相关参数比较 67例AIS患者MCC与性别、AVR程度呈正相关(r=0.372,P= 0.002;r=0.567,P<0.001),见表1。在侧位像上,AIS患者MCC与TK呈负相关(r=-0.274,P=0.025),MCC与CL、LL、PI、SS无明显相关性(均P>0.05),见表1。
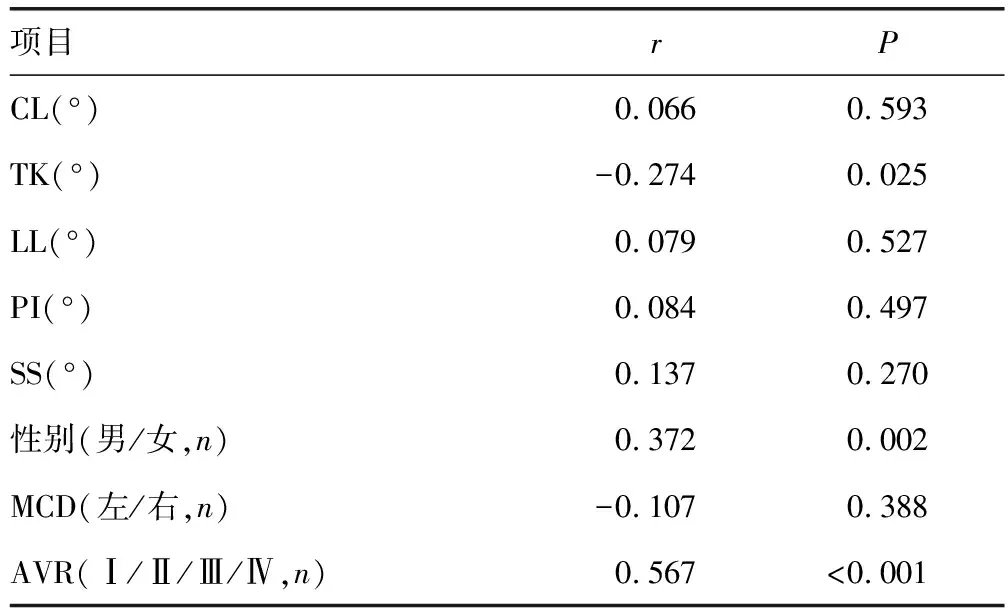
表1 MCC部分矢状位及轴位参数间的相关性
3 讨 论
本研究主要分析AIS患者脊柱MCC与脊柱矢状位、轴位脊柱畸形严重程度的相关性。研究结果表明,MCC与脊柱侧位像上的颈、腰、骶椎曲度间无明显相关性(P>0.05),而与性别、AVR及TK存在相关性(P<0.05),其中女性脊柱侧凸严重程度高于男性,MCC越大,脊柱轴位AVR越严重,胸椎曲度越直。因此针对不同严重程度的AIS患者应采取针对性的评估、诊断、预防及治疗方案,无论采取手术或保守治疗,均应从脊柱的三维形态结构出发,明确三者之间的相关性,恢复AIS患者脊柱冠状位、矢状位及轴位的生物力学平衡。
目前对于AIS的发病机制并未形成统一认识,但普遍认为脊柱的生物力学失衡是AIS的重要发病机制之一。人体在胎儿期仅存在脊柱后凸,当生长到1.5岁时,逐渐出现颈、腰椎前凸及胸、骶椎后凸的4种生理弯曲度,其中颈腰曲出现于胎儿出生后,又称继发性曲度[7]。CHENG等[8]研究认为基因遗传在AIS患病早期发挥重要作用,而在疾病进展过程中,环境因素占主要作用。研究表明椎间盘对脊柱侧凸的影响大于骨骼[9],当椎间盘高度增加会使脊柱倾斜程度增加,椎间盘出现不可逆的损伤时,也会使AIS患者病情持续或恶化。AIS患者临床分型不同、曲度各异,但当脊柱受到外力作用时,应力仍集中于曲度损伤处,因此该病好发于颈胸或胸腰交界处[10]。SEKI等[11]研究表明椎旁肌过度激活会导致脊柱侧弯,使脊柱两侧机械应力发生改变,脊柱椎体与后缘的生长失衡。脊柱侧弯发病主要影响椎体、椎间盘及椎旁软组织等,在人体成长过程中脊柱参数不断变化,需对AIS患者脊柱和躯干进行三维动态矫正及恢复多维度平衡,才能有效维持或减轻骨骼发育成熟的AIS患者的脊柱曲度。
AIS患者脊柱的形态改变,包括冠状位横向移位、矢状位拉伸或屈曲及椎体轴向旋转,恢复和维持矢状位与冠状位平衡同等重要。AIS患者脊柱形态改变会影响矢状位脊柱曲度,特别是在Lenk 5型患者中,通常腰椎或胸腰交界处后凸畸形明显[12],而对非AIS患者研究中并未发现椎体形态与矢状位轮廓间的差异[13]。椎体旋转参数是监测脊柱侧弯进展和评估疗效的重要指标,PASHA等[14]研究发现,较大胸椎MCC及过度后凸较小胸椎MCC对椎体旋转幅度影响相似,认为腰椎曲线大小不受椎体旋转的影响。目前虽有部分文献对脊柱三维形态进行探讨,但缺乏对相互间作用机制的整体研究,因此研究MCC与脊柱矢状位及轴位的关系具有十分重要的作用。
本研究发现MCC及其严重程度与性别存在相关性。REAMY等[15]研究发现MCC较小的AIS患者无性别差异,当MCC>30°时女性比例高于男性,女性脊柱侧凸往往进展得更频繁,因此,女性较男性更需要治疗。DAI等[16]发现BOC基因的单核苷酸多态性(SNP) rs73235136片段和SEC rs545608片段仅在女性中与AIS明显相关,均可提高女性的患病风险,同时发现SEC16B基因与MCC严重程度呈负相关。造成MCC性别差异的原因可能与男、女性遗传表达、生理特征差异等因素相关,青春期女性更易受到激素水平波动的影响,且女性脊柱稳定性较差,不利于异常体态的控制与恢复。本研究发现MCC与脊柱轴位AVR存在明显相关性。顶椎是AIS患者旋转最多的椎体,在主侧弯中占40.4%,在副侧弯中占31.7%[17]。颈胸、胸腰交界区的椎体旋转是导致脊柱侧凸加重的重要因素,40%的轻度脊柱侧凸患者存在脊柱椎体交界区力学异常[18],当AVR角度增大时会加重AIS患者脊柱侧凸严重程度,通过对AIS患者进行腰-骨盆-髋关节复合体旋转运动测试,发现脊柱侧凸患者的神经组织可伸展性和脊柱旋转运动之间存在生物力学关系[19]。顶椎作为脊柱侧凸畸形最严重的椎体,相对位置发生改变时,会作用于椎体本身及周围软组织,当脊柱侧凸程度加重,凸侧往往受到更大的机械应力,导致背部肌肉受力发生变化,附着在椎体两侧的肌肉如椎旁浅、深肌力学失衡,进一步加重椎体旋转。胸椎旋转角度>5°的青少年患者患AIS的可能性是<5°的10倍[20]。MCC与脊柱矢状位TK存在相关性,在不同类型脊柱侧凸中,虽然椎旁肌不对称性不同,但胸腰型具有其他侧弯类型的共同特性,胸腰型AIS被认为具有胸椎和腰椎起源性特征的脊柱侧弯[21]。胸椎作为承上启下的脊柱节段,向上影响颈椎、向下影响腰椎,因此AIS患者常表现出胸段的结构畸形。CHEN等[22]研究发现小鼠脊柱侧凸的严重性与胸骨/胸椎长度比间存在明显相关性,TK主要与胸椎和椎间盘的形状和方向有关,其中胸骨、肋骨及胸椎在内的胸廓组成结构功能完整的单元结构,当遗传或环境等因素对其产生干扰时,胸椎结构单元的不平衡发育会导致胸椎侧凸的产生或进一步加重。胸腰椎曲度的改变对脊柱形态产生较大影响,胸腰段脊柱侧凸是AIS的好发部位,胸椎曲度变化可以代偿脊柱平衡矢状位的缩短和LL的减少[23]。MOREIRA等[24]认为脊柱侧凸曲度增加和后凸畸形减少间的相关性仅发生在远端胸。
本研究主要是基于AIS患者脊柱三维畸形,研究脊柱MCC与矢状位及轴位参数的相关性,虽然研究针对性强,但仍存在以下问题:(1)纳入本次研究样本量少,且患者主要居住于华南地区,数据缺乏多样性;(2)收集参数全部来自影像学资料,未对体表形态等数据进行研究,参数选取不够充分,如仅通过LL反映腰曲情况。希望在今后可以获取全面的大样本量进行研究,参考多项标准制订更加详细的研究方案,对参数指标进行横向及纵向对比,从而更好地理解脊柱的三维结构与各参数间相关性,为今后的科研及临床工作提供依据。
