利用OPD scan Ⅲ与传统裂隙灯法评估Toric IOL轴位的对比研究
2020-09-08胡东瑞曾庆森金赣英卓优儿徐丹丹阮罗梦
胡东瑞,曾庆森,金赣英,李 琦,卓优儿,徐丹丹,阮罗梦
0引言
随着手术技术的进步和人们生活水平的提高,现代白内障手术已从传统的复明手术过渡到屈光性白内障手术。流行病学调查显示,约41%的白内障患者角膜散光>1.0D,22%的白内障患者角膜散光>1.5D[1-2]。这些患者如在白内障手术的同时不对角膜散光进行矫正,术后无法获得满意的视觉质量[3]。散光矫正型人工晶状体(Toric IOL)植入术可以在摘除混浊晶状体的同时矫正角膜散光,具有稳定性好、可预测性强等优点[4-5],是目前矫正白内障患者角膜散光最有效的方法,可有效提高术后裸眼视力和视觉质量[6]。然而,Toric IOL囊袋内旋转稳定性对于术后效果至关重要。Toric IOL偏离目标轴位1°会导致散光矫正幅度降低3.3%,偏离30°时相当于散光未得到任何矫正[7-8]。因此,Toric IOL植入术后需常规测量轴位。目前主要的Toric IOL轴位测量方法有传统裂隙灯法的主观方法、各种仪器结合电脑图像处理技术的客观方法。本研究通过OPD scan Ⅲ(光程差分析仪)的Toric Retro模式直接测量Toric IOL轴位、分析小瞳孔下眼内散光得出Toric IOL轴位,并与传统裂隙灯法测量的Toric IOL轴位作对比,分析其差异性、一致性和准确性。
1对象和方法
1.1对象前瞻性观察对照研究。收集2018-07/2019-10在我院行白内障超声乳化摘除联合Toric IOL植入术的白内障患者118例156眼,其中男53例68眼,女65例88眼;年龄52~86(平均72.83±7.269)岁。纳入标准:(1)角膜规则性散光>1.0D;(2)Emery核硬度为Ⅱ~Ⅳ级;(3)手术顺利完成,术中无囊膜破裂、悬韧带断裂等并发症。排除标准:(1)角膜散光不规则;(2)既往有眼内手术史、眼部感染、外伤史、青光眼、眼底病变等;(3)未完成随访者;(4)术后有囊袋皱缩、眼底病变等影响视觉质量的并发症者。本研究方案通过医院伦理委员会批准,且参与的所有患者均被告知检查目的和注意事项并签署知情同意书。
1.2方法
1.2.1术前检查采用标准对数视力表测量最佳矫正远视力(best corrected distance visual acuity,BCDVA)、裸眼远视力(uncorrected distance visual acuity,UCDVA),结果转换为最小分辨角对数(logarithm of minimum angle of resolution,LogMAR)视力。采用眼部A超、B超和IOL Master 500测量眼轴长度、前房深度、角膜曲率、角膜散光。此外,进行裂隙灯显微镜检查、眼底镜检查、黄斑光相干断层扫描(OCT)检查,并采用OPD scan Ⅲ进行角膜像差、角膜地形图等检查以及主觉验光、眼压等检查。
1.2.2植入IOL度数计算基于术前IOL Master 500检查结果,计算IOL的球镜度数,根据术前是否合并高度近视,与患者沟通决定是否预留一定近视度数。Toric IOL型号采用厂家提供的在线计算器(http://www.myalcon-toriccalc.com)的Barrett Toric计算公式,输入眼轴长度、前房深度、角膜曲率、切口轴位和术源性散光(surgically induced astigmatism,SIA)(0.25D),经计算得到IOL的型号和放置轴位。本研究纳入患者植入的IOL均为AcrySof.IQ Toric IOL(SN6ATX)。
1.2.3轴位标记采用裂隙灯显微镜直接标记法。术前30min表面麻醉,患者坐位,头位摆正,双眼平视前方,使用裂隙灯显微镜自带的刻度标示出Toric IOL目标轴位、预定切口位置,并用1mL注射器针头侧刃划伤该处角膜上皮,用美兰标记笔着色。确认轴位的两处标记连线经过瞳孔中央。标记由同一位高年资医师操作。
1.2.4手术方法轴位标记完成后散瞳,患者仰卧位,常规进行消毒铺巾,开睑器开睑,行2.0mm透明角膜切口,0.5mm侧切口,前房注入黏弹剂,5.5mm连续环形撕囊,使用Centurion超声乳化仪行白内障超声乳化摘除,术中各参数(能量、负压、流速参数)设置基本一致,白内障超声乳化及注吸皮质完成后,囊袋内注入黏弹剂,植入Toric IOL于囊袋内,将IOL顺时针旋转至距目标轴位约20°,完全清除囊袋内及IOL后方的黏弹剂,调整IOL标记至目标轴位,轻压使前囊膜覆盖IOL光学部,水密切口,再次确认IOL标记与目标轴位精确重合,手术结束。术后妥布霉素地塞米松滴眼液点眼4次/d,妥布霉素地塞米松眼膏点眼1次/晚。手术均由同一位手术医师完成。
1.2.5术后随访术后1wk,1、3mo时进行随访,每次随访均行主觉验光观察残余散光情况,并分别采用OPD scan Ⅲ和传统裂隙灯法测量Toric IOL轴位,将测得的Toric IOL轴位与目标轴位相比,计算IOL轴位偏差度(deviation of lens axis,LAD),LAD=∣测得的Toric IOL轴位-目标轴位∣。
1.2.5.1 OPD scan Ⅲ测量(1)OPD scan Ⅲ小瞳孔下检查,在暗室患者取合适坐姿,摆正头位,双眼外眦对应两侧标记,检查者在测量前确认患者头部正位,嘱患者测量时尽量避免眨眼,头位及眼球保持不动全程注视Placido盘中心的指示灯,按屏幕提示依次完成角膜生物学和波前像差的测量。本研究采集3.0mm直径瞳孔的眼内散光轴位数据,每眼重复检查3次取平均值。记录患者的眼内散光轴位,即为Toric IOL轴位,记录为“轴位眼内散光法”。(2)OPD scan Ⅲ小瞳孔下检查完成后,排除散瞳相关风险,以复方托吡卡胺滴眼液散瞳,充分暴露Toric IOL的轴位标记,再次行OPD检查,方法同前,散瞳后Toric Retro模式可直接图像测量Toric IOL轴位,记录为“轴位OPD法”。所有操作均由同一位熟练操作该仪器的医师完成。
1.2.5.2传统裂隙灯法测量散瞳后,患者坐位,嘱患者保持垂直头位,检查者确认患者头位无偏斜后,嘱患者正视前方,采用后照法,调窄裂隙灯光束并旋转至与Toric IOL两侧的标记重合,记录裂隙灯光带的刻度读数。此种传统裂隙灯法得出的数据,记录为“轴位Slit法”。所有操作由同一位高年资医师完成。
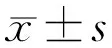
2结果
2.1手术前后散光情况本研究纳入患者术前角膜散光度数为2.09(1.68,2.61)D。术后1wk,1、3mo残余散光度数分别为0.75(0.50,1.00)、0.75(0.50,1.00)、0.75(0.50,1.00)D,与术前角膜散光度相比均明显降低,差异有统计学意义(混合效应模型分析,t=-22.115、-23.049、-22.962,均P<0.01)。与术后1wk相比,术后1、3mo残余散光度数无明显变化,差异无统计学意义(Z=-0.438,P=0.661;Z=-0.648,P=0.517)。术后1wk,1、3mo残余散光度数≤0.75D者分别占 69.2%(108眼)、 69.9%(109眼)、73.7%(115眼)。
2.2三种方法测量的Toric IOL轴位比较
2.2.1三种测量方法测量结果的差异性本研究纳入患者目标轴位为111.5(10,178)°,术后1wk,1、3mo三种方法测得的Toric IOL轴位见表1、图1。术后各时间点,三种方法测得的Toric IOL轴位差异均无统计学意义(P>0.05,表1)。

表1 三种方法测得的Toric IOL轴位 [M(P25,P75),°]

图1 目标轴位和术后不同时间三种方法测得的Toric IOL轴位比较箱式图。
2.2.2术后3mo三种方法测量结果的一致性Bland-Altman分析结果显示,术后3mo,轴位OPD法与轴位Slit法、轴位眼内散光法与轴位Slit法、轴位OPD法与轴位眼内散光法测量结果的差值的均值分别是-0.58°、-0.19°、0.40°,均接近于0°;在95%LoA内,轴位OPD法与轴位Slit法上下限差值的绝对值最大为7°,轴位眼内散光法与轴位Slit法、轴位OPD法与轴位眼内散光法的上下限差值的绝对值最大分别为12.4°、11.5°,见图2、表2。

图2 术后3mo三种方法测量结果的Bland-Altman一致性分析结果 A:轴位Slit法—轴位OPD法;B:轴位Slit法—轴位眼内散光;C:轴位OPD法—轴位眼内散光法。

表2 术后3mo三种方法测量结果的一致性 °
2.3术后3mo三种方法测得的LAD情况术后3mo,三种方法测得的LAD情况见表3、图3。其中,轴位Slit法、轴位OPD法、轴位眼内散光法测得的LAD为0°即IOL未发生旋转者占比分别为10.9%(17眼)、10.2%(16眼)、5.8%(9眼)。术后3mo,三种方法测得的LAD情况差异有统计学意义(H=27.080,P<0.01),其中轴位Slit法与轴位OPD法测得的LAD情况差异无统计学意义(P=1.00),轴位眼内散光法与轴位Slit法、轴位OPD法测得的LAD情况差异均有统计学意义(P<0.01)。

表3 术后3mo三种方法测得的LAD情况

图3 术后3mo三种方法测得的LAD比较箱式图。
3讨论
Toric IOL最初由学者Shimizu等[10]提出,能显著降低白内障患者术后的残余散光,目前已成为矫正白内障患者角膜散光最有效的方法[11-12]。然而,Toric IOL在囊袋内的旋转稳定性对患者术后的屈光状态、视觉质量影响很大[7-8]。因此,Toric IOL术后常规测量IOL轴位,有利于研究Toric IOL自身的旋转稳定性,评价术前角膜曲率的测量、IOL计算公式、轴位标记、术中切口制作等围手术期操作对Toric IOL稳定性的影响[6]。
目前大部分眼科医师测量术后Toric IOL轴位的方法是传统裂隙灯法,在散瞳暴露Toric IOL轴位标记的前提下,以裂隙灯的窄光带估计Toric IOL标记点的轴位[13],优点是简单、易学,局限性是散瞳带来的风险、不便及测量者的主观性。随着计算机信息技术的进步,逐渐出现用各种IOL照相设备结合图像处理软件来测量术后Toric IOL轴位的客观方法。Becker等[14]利用Photoshop软件分析拍摄的眼前节IOL照相,通过软件处理得出Toric IOL轴位,该方法需散瞳暴露Toric IOL轴位标记,后期测量有一定技术要求,耗时长。Teichman等[15]用iPhone手机摄像头经裂隙灯目镜拍摄IOL照片,使用Image J软件进行图像分析得出Toric IOL轴位,但是此方法也存在需散瞳、步骤较为繁琐、对操作者的技术要求高等缺点。Carey等[[16]通过运用Nidek OPD scan测量Toric IOL植入术后眼内像差散光轴位来获得Toric IOL轴位,同时进行裂隙灯法测量,结论是两种方法的LAD值呈直线相关且差异没有统计学意义。栗勇涛等[17]运用iTrace像差仪对Toric IOL术后的患者进行检查,通过检查3mm瞳孔眼内像差散光轴位换算得到Toric IOL轴位,同时用裂隙灯法测量,两种方法的LAD值结果差异有统计学意义,显示两种方法的结果不可互换共用;两种方法的LAD值呈线性相关(r=0.926,P<0.01)。但是该研究并没有直接分析两者轴位的一致性。
OPD scan Ⅲ是新型像差分析设备,与iTrace像差仪一样可以同时测全眼波前像差(角膜/眼内)、Toric Retro模式、明暗瞳孔分析、验光、角膜地形图、角膜直径等数据,其中Toric Retro模式可直接标记Toric IOL轴位,报告可显示全眼、角膜和眼内散光及轴向。而眼内像差包括角膜后表面像差、房水、玻璃体和晶状体像差,主要是晶状体像差[18],在IOL眼中眼内散光值主要是IOL的散光[13]。本研究通过OPD scan Ⅲ的Toric Retro模式直接测量Toric IOL轴位、分析小瞳孔眼内散光得出Toric IOL轴位,并与传统裂隙灯法测量的Toric IOL轴位对比,直接分析三种方法测得轴位的差异性、一致性。箱式图及统计分析发现,术后1wk,1、3mo,轴位OPD法、轴位眼内散光法与轴位Slit法测量的Toric IOL轴位无明显差异。一致性分析显示,轴位OPD法与轴位Slit法、轴位眼内散光法与轴位Slit法、轴位OPD法与轴位眼内散光法测量结果的差值的均值分别是-0.58°、-0.19°、0.40°,均接近于0°,代表有较好的一致性,这与既往研究结果[19]一致。结合眼科临床,与传统裂隙灯法相比,轴位OPD法的95%LoA上下限值尚在临床可接受范围,轴位眼内散光法的95%LoA上下限值大于10°,临床上需结合裸眼视力、残留散光度数等临床数据综合判断。LAD值箱式图的分析显示,LAD OPD法与LAD Slit法无明显差异,而LAD眼内散光法与LAD Slit法差异明显。LAD值≤5°的患者占比中轴位OPD法可达80.1%(125眼),轴位Slit法为82.0%(128眼),轴位眼内散光法为59.0%(92眼),分析眼内散光法测量结果可能受其他因素如角膜后表面、IOL倾斜、囊膜、玻璃体、视网膜等影响。本研究局限性在于未分析剥离出眼内散光的其他影响因素,眼内散光尚不能完全等同于IOL本身的散光,希望以后的研究能够剥离诸如角膜后表面散光、IOL倾斜导致的散光等其他眼内散光,从而更准确地反映IOL的散光情况。
总之,本研究表明OPD scan Ⅲ可以在散瞳情况下直接测量Toric IOL轴位,是一种客观准确的测量方法,测量图片资料可长期保存,也可重复再次分析,可以代替传统的裂隙灯法测量轴位;在小瞳孔下通过眼内散光得出Toric IOL轴位,与传统裂隙灯法测得结果无明显统计学差异,一致性较好,临床工作中结合裸眼远视力、验光结果的残余散光度数等临床数据可以判断眼内散光的轴向与实际Toric IOL轴位的差异,从而免去散瞳给患者带来的不便和潜在风险。因此,OPD scan Ⅲ在IOL植入术后尤其是Toric IOL植入术后的患者复诊中具有较高的临床应用价值和科研价值。
