孕产妇静脉血栓不良事件的临床特征、危险因素及评估方法探讨
2023-12-05赵舒宋鸿碧张佼仲青李晓庆贵州省人民医院贵州贵阳550000
赵舒,宋鸿碧,张佼,仲青,李晓庆(贵州省人民医院,贵州 贵阳 550000)
1856 年,Virchow提出血液高凝状态的改变是导致血栓形成的病理机制之一[1]。血液高凝状态被重点关注并被考虑为易栓症[2]。易栓症进一步发展可导致血栓形成,静脉血栓栓塞(VTE)包括深静脉血栓形成(DVT)和肺栓塞(PE),VTE具有较高的长期致残率,且易复发,严重威胁孕产妇的健康。根据世界卫生组织的数据[3],VTE造成了全世界3%的孕产妇死亡。来自发达国家的数据[3-4]表明,静脉血栓栓塞的死亡率明显更高,且仍然是孕产妇死亡的主要原因之一。近些年,我国的孕产妇死亡原因中由VTE导致的死亡成为主要原因之一,因此,早期监测与诊断是妊娠相关VTE成功处置的关键。目前各国已相继颁布妊娠相关VTE的指南,但我国仅有部分专家共识,为此,本文针对妊娠相关静脉血栓不良事件病例进行回顾性研究,以期为适合我国孕产妇的VTE防治策略提供一定的科学依据。
1 资料与方法
1.1 临床资料 选取2021年1月-2022年6月在贵州省人民医院产科住院并发生静脉血栓相关不良事件的孕产妇43例作为病例组(包括静脉血流瘀滞28例及静脉血栓15例),均通过影像学明确诊断;同期入院(±3天)约1∶3为匹配条件随机选取未发生静脉血栓相关不良事件的孕产妇135例作为对照组。本研究已经获得医院伦理委员会批准(伦预审(2021)151号),患者或家属知情同意并签署知情同意书。
1.2 病例选择标准 (1)纳入标准:①患者均符合孕产妇静脉血栓相关不良事件诊断标准;②临床资料完整。(2)排除标准:排除此次妊娠前即合并静脉血栓相关不良事件的孕产妇。
1.3 观测指标与方法
1.3.1 静脉血栓相关临床表现 收集包括静脉血栓不良事件的首发症状、发生时间及部位。
1.3.2 一般临床资料 参考多个国家或地区指南及共识中列述的VTE高危因素,回顾性分析两组临床资料,包括患者孕产次、年龄、BMI、孕期增加体重、围产期VTE评分、Caprini评分、住院天数以及静脉血栓不良事件相关的检验指标(包括D-二聚体、血红蛋白含量、血小板计数、血脂、甲状腺功能以及血白蛋白量)。
1.3.3 静脉血栓相关合并症及并发症 参考多个国家或地区指南及共识中列述的VTE相关合并症及并发症,收集是否合并静脉曲张、多胎妊娠、子痫前期、高血压、早产分娩、产后大出血、产褥期手术、生殖系统感染、甲状腺功能减退症、心脏病、肾病、贫血、地中海贫血、胎膜早破、肝病、自身免疫性疾病,以及既往是否有血栓病史、是否为辅助生殖(ART/IVF)。
1.4 统计学方法 正态分布或近似正态分布的计量资料以(±s)表示,组间比较采用独立样本t检验;非正态资料以中位数及四分位数[Q50(Q25-Q75)]表示,组间比较采用非参数检验;计数资料以(%)表示,组间比较使用卡方检验;变量间相关分析使用Spearman相关进行;多因素关联分析使用Logistic回归分析进行。P<0.05表示差异有统计学意义。
2 结果
2.1 静脉血栓不良事件临床表现 病例组43例患者,血栓不良事件发生在孕中期2例、孕晚期17例、产褥期24例,以产褥期为主。血栓不良事件发生部位以下肢为主,有37例,包括左侧9例、右侧9例、双侧19例;其次为PE9例,其中PE合并DVT者4例、PE同时合并下腔静脉、右侧肾静脉及卵巢静脉多发血栓形成者1例。43例中有临床症状的为15例,DVT主要表现下肢水肿6例、静脉曲张3例,PE主要表现胸闷3例、血氧饱和度低3例(其中以无明显诱因出现血氧饱和度下降为首发症状2例)、胸痛2例。43例中既往有VTE病史者1例,合并系统性红斑狼疮者2例,合并抗心磷脂抗体综合征者1例;孕期因凝血功能异常使用低分子肝素治疗者3例,孕期因血液流变学提示血液高凝状态使用阿司匹林治疗者3例。安置下腔静脉滤器治疗者3例,利伐沙班口服者9例,至产后3个月。
2.2 静脉血栓不良事件临床资料比较 两组孕次、产次、BMI、Caprini评分及实验室检查指标(除分娩前后D-二聚体)比较,差异均无统计学意义(P>0.05)。年龄、孕期增加体重、围产期VTE评分、住院天数及分娩前后D-二聚体水平病例组均明显高于对照组(P<0.05),见表1。
表1 病例组和对照组临床资料比较[±s,M(Q1,Q3)]
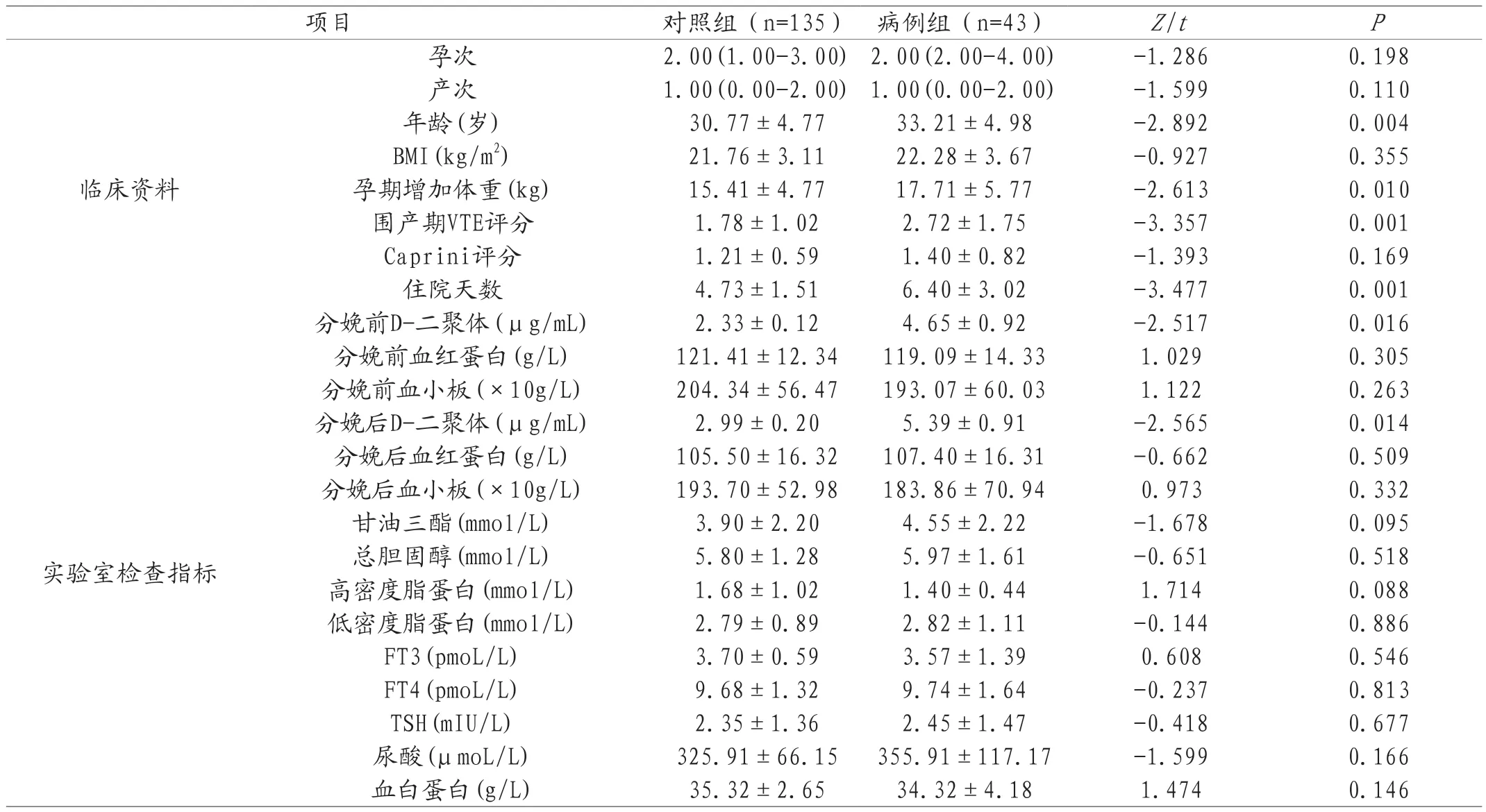
表1 病例组和对照组临床资料比较[±s,M(Q1,Q3)]
项目 对照组(n=135) 病例组(n=43) Z/t P临床资料孕次 2.00(1.00-3.00) 2.00(2.00-4.00) -1.286 0.198产次 1.00(0.00-2.00) 1.00(0.00-2.00) -1.599 0.110年龄(岁) 30.77±4.77 33.21±4.98 -2.892 0.004 BMI(kg/m2) 21.76±3.11 22.28±3.67 -0.927 0.355孕期增加体重(kg) 15.41±4.77 17.71±5.77 -2.613 0.010围产期VTE评分 1.78±1.02 2.72±1.75 -3.357 0.001 Caprini评分 1.21±0.59 1.40±0.82 -1.393 0.169住院天数 4.73±1.51 6.40±3.02 -3.477 0.001分娩前D-二聚体(μg/mL) 2.33±0.12 4.65±0.92 -2.517 0.016实验室检查指标分娩前血红蛋白(g/L) 121.41±12.34 119.09±14.33 1.029 0.305分娩前血小板(×10g/L) 204.34±56.47 193.07±60.03 1.122 0.263分娩后D-二聚体(μg/mL) 2.99±0.20 5.39±0.91 -2.565 0.014分娩后血红蛋白(g/L) 105.50±16.32 107.40±16.31 -0.662 0.509分娩后血小板(×10g/L) 193.70±52.98 183.86±70.94 0.973 0.332甘油三酯(mmol/L) 3.90±2.20 4.55±2.22 -1.678 0.095总胆固醇(mmol/L) 5.80±1.28 5.97±1.61 -0.651 0.518高密度脂蛋白(mmol/L) 1.68±1.02 1.40±0.44 1.714 0.088低密度脂蛋白(mmol/L) 2.79±0.89 2.82±1.11 -0.144 0.886 FT3(pmoL/L) 3.70±0.59 3.57±1.39 0.608 0.546 FT4(pmoL/L) 9.68±1.32 9.74±1.64 -0.237 0.813 TSH(mIU/L) 2.35±1.36 2.45±1.47 -0.418 0.677尿酸(μmoL/L) 325.91±66.15 355.91±117.17 -1.599 0.166血白蛋白(g/L) 35.32±2.65 34.32±4.18 1.474 0.146
2.3 静脉血栓不良事件因素比较 病例组中系辅助生殖(ART/IVF)、其他异常(如孕期因凝血功能异常、下肢静脉B超提示血流淤滞、血液流变学异常使用抗凝或抗血小板治疗者)、多胎妊娠、子痫前期、高血压及围产期评分为高危比率均高于对照组(P<0.05),两组间其他因素比较,差异均无统计学意义(P>0.05),见表2。
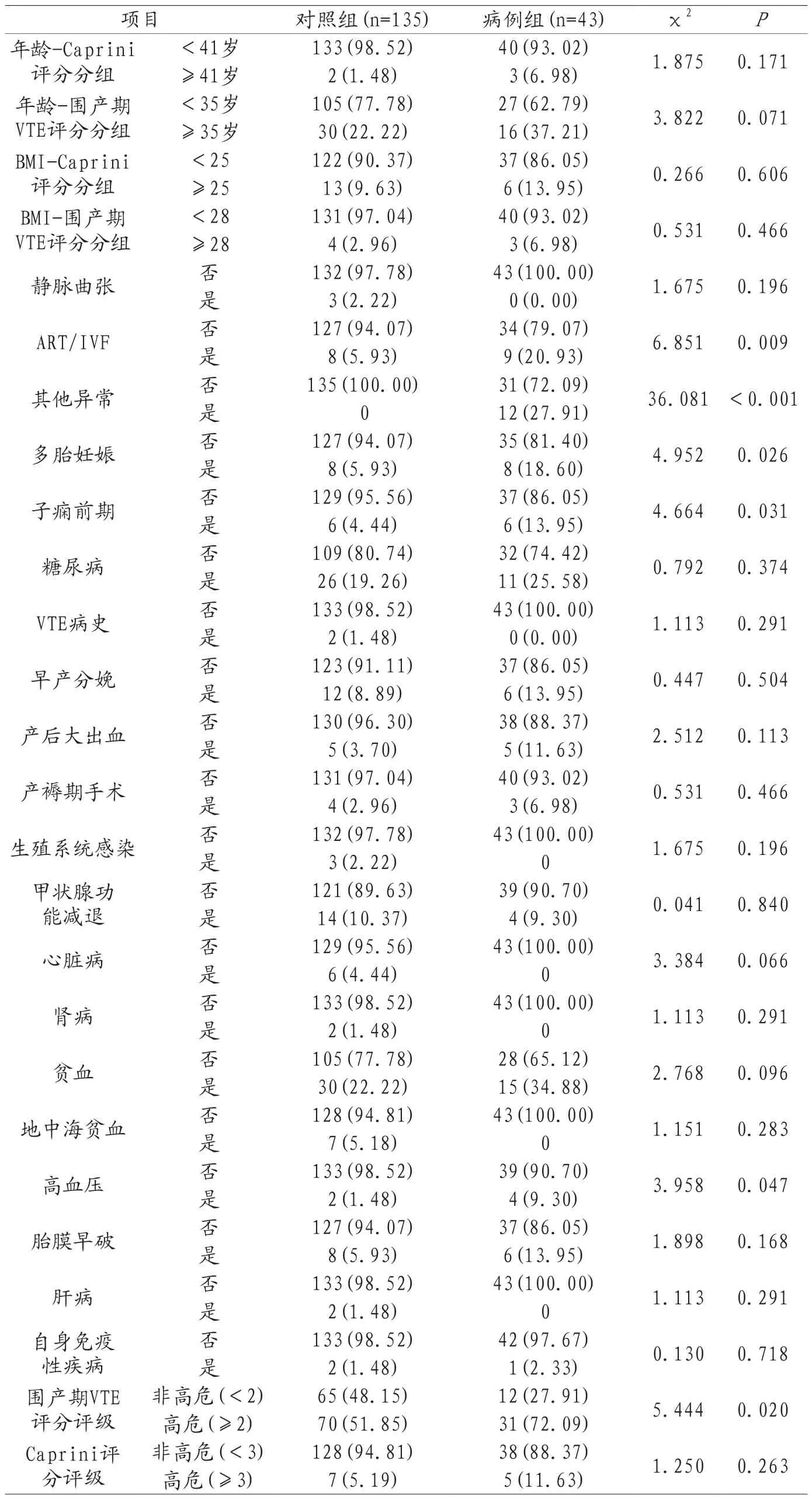
表2 病例组和对照组血栓不良事件因素比较[n(%)]
2.4 血栓相关不良事件影响因素关联分析 根据差异比较分析情况,将上述结果中有统计学意义的指标纳入血栓相关不良事件影响因素Spearman相关分析。结果显示:年龄、ART/IVF、其他异常、多胎妊娠、子痫前期、高血压、分娩前D-二聚体与静脉血栓相关不良事件发生呈正相关(P<0.05),而分娩后D-二聚体与血栓相关不良事件发生无相关性(P>0.05),见表3。

表3 血栓相关不良事件影响因素关联分析
2.5 血栓相关不良事件影响因素二元Logistic回归分析 根据Spearman相关分析结果,使用二元Logistic回归分析各因素对孕产妇静脉血栓相关不良事件影响。结果显示,年龄、ART/IVF、高血压是血栓相关不良事件发生的危险因素(P<0.05),见表4。构建模型:静脉血栓相关不良事件发生=-7.242+0.159×年龄+1.853×ART/IVF+3.174×高血压。对Logistic回归模型进行有效性检验,结果显示模型构建有效(χ2=65.967,P<0.001)。对构建模型效能进行分析,R2=0.310,表明构建的模型能解释所有变异的31.0%;模型拟合优度检验,结果显示模型拟合度较好(χ2=5.993,P=0.648),经分析模型的综合预测率为86.5%。
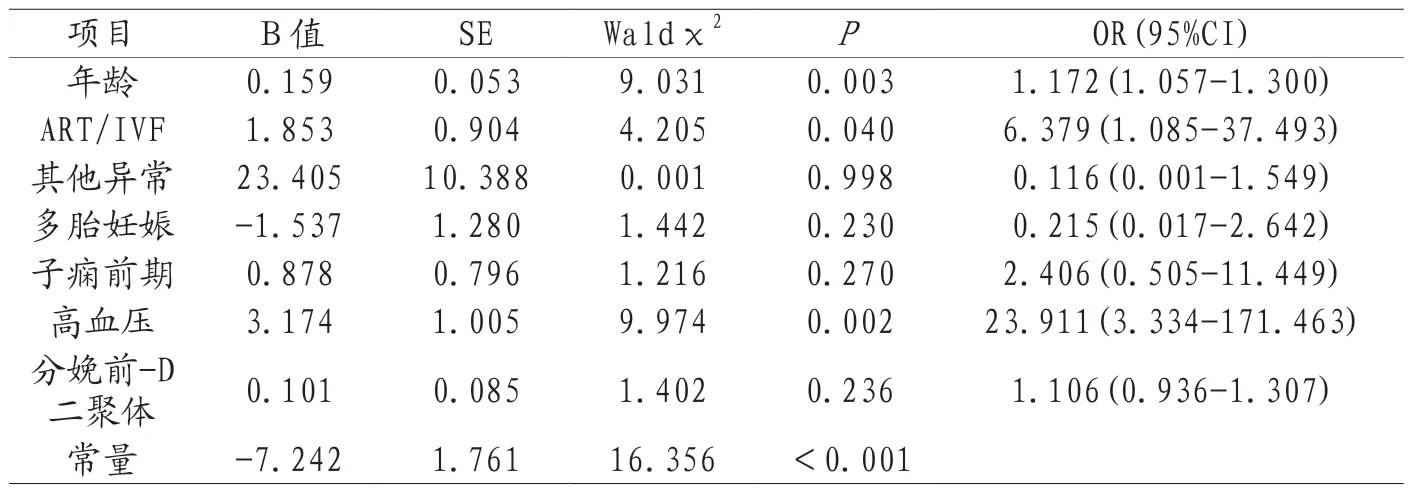
表4 VTE影响因素Logistic回归分析
3 讨论
3.1 VTE的临床特点 Virchow描述了静脉血栓形成的三大基本要素:静脉淤积、高凝和组织损伤[1]。而孕产妇本身的生理变化使其同时具有Virchow三联征的三大要素改变[5],研究[6-7]发现,孕产妇发生VTE的风险大约是同龄非孕妇的五倍,患病率为0.5-2.0/1000。研究[8]报道,孕产妇发生DVT是发生PE的3倍,约80%的产后血栓栓塞事件发生在分娩后的前3周,VTE发生风险可持续至分娩后12周,与未怀孕者(55%)相比,孕妇的深静脉血栓更多发生在左腿(85%),而未怀孕者为9%。本研究中也发现发生部位以下肢为主,且主要发生于产褥期,与报道相符。
3.2 VTE的危险因素 许多因素,如既往或孕期新发的VTE史、已知的高危或低危易栓症;孕妇本身的特质,如高龄、肥胖;妊娠相关的改变,如长期卧床保胎、孕期行外科手术、卵巢过度刺激等;以及分娩后的一些危险因素,如产后出血、早产、剖宫产分娩等[1,9-10]都是导致孕产妇发生血栓的原因。现就本文病例对照研究发现与孕产妇静脉血栓不良事件发生相关且有差异的因素进行讨论。
年龄方面,据文献报道,年龄≥35岁的孕产妇发生VTE的相对危险度较<35岁的孕产妇增加约2倍[11]。在一项英国大样本队列研究中,35-44岁女性比25-34岁的女性静脉血栓栓塞率高出50%[12]。本研究也发现年龄和静脉血栓相关不良事件发生呈正相关,且年龄越大,静脉血栓相关不良事件发生可能性越高。此外,肥胖也被认为是妊娠和产褥期发生静脉血栓栓塞的主要危险因素,研究[13]认为肥胖是妊娠相关VTE的独立风险因素,孕产妇VTE的发病风险随着BMI的增加而升高,超重的孕产妇妊娠期和产褥期VTE的风险分别是1.27和1.21。本研究中孕期增加体重(kg)越大,静脉血栓相关不良事件发生可能性越高,但BMI在两组间无明显差异,可能与VTE发病率低、本研究样本量少有关,需进一步大样本、多中心研究进行验证。
血浆D-二聚体是交联的纤维蛋白在纤溶酶作用下产生的特异性降解产物,可以灵敏地反映体内的凝血和纤溶状态,目前已被广泛应用于正常人群VTE的排除诊断。D-二聚体在VTE的病例中可观测到升高,但在妊娠、癌症等多种情况下也会出现升高[14-15],敏感性较高、特异性差。国内妊娠期及产褥期血栓栓塞防治专家共识[16]提及不推荐将D-二聚体作为孕产妇筛查/诊断/预防或治疗的参考指标,但在明确诊断的VTE患者的治疗过程中监测D-二聚体水平还是有必要的。本研究病例组与对照组间分娩前、后D-二聚体水平均有显著差异,提示检测D-二聚体水平对孕产妇静脉血栓相关不良事件的防治在一定程度上还是有必要的,但仍需大样本多中心研究进一步寻求其合理的阈值。
研究[17-18]发现,与没有并发症的孕产妇相比,相同孕周并发子痫前期的孕妇发生静脉血栓栓塞的风险更高。研究[19-21]认为,妊娠期高血压或先兆子痫的孕妇与无并发症的孕妇相比,无论是在相同的孕周或产后还是今后的13年内,都有更高的VTE发生风险。本研究中子痫前期、高血压与静脉血栓相关不良事件发生呈正相关,与现有研究结果一致。此外,随着辅助生殖、试管婴儿技术的大量应用,随之而来的并发症,如多胎妊娠以及孕期保胎导致的运动量减少、孕激素使用频次增加等也相继增加,这也是VTE发生的危险因素。本研究结果也显示,多胎妊娠及ART/IVF妊娠为孕产妇血栓不良事件发生的危险因素,但具体机制有待进一步研究。
3.3 VTE风险评估 孕产妇VTE的危险因素诸多,怀孕期间的既存因素和获得性因素意味着风险是个体化的,并随着时间的推移而演变。这些危险因素的叠加使建立孕产妇VTE风险预测评分成为可能。目前很多国家都出台了各自的指南及相应的评估工具用于评估孕产妇VTE发生风险,其中RCOG指南[22]是基于风险因素调整OR值后对VTE风险进行评估。有证据[23]表明,在英国实施这一指南后,产妇死亡率从2003-2005年的每10万例分娩死亡1.94人下降到2011-2013年的每10万例分娩死亡1.01人。本研究将我院外科系统使用的Caprini评分工具和我科根据RCOG/昆士南指南/上海专家共识,并结合本地实际情况拟定的围产期VTE评估工具进行对比,发现围产期VTE评分/评级越高,静脉血栓相关不良事件发生可能性越高,而Caprini评分/评级在两组间无明显差异,说明根据孕产妇的生理及病理变化特点制定专门的VTE评估工具能更好地预防孕产妇VTE的发生。
3.4 VTE风险评估信息化建设 现各大指南均建议所有妇女在怀孕早期或怀孕前进行静脉血栓栓塞风险评估,风险评估需贯穿整个孕期及分娩[24-25]。但血栓预防有效性的低质量证据导致不同专家共识及指南针对血栓预防的建议差别较大。这些建议中的差异及复杂性可能会影响产科医生的预防性用药[26]。风险评估的复杂性意味着需要一个自动的计算机化系统。虽然一些研究已经开始使用计算机临床决策支持系统(CCDSS)对患者进行分层管理,并对血栓预防提出建议[27],但目前针对产科临床应用CCDSS对孕产妇VTE进行风险评估及预防指导的有效性仍需进一步研究。
4 结论
妊娠相关VTE的危险因素诸多,目前国内外针对妊娠相关VTE风险评估尚无统一方案,尚需更多高级别循证医学证据来规范妊娠相关VTE的防治。且针对妊娠相关VTE的评估需贯穿孕前、孕期及分娩,应动态评估、分层管理,故对多数产科医生来说较为复杂。进一步探讨计算机临床决策支持系统在妊娠相关VTE防治中的应用,以便于更高效合理地进行妊娠相关VTE的风险评估及后续预防治疗,将有助于降低我国妊娠相关VTE的发生率及死亡率。
