不同糖尿病微血管病变患者血清N-钙黏蛋白、E-钙黏蛋白水平变化及其诊断效能分析
2023-12-01王霞严靓李伟琴马卫国刘凯歌
王霞,严靓,李伟琴,马卫国,刘凯歌
1 西安医学院第一附属医院全科医学科,西安710077;2 西安医学院临床医学院
2型糖尿病是一种慢性、非传染性、多系统疾病,患者长期暴露于高血糖微环境中影响微血管系统,最终导致糖尿病肾病(DKD)、糖尿病视网膜病变(DR)和神经病变,影响生活质量和总体预期寿命。虽然高血糖引起冠状动脉、脑血管等大血管系统损害是患者死亡的主要原因,但血糖异常引起的肾脏、眼、神经、微血管的危害更加普遍[1]。目前高血糖损伤微血管的机制复杂,尚未完全清楚,亟需特异度、灵敏度更高的血清标志物识别糖尿病微血管并发症,评估微血管病变的程度。有研究发现,细胞外持续性高糖(高渗)状态会增加活性氧的产生,从而导致内皮细胞发生内皮—间质转化(EndMT),从而表达N-钙黏蛋白(N-cadherin)、E-钙黏蛋白(E-cadherin)[2],钙黏蛋白是内皮细胞间的主要连接蛋白,介导细胞的连接及稳定并参与调控血管重塑及维持血管的完整性。多项研究显示,N-cadherin、E-cadherin在内皮与周细胞、足细胞等细胞之间黏附及紧密连接的维持,视网膜屏障、肾周毛细血管的维持及形成,血管通透性及微血管的稳定等方面发挥重要的作用[3-4]。为此,本研究观察了不同糖尿病微血管病变患者血清N-cadherin、E-cadherin水平变化,并探讨N-cadherin、E-cadherin对糖尿病微血管病的诊断效能。
1 资料与方法
1.1 研究对象 选择2022年3月—2023年3月就诊于西安医学院第一附属医院的2型糖尿病[5]患者240例,其中单纯糖尿病、DR[6]、DKD、DR合并DKD患者各60例,分别纳入糖尿病组、DR组、DKD组、DR合并DKD组;选择体检健康人群60例纳入对照组。排除标准1型糖尿病、妊娠期糖尿病、分型诊断不明确及特殊类型糖尿病患者,合并其他眼部疾病患者,合并其他肾脏疾病患者,自身免疫性疾病(风湿病、哮喘等)患者,入院时出现糖尿病急性并发症者,合并肿瘤的患者,合并心、肝、肾功能不全及既往有脑血管疾病的患者,合并感染的患者,合并器官纤维化的患者。对照组男38例、女22例,年龄58.0(49.0,69.0)岁;糖尿病组男31例、女29例,年龄58.0(49.0,68.0)岁;DR组男39例、女21例,年龄61.0(45.0,72.0)岁;DKD组男42例、女18例,年龄64.0(56.0,69.5)岁;DR合并DKD组男42例、女18例,年龄64.0(45.8,65.0)岁。各组间性别、年龄差异无统计学意义(P均>0.05),具有可比性。本研究经西安医学院第一附属医院伦理委员会批准,所有研究对象签署同意书。
1.2 血清N-cadherin、E-cadherin检测方法 研究对象禁食12 h,次日清晨采集三管空腹静脉血样品,每份5 mL。采用ELISA法检测血清N-cadherin、E-cadherin。
1.3 统计学方法 采用SPSS26.0软件进行数据分析,GraphPad Prism8.0软件进行图片处理。收集各组实验室检查资料,收缩压(SBP)、舒张压(DBP)、身体质量指数(BMI)、空腹血糖(FPG)、餐后2 h血糖(PBG)、糖化血红蛋白(HBALB)、甘油三酯(TG)、总胆固醇(TC)、尿白蛋白排泄率(UAER)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、糖化白蛋白(GA)、血肌酐(Cr)、肾小球滤过率(eGFR)。经Kolmogorow-Smirnov检验,符合正态分布的计量资料以表示,采用单因素方差分析(one-way ANOVA),两两比较用LSD-t检验;偏态分布的计量资料以M(P25,P75)表示,采用Mann-WhitneyU检验或Kruskal-WallisH检验。计数资料以例表示,采用χ2检验。采用Spearman相关分析法分析N-cadherin、E-cadherin与糖尿病患者实验室检查指标的相关性。采用Logistic回归模型分析糖尿病微血管病变的影响因素。采用受试者工作特征(ROC)曲线分析N-cadherin、E-cadherin对2型糖尿病微血管病变的诊断价值,并计算曲线下面积(AUC)。P<0.05为差异有统计学意义。
2 结果
2.1 各组血清N-cadherin、E-cadherin水平比较糖尿病各组血清N-cadherin水平高于对照组,DR组、DKD组、DR合并DKD组血清N-cadherin水平高于糖尿病组(P均<0.05);血清E-cadherin水平低于对照组,DR组、DKD组、DR合并DKD组血清E-cadherin水平低于糖尿病组(P均<0.05)。见表1。将DR组患者进一步划分为非增殖期和增殖期,血清N-cadherin水平分别为338.61(322.62,347.01)、357.33(328.95,368.26)pg/mL,血清E-cadherin水平分别为73.48(64.53,88.54)、66.07(59.97,75.98)ng/L,其中增殖期患者血清N-cadherin高于非增殖期患者(P<0.05)。

表1 各组血清N-cadherin、E-cadherin水平比较[M(P25,P75)]
2.2 血清N-cadherin、E-cadherin与糖尿病患者实验室检查指标的相关性 N-cadherin与糖尿病患者的病程、PBG、UAER呈正相关(rs分别为0.450、0.205、0.375,P均<0.05),与LDL、E-cadherin呈负相关(rs分别为-0.218、-0.475,P均<0.05),与年龄、SBP、DBP、BMI、FBG、HBALB、TG、TC、HDL、GA、Cr、eGFR无相关性(rs分别为0.046、0.018、-0.028、-0.045、0.054、0.011、-0.048、-0.006、0.046、-0.029、-0.046,P均>0.05)。E-cadherin与糖尿病患者的病程、N-cadherin呈负相关(rs分别为-0.360、-0.475,P均<0.05),与UAER、LDL、TC呈正相关(rs分别为0.375、0.205、0.170,P均<0.05),与年龄、SBP、DBP、BMI、FBG、PBG、HBALB、TG、HDL、GA、Cr、eGFR无相关性(rs分别为0.009、0.080、-0.043、0.041、0.054、-0.061、0.093、0.037、-0.003、0.094、0.086、0.064,P均>0.05)。
2.3 血清N-cadherin、E-cadherin对糖尿病微血管病变发病的影响 Logistic回归模型建模时,纳入所有患者,首先以是否糖尿病微血管病变为因变量,筛选出差异有统计学意义的指标为协变量,包括年龄、病程、SBP、DBP、BMI、FBG、HBALB、TG、TC、UAER、HDL、LDL、GA、Cr、N-cadherin、E-cadherin。依据似然比检验统计量结果,最终进入模型的因素有病程、TC、FBG、PBG、TC、UAER、HDL、LDL、N-cadherin、E-cadherin,似然比检验Waldχ2=269.124,P=0.000,提示模型有统计学意义。DR影响因素包括病程、UAER、LDL、N-cadherin;DKD影响因素包括病程、UAER、LDL、HDL、N-cadherin;DR合并DKD影响因素包括病程、UAER、LDL、N-cadherin(P均<0.05)。见表2 ~ 4。
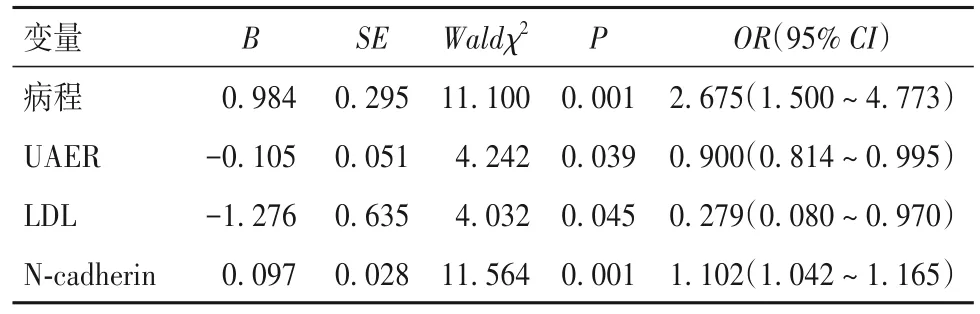
表2 DR影响因素分析结果
2.4 血清N-cadherin、E-cadherin对糖尿病微血管病变的诊断效能 N-cadherin诊断单纯糖尿病、DR、DKD、DR合并DKD的灵敏度分别为100%、93.0%、95.0%、95.0%,特异度分别为100%、90.0%、80.0%、83.0%。E-cadherin诊断单纯糖尿病、DR、DKD、DR合并DKD的灵敏度分别为100%、88.3%、90.0%、90.0%,特异度分别为100%、76.7%、78.3%、76.7%。血清N-cadherin、E-cadherin对单纯糖尿病及糖尿病微血管病变的诊断效能均较好。详见表5 ~ 6。

表5 血清N-cadherin对单纯糖尿病及糖尿病微血管病变的诊断效能

表6 血清E-cadherin对单纯糖尿病及糖尿病微血管病变的诊断效能
3 讨论
糖尿病微血管病变的发生与内皮细胞损伤、凋亡有关,其实质是持续高渗状态下全身细胞(尤其是新生的上皮细胞、神经细胞)的病理改变,表现为DR、DKD等[7]。Müller细胞、周细胞、内皮细胞在维持视网膜屏障及微血管的成熟、稳定中起至关重要的作用[3]。HAYES等[8]研究表明,周细胞、内皮细胞、足细胞对于肾周毛细血管的维持及血管通透性同样重要。
在DKD的发病中,高糖(高渗)状态诱导糖基化终末产物、蛋白激酶C激活,基质体蛋白表达增加,基质体蛋白和活性氧共同作用下,肾小管周细胞、足细胞和系膜细胞TGF-β表达上调[9-10],促进周细胞、足细胞EndMT,加速了肾小球、管间质纤维化,并促进成纤维细胞高表达N-cadherin,高表达的E-cadherin进一步向N-cadherin转化增多。研究表明,Wnt/β-catenin通路、TGF-β促进周细胞、足细胞EndMT可进一步导致E-cadherin高表达[3,11]。在DR中,持续的高糖(高渗)状态发生氧化应激、白细胞吞噬功能减弱、内皮损伤等多因素刺激钙黏蛋白的表达。DR状态下,周细胞是最早被影响的血管细胞,进一步引起内皮细胞改变。ZHOU等[12]研究发现,Müller细胞暴露于高糖环境后,细胞中N-cadherin表达上调。WHEELER等[13]研究发现,DR患者血管内皮细胞(视网膜上皮细胞、Müller细胞)损伤的过程中,也存在EndMT,可能是TGF-β水平升高诱导细胞发生EndMT,从而进一步转化为成纤维细胞。
本研究结果显示,糖尿病各组血清N-cadherin水平高于对照组,DR组、DKD组、DR合并DKD组血清N-cadherin水平高于糖尿病组。糖尿病各组血清E-cadherin水平低于对照组,DR组、DKD组、DR合并DKD组血清E-cadherin水平低于糖尿病组。推测N-cadherin、E-cadherin可能与糖尿病病程及糖尿病微血管病变的发生和进展有关,这与既往研究结果一致[14]。大量研究显示,高糖状态下上皮细胞及视网膜细胞黏附出现异常,N-cadherin、E-cadherin表达异常,以N-cadherin变化更明显[12,15]。有学者研究发现,周细胞功能障碍可能导致视网膜中TNF-α、IL-6、MCP-1、NF-κB等炎症因子激活,通过TGF-β信号轴、鞘氨醇-1-磷酸(S1P)/S1P1受体信号轴调节N-cadherin对周细胞的覆盖[16-17]。视网膜色素上皮细胞中,多种炎症因子诱导TGF-β与其受体结合,激活Smad信号通路,诱导视网膜色素上皮细胞发生EndMT[18]。ROY等[19]研究发现,Müller细胞是牵引性视网膜脱离的关键细胞,高血糖诱导Müller细胞表达组织生长因子,促进DR血管内皮纤维化,并最终激活下游纤维连接蛋白产生和成纤维细胞增殖,同时促进成纤维细胞高表达N-cadherin,E-cadherin向N-cadherin转化。
进一步分析N-cadherin、E-cadherin与糖尿病患者实验室检查指标的相关性,结果显示,血清N-cadherin与糖尿病患者病程、PBG、UAER呈正相关,与LDL、E-cadherin呈负相关;血清E-cadherin与糖尿病患者病程、N-cadherin呈负相关,与UAER、LDL、TC呈正相关。多元回归分析显示,病程是DR、DKD、DKD合并DR共同的危险因素,这与相关研究结果一致[20]。考虑病程与疾病的严重程度及发病时间有关,长期的细胞外高糖(高渗)状态损伤内皮细胞,并通过信号通路进行调节。KOVATCHEV[21]研究认为,异常的PBG造成内环境中血糖不稳定,并推动糖尿病并发症的发展。有学者发现,血糖波动会诱导细胞毒性作用,伴随着血管内皮细胞活力降低、细胞凋亡激活和细胞增殖异常,通过大量基因表达变化及PI3K/AKT、NF-κB、MAPK(ERK)、JNK、TGF-β/Smad等信号通路调节,诱导钙黏蛋白表达[22]。不稳定的高血糖环境能更明显地激活蛋白激酶,促进细胞间黏附分子表达。还有学者发现,LDL在早期通过上调血管内皮生长因子表达来影响新生血管形成,同时激活MEK/ERK通路;LDL诱导TGF-β2/Smad信号轴,导致EndMT,通过激活PI3K/AKT通路最终影响N-cadherin、E-cadherin的表达[23]。本研究中,N-cadherin与LDL呈负相关,E-cadherin与LDL呈正相关,LDL为糖尿病微血管病变的危险因素,推测钙黏蛋白可能与脂类代谢相关。大量研究表明,UAER是评估糖尿病早期肾脏损害的有效指标之一[24]。有研究表明E-cadherin是早期肾脏损害的生物标志物[20]。结合本研究相关性分析结果,考虑钙黏蛋白的表达与肾周细胞、足细胞、内皮细胞发生EndMT有关[25]。
本研究探讨了血清N-cadherin、E-cadherin对糖尿病微血管病变的诊断效能,结果显示N-cadherin、E-cadherin诊断糖尿病微血管病变的AUC均高于0.8,效能较好,说明N-cadherin、E-cadherin对诊断糖尿病微血管病变具有一定价值。同时我们发现,N-cadherin诊断DR的AUC、特异度、灵敏度均很高,大量基础研究结果显示,DR时N-cadherin表达水平较高,因此N-cadherin对于DR的筛查可能会有积极的意义;E-cadherin诊断DKD的AUC、特异度、灵敏度较高,提示E-cadherin对DKD的诊断意义较大。
综上所述,与单纯糖尿病患者相比,糖尿病微血管病变患者血清N-cadherin水平升高、E-cadherin水平降低,与患者病程密切相关。血清N-cadherin、E-cadherin有望作为糖尿病微血管病变早期诊断及病情评估的指标。然而,由于样本量的局限性,以上结果需要通过进一步多中心临床试验或前瞻性队列研究进行验证。
