外周血淋巴细胞亚群在儿童EB病毒感染中的变化及临床意义
2023-11-13于卉影北部战区总医院基础医学实验室沈阳110016
杨 冀 魏 兵 于 颖 于卉影 (北部战区总医院基础医学实验室,沈阳 110016)
EB 病毒(EBV)是疱疹病毒科嗜淋巴细胞病毒属的双链DNA病毒,人群血清EBV抗体阳性率超过90%[1]。EBV 主要目标为人类B 淋巴细胞,感染后可终身存在[2]。儿童机体免疫系统尚未发育成熟,抵抗病原体能力较弱。EBV 感染多发于学龄前期及学龄期儿童,多数患者起病轻微,无明显症状或仅表现为上呼吸道感染。但也有部分患儿会累及其他器官,或发生EBV 感染相关性疾病,最常见的为传染性单核细胞增多症(infectious mononucleosis,IM),还包括肿瘤(伯基特淋巴瘤、霍奇金淋巴瘤、鼻咽癌、胃癌)和免疫性疾病(噬血细胞性淋巴组织细胞增生症、干燥综合征、多发性硬化)等[3-8]。本研究分析了淋巴细胞亚群在儿童EBV 感染诊断和预后评估中的作用,探索其在儿童EBV 感染过程中的规律,以期为临床诊断提供参考。
1 资料与方法
1.1 资料
1.1.1 临床资料 选取2017年3月至2021年11月北部战区总医院儿科病房收治并送本实验室进行淋巴细胞亚群检测的EBV 感染患儿48 例作为观察组,男32 例,女16 例,年龄1.10~9.00 岁,平均年龄(4.25±2.07)岁,其中15 例患儿为EBV 感染所致IM,18 例为EBV 感染合并MP 感染。另选择同期就诊的急性支气管肺炎患儿23例,男9例,女14例,年龄0.50~5.75岁,平均年龄(3.00±3.10)岁,MP 感染患儿48 例,男25 例,女23 例,年龄0.33~10.00 岁,平均年龄(4.44±2.37)岁,作为对照组。收集患儿临床资料,包括年龄、性别、热程、临床症状及实验室检查结果,包括EBV 抗体检测、MP 抗体检测、EBV-DNA 核酸载量、肝功能检测。对119 例患儿的临床资料进行回顾性分析,本研究经北部战区总医院伦理委员会审批[伦审Y(2022)023号]。
1.1.2 纳入及排除标准 纳入标准:符合临床儿童主要非肿瘤性EBV 感染相关疾病诊断[9];年龄≤14 岁。排除标准:使用免疫抑制剂及激素者;免疫功能缺陷疾病者;严重脏器功能不全者。
1.1.3 主要材料与试剂 绝对计数管、淋巴细胞亚群检测试剂盒和红细胞裂解液购自美国BD 公司;EBV 抗体检测试剂盒购自欧蒙医学诊断有限公司;EB病毒核酸定量检测试剂盒购自圣湘生物公司。
1.2 方法
1.2.1 流式细胞术检测 抽取患儿EDTA-K2抗凝的外周血2 ml,向带有微球的绝对计数管内加入淋巴细胞亚群检测混合抗体20 µl,利用反向加样法加入混匀的外周血50 µl,振荡混匀,室温避光孵育30 min。加入红细胞裂解液450 µl,振荡混匀,室温避光静置15 min,FASC CantoⅡ流式细胞仪检测,BD Diva软件分析淋巴细胞亚群比例。
1.2.2 EBV 抗体检测 抽取患儿静脉血2 ml 于促凝管,ELISA 检测血清中衣壳抗原(CA-IgG 和CAIgM)、早期抗原IgG(EA-IgG)、核抗原IgG(NA-IgG)及抗体亲和力。所有操作和阳性标准均严格按照试剂盒说明书进行。
1.2.3 EBV 核酸定量检测 取患儿EDTA-K2抗凝的外周血1 ml,裂解红细胞,PCR 检测EBV-DNA 载量,以血EBV-DNA>4.0×102拷贝数/ml为阳性。
1.2.4 肝功能检测 采用生化法检测肝功能,ALT≥50 U/L和/或AST≥40 U/L为肝功能异常。
1.3 统计学处理 采用SPSS20.0软件(IBM Corporation,USA)和GraphPad Prism 7.0 软件(San Diego,USA)进行统计学分析,正态分布计量资料采用±s表示,两组间比较采用t检验;非正态分布计量资料两组间比较采用WhitneyU秩和检验;多组间均数比较采用单因素方差分析;相关性分析采用Pearson分析;ROC 曲线分析各项指标检测效能;P<0.05 为差异有统计学意义。
2 结果
2.1 EBV 感染患儿外周血CD8+T 细胞增多 EBV感染患儿外周血淋巴细胞计数最高,显著高于MP感染患儿和急性支气管肺炎患儿(P<0.05)。与急性支气管肺炎和MP 感染患儿相比,EBV 感染患儿外周血淋巴细胞增多以T 淋巴细胞为主,其中CD8+T 细胞数量和比例均显著升高(P<0.05),而CD4+T 细胞比例降低(P<0.05),数量无显著变化,CD4+/CD8+明显降低(P<0.05)。EBV 感染患儿外周血B 细胞比例相较其他两组患儿明显降低(P<0.05),但数量无显著变化;NK 细胞数量略有增加但差异无统计学意义,比例无显著变化(表1)。
表1 急性支气管肺炎、MP感染和EBV感染患儿外周血淋巴细胞亚群比较(±s)Tab.1 Comparison of peripheral blood lymphocyte subsets in children with acute bronchopneumonia, MP infection and EBV infection (±s)
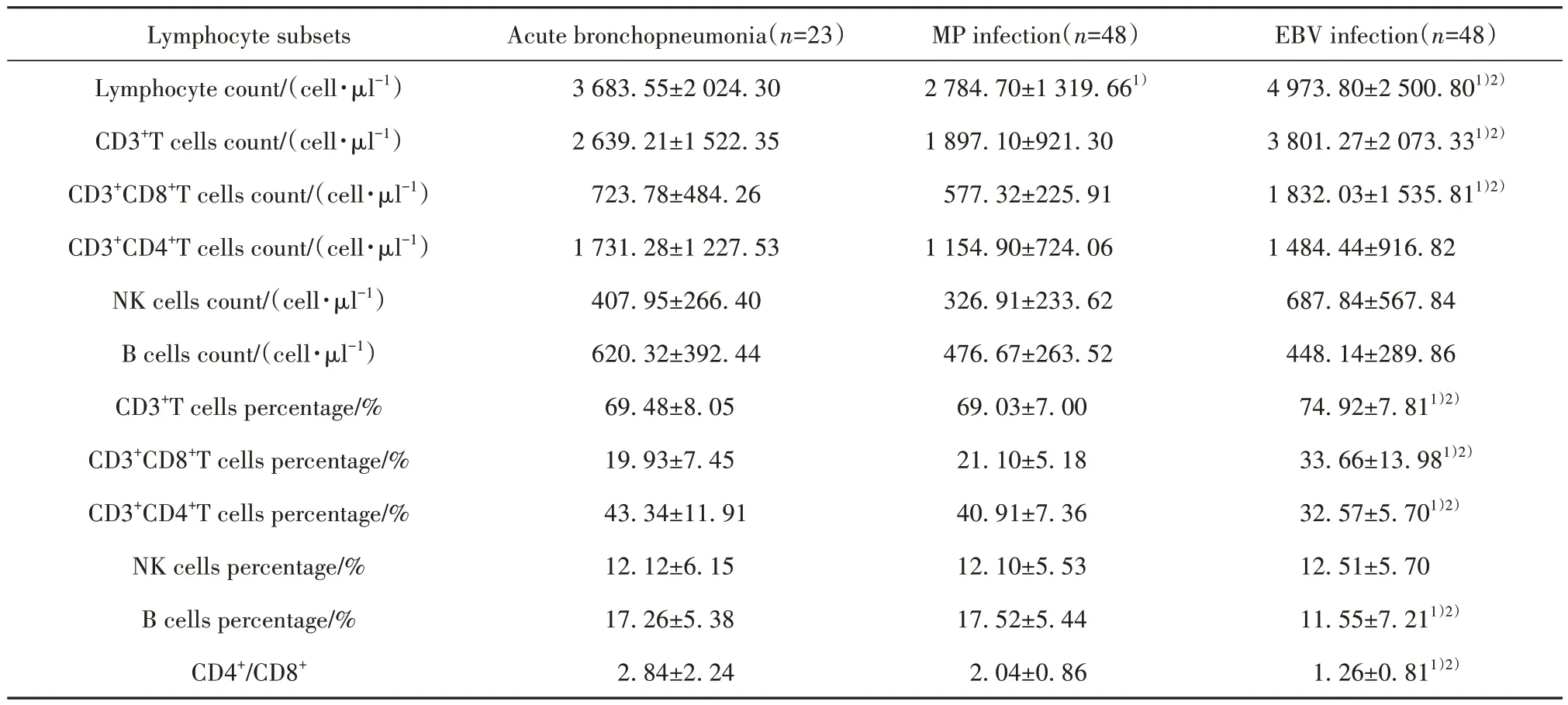
表1 急性支气管肺炎、MP感染和EBV感染患儿外周血淋巴细胞亚群比较(±s)Tab.1 Comparison of peripheral blood lymphocyte subsets in children with acute bronchopneumonia, MP infection and EBV infection (±s)
Note:1)P<0.05 vs acute bronchopneumonia; 2)P<0.05 vs MP infection.
EBV infection(n=48)4 973.80±2 500.801)2)3 801.27±2 073.331)2)1 832.03±1 535.811)2)1 484.44±916.82 687.84±567.84 448.14±289.86 74.92±7.811)2)33.66±13.981)2)32.57±5.701)2)12.51±5.70 11.55±7.211)2)1.26±0.811)2)Lymphocyte subsets Lymphocyte count/(cell·µl-1)CD3+T cells count/(cell·µl-1)CD3+CD8+T cells count/(cell·µl-1)CD3+CD4+T cells count/(cell·µl-1)NK cells count/(cell·µl-1)B cells count/(cell·µl-1)CD3+T cells percentage/%CD3+CD8+T cells percentage/%CD3+CD4+T cells percentage/%NK cells percentage/%B cells percentage/%CD4+/CD8+Acute bronchopneumonia(n=23)3 683.55±2 024.30 2 639.21±1 522.35 723.78±484.26 1 731.28±1 227.53 407.95±266.40 620.32±392.44 69.48±8.05 19.93±7.45 43.34±11.91 12.12±6.15 17.26±5.38 2.84±2.24 MP infection(n=48)2 784.70±1 319.661)1 897.10±921.30 577.32±225.91 1 154.90±724.06 326.91±233.62 476.67±263.52 69.03±7.00 21.10±5.18 40.91±7.36 12.10±5.53 17.52±5.44 2.04±0.86
2.2 EBV 感染患儿外周血淋巴细胞变化与BEVDNA 载量相关 EBV 感染患儿外周血淋巴细胞与BEV-DNA 载量相关性分析显示,淋巴细胞计数(P=0.000 3,r=0.549 5)、CD3+T细胞计数(P=0.000 3,r=0.564 0)、CD3+T 细胞比例(P=0.008 5,r=0.395 1)、CD3+CD8+T 细 胞 计 数(P<0.000 1,r=671 3)、CD3+CD8+T 细胞比例(P<0.000 1,r=0.700 9)、NK 细胞计数(P=0.000 6,r=0.546 7)与病毒载量呈正相关,CD3+CD4+T 细胞比例(P=0.000 2,r=-0.585 9)、B 细胞计数(P=0.003 8,r=-0.470 3)、B 细胞比例(P<0.000 1,r=-0.622 4)与病毒载量呈负相关。其中CD3+CD8+T 细胞计数和CD3+CD8+T 细胞比例与病毒载量相关程度最强(图1)。
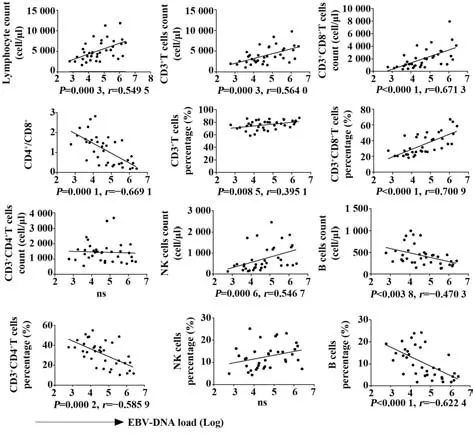
图1 淋巴细胞亚群与BEV-DNA载量的相关性Fig.1 Correlation between lymphocyte subsets and BEVDNA load
2.3 EBV 感染患儿外周血CD8+T 细胞和B 细胞变化与疾病进展相关 与非IM 患儿相比,IM 患儿淋巴细胞数量增加(P<0.001),其中淋巴细胞和NK 细胞 数 量 增 加(P<0.001),B 细 胞 数 量 减 少(P<0.001),T 细胞数量增加以CD8+T 细胞为主(P<0.001),而CD4+T细胞数量无变化;细胞亚群比例方面,淋巴细胞和CD8+T 细胞比例升高(P<0.001),而CD4+T 细 胞(P=0.004)和B 细 胞 比 例 下 降(P<0.001),CD4+/CD8+降低(P=0.001,表2)。与肝功能正常的EBV 感染患儿相比,肝功能异常患儿外周血淋巴细胞数量增加(P<0.001),其中T 细胞(P<0.001)和NK 细胞(P=0.001)数量增加,B 细胞数量减少(P=0.049),T 细胞数量增加以CD8+T 细胞为主(P<0.001),而CD4+T 细胞数量无差异;细胞亚群比例上,淋巴细胞(P=0.002)和CD8+T 细胞比例(P<0.001)升高,CD4+T 细胞(P=0.002)和B 细胞(P<0.001)比例降低,CD4+/CD8+降低(P<0.001,表3)。
表2 IM与非IM的EBV感染患儿外周血淋巴细胞亚群比较(±s)Tab.2 Comparison of peripheral blood lymphocyte subsets in EBV-infected children with IM and non-IM (±s)
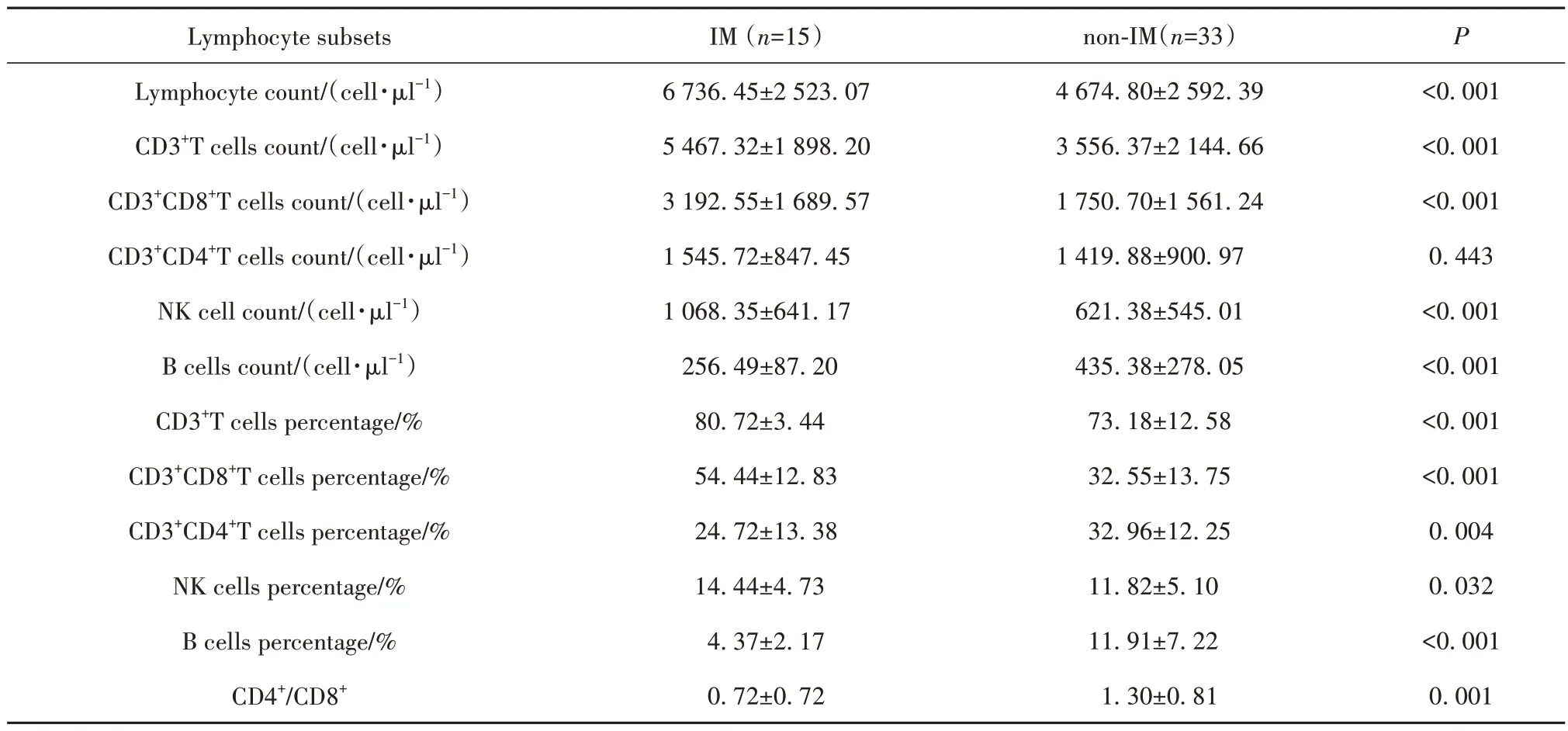
表2 IM与非IM的EBV感染患儿外周血淋巴细胞亚群比较(±s)Tab.2 Comparison of peripheral blood lymphocyte subsets in EBV-infected children with IM and non-IM (±s)
Lymphocyte subsets Lymphocyte count/(cell·µl-1)CD3+T cells count/(cell·µl-1)CD3+CD8+T cells count/(cell·µl-1)CD3+CD4+T cells count/(cell·µl-1)NK cell count/(cell·µl-1)B cells count/(cell·µl-1)CD3+T cells percentage/%CD3+CD8+T cells percentage/%CD3+CD4+T cells percentage/%NK cells percentage/%B cells percentage/%CD4+/CD8+IM (n=15)6 736.45±2 523.07 5 467.32±1 898.20 3 192.55±1 689.57 1 545.72±847.45 1 068.35±641.17 256.49±87.20 80.72±3.44 54.44±12.83 24.72±13.38 14.44±4.73 4.37±2.17 0.72±0.72 non-IM(n=33)4 674.80±2 592.39 3 556.37±2 144.66 1 750.70±1 561.24 1 419.88±900.97 621.38±545.01 435.38±278.05 73.18±12.58 32.55±13.75 32.96±12.25 11.82±5.10 11.91±7.22 1.30±0.81 P<0.001<0.001<0.001 0.443<0.001<0.001<0.001<0.001 0.004 0.032<0.001 0.001
表3 肝功能异常与肝功能正常的EBV感染患儿外周血淋巴细胞亚群比较(±s)Tab.3 Comparison of peripheral blood lymphocyte subsets in EBV-infected children with abnormal liver function and normal liver function (±s)
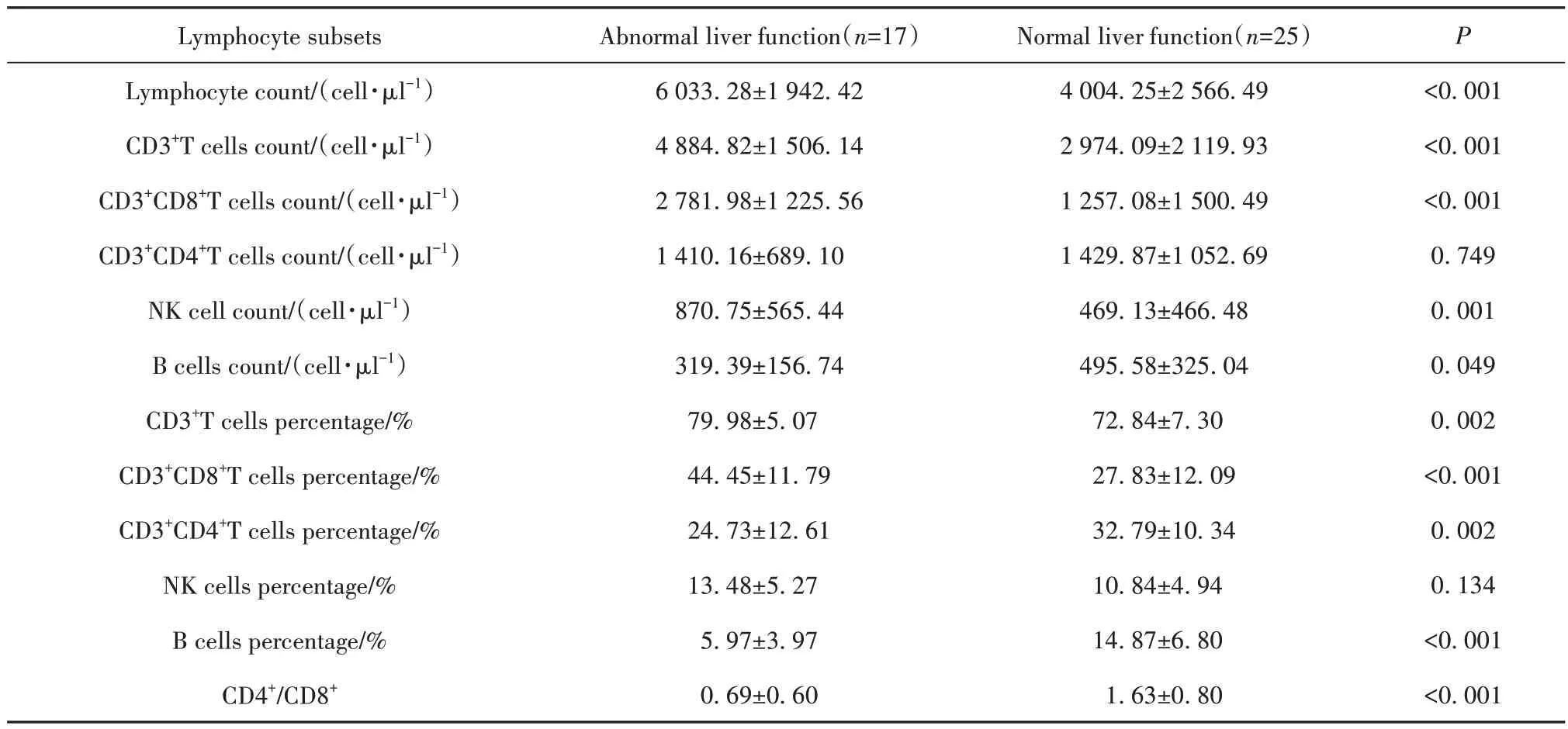
表3 肝功能异常与肝功能正常的EBV感染患儿外周血淋巴细胞亚群比较(±s)Tab.3 Comparison of peripheral blood lymphocyte subsets in EBV-infected children with abnormal liver function and normal liver function (±s)
Lymphocyte subsets Lymphocyte count/(cell·µl-1)CD3+T cells count/(cell·µl-1)CD3+CD8+T cells count/(cell·µl-1)CD3+CD4+T cells count/(cell·µl-1)NK cell count/(cell·µl-1)B cells count/(cell·µl-1)CD3+T cells percentage/%CD3+CD8+T cells percentage/%CD3+CD4+T cells percentage/%NK cells percentage/%B cells percentage/%CD4+/CD8+Abnormal liver function(n=17)6 033.28±1 942.42 4 884.82±1 506.14 2 781.98±1 225.56 1 410.16±689.10 870.75±565.44 319.39±156.74 79.98±5.07 44.45±11.79 24.73±12.61 13.48±5.27 5.97±3.97 0.69±0.60 Normal liver function(n=25)4 004.25±2 566.49 2 974.09±2 119.93 1 257.08±1 500.49 1 429.87±1 052.69 469.13±466.48 495.58±325.04 72.84±7.30 27.83±12.09 32.79±10.34 10.84±4.94 14.87±6.80 1.63±0.80 P<0.001<0.001<0.001 0.749 0.001 0.049 0.002<0.001 0.002 0.134<0.001<0.001
2.4 淋巴细胞亚群对EBV 感染患儿的诊断效能分析 淋巴细胞亚群诊断效能分析显示,外周血淋巴细胞计数、CD3+T 细胞计数、CD3+CD8+T 细胞计数、NK 细胞计数、CD3+T 细胞比例和CD3+CD8+T 细胞比例的AUC 分别为0.750、0.773、0.826、0.689、0.718和0.779(P<0.05)。其中CD3+CD8+T 细胞计数特异度和准确度最高分别为91.55%和78.99%,CD3+T细胞比例和CD3+CD8+T 细胞比例敏感度最高同为70.83%(表4、图2)。
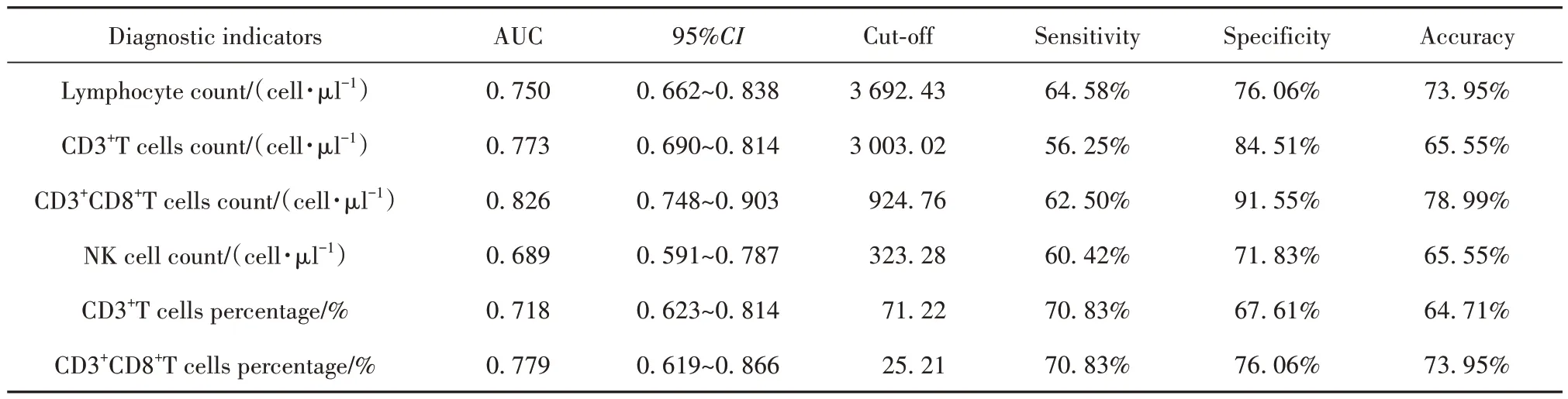
表4 淋巴细胞亚群诊断EBV感染的价值Tab.4 Diagnosis of lymphocyte subsets in EBV infection
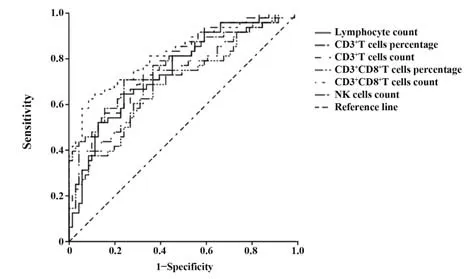
图2 淋巴细胞亚群诊断EBV感染的ROC曲线Fig.2 ROC curve of lymphocyte subsets in diagnosis of EBV infection
3 讨论
EBV 在外界生存能力弱,人类是其主要的感染宿主且普遍易感[10]。EBV 感染后,多数轻症患者发病隐匿,且无明显临床症状;少数重症患者可随着疾病进展转化成为一些重型疾病,因此,EBV 感染的准确诊断、及时治疗以及预后评估尤为重要。儿童EBV 感染常见临床特点依次为扁桃体红肿、淋巴结肿大、发热、脾大、咳嗽、眼睑浮肿、肝功能异常及皮疹等[11]。小儿急性支气管肺炎和MP 感染发病率较高,与EBV 感染临床症状相似,且MP 感染常合并EBV 感染。EBV 感染人体B 细胞并利用B 细胞分化途径建立生发中心模型,在循环记忆B 细胞中长期维持[2]。同时,EBV 感染后可激活细胞毒性T 细胞(cytotoxic T cell,CTL)清 除 病 原 体,CTL 主 要 为CD8+T 细胞,与本研究结果相符。与小儿急性支气管肺炎和MP 感染肺炎患儿相比,EBV 感染患儿外周血淋巴细胞数量增加,且主要为CD8+T 细胞数量和比例升高,CD4+T 细胞和B 细胞比例下降,CD4+/CD8+明显降低。由于淋巴细胞总数显著增加,因此B 细胞仅表现为比例下降,数量变化不明显。本研究选取临床常见且临床症状较为相近的急性支气管肺炎和MP 感染患儿作为对照,而非健康儿童,急性支气管肺炎和MP 感染是感染性疾病,也可引起机体免疫应答,导致淋巴细胞亚群改变。但淋巴细胞亚群诊断效能分析显示,外周血淋巴细胞计数、CD3+T 细胞、CD3+CD8+T 细胞和NK 细胞对EBV 感染仍具有较好的检验效能,表明淋巴细胞亚群检测具备鉴别EBV 感染、MP 感染和急性支气管肺炎的能力。
外周血BEV-DNA 载量能够反映病毒体内复制水平及机体免疫防御能力。研究显示,儿童EBV 感染中,与低病毒载量患儿相比,高病毒载量患儿退热时间长,住院天数多,且眼睑水肿、扁桃体肿大、淋巴结肿大、肝脏肿大和脾肿大发生率高,提示BEV-DNA 载量与疾病严重程度有关[12-13]。EBV 持续大量复制是诱发鼻咽癌的一个重要因素,且病毒载量高的患者复发率高,生存期差[14]。此外,慢性淋巴细胞白血病患者BEV-DNA 载量显著高于健康人群,相较于EBV 负荷低患者,高负荷患者死亡风险比增加3.14倍[15]。本研究发现,EBV 感染患儿外周血淋巴亚群改变与BEV-DNA 载量显著相关,其中CD3+CD8+T细胞计数和CD3+CD8+T细胞比例与病毒载量相关程度最强。淋巴细胞亚群可反映机体当前免疫功能、状态和平衡水平等,因此,可通过监测外周血淋巴细胞亚群实时观察患儿机体免疫应答状态,评估机体清除病原体的能力。
EBV 感染相关性疾病临床表现多样,IM 是最常见的一种。EBV 感染产生的免疫应答可间接损伤肝脏,导致转氨酶水平升高[16]。肝组织病理显示肝小叶和肝门管区内可见感染的淋巴细胞浸润,组织细胞变性坏死,部分可见肝纤维化,呈现慢性活动性肝炎[17]。本研究EBV 感染患儿中,与非IM 和肝功能正常患儿相比,IM 和肝功能异常患儿淋巴细胞数量、T 细胞数量和比例、CD8+T 细胞数量和比例、NK细胞数量增加更为显著,而B细胞数量和比例及CD4+/CD8+降低也更为显著。提示外周血淋巴细胞亚群变化程度越显著,患儿发展为IM 和/或发生脏器受累的可能性越大。EBV 感染引起的肝功能损害可能与CD8+T细胞大量增殖有关[18]。
免疫功能低下可能是EBV 感染及相关疾病发生的重要原因,外周血淋巴细胞亚群可很好地反映机体免疫状态。因此,监测淋巴细胞亚群对EBV 感染患儿疾病诊断及评估疾病进展和预后具有重要意义,有利于指导临床用药。