内镜辅助下柯路氏入路与泪前隐窝入路治疗鼻腔鼻窦内翻性乳头状瘤的对比分析
2023-10-12胡晓伟阮宏莹天津黄河医院天津市000天津市西青医院天津市第一中心医院
张 俊 胡晓伟 阮宏莹 天津黄河医院,天津市 000; 天津市西青医院; 天津市第一中心医院
鼻腔鼻窦内翻性乳头状瘤是一种上皮组织性良性肿瘤,发生于鼻腔鼻窦黏膜,以中老年男性为多发群体,其发病率占全部鼻腔鼻窦肿瘤的0.5%~4.0%,临床主要表现为鼻塞、鼻出血及嗅觉异常等,该病具有局部侵袭性,未得以及时治疗可致瘤体周围解剖结构的破坏,且复发率较高,因此及时有效的治疗十分重要[1]。临床治疗鼻腔鼻窦内翻性乳头状瘤常采用手术疗法,随着内镜技术的不断发展,鼻内窥镜技术在鼻腔鼻窦内翻性乳头状瘤中应用逐渐广泛,鼻内镜下不同术式在清除肿瘤组织、降低复发率等方面的效果不一,柯路氏入路与泪前隐窝入路是临床常用的两种入路方式[2]。本文通过平行对照法,对比内镜辅助下柯路氏入路与泪前隐窝入路治疗鼻腔鼻窦内翻性乳头状瘤的效果,具体如下。
1 资料与方法
1.1 一般资料 选取2015年1月—2021年11月我院收治的106例鼻腔鼻窦内翻性乳头状瘤患者,使用随机数表法将其分为观察组(n=53)及对照组(n=53)。观察组中男30例,女23例,年龄47~78岁,平均年龄(54.32±4.53)岁。Krouse分期:Ⅰ期2例、Ⅱ期18例、Ⅲ期33例。病灶部位:鼻腔25例、鼻窦19例、鼻中隔9例。病变位置:左侧30例,右侧23例。对照组中男31例,女22例,年龄46~78岁,平均年龄(54.27±4.38)岁。Krouse分期:Ⅰ期3例、Ⅱ期17例、Ⅲ期33例。病灶部位:鼻腔24例、鼻窦20例、鼻中隔9例。病变位置:左侧31例,右侧22例。两组一般资料相比较差异不显著(P>0.05),有可比性。经我院医学伦理委员会批准此研究。纳入标准:(1)符合鼻腔鼻窦内翻性乳头状瘤的诊断标准,经影像学检查确诊;(2)单侧发病;(3)未出现恶变;(4)具备手术指征且无手术禁忌证;(5)签署知情同意书。排出标准:(1)合并心、肝、肾等重要脏器器质性疾病;(2)二次手术;(3)合并造血系统疾病或全身感染性疾病。
1.2 方法 对照组接受内镜辅助下柯路氏入路治疗。常规消毒铺巾,全身麻醉,取仰卧位,行柯路氏切口,于第一尖牙上方唇龈做一深至骨面的2~3cm横切口,在尖牙窝使用电钻将上颌窦前下壁磨开后进入上颌窦。在鼻内镜直视下从窦腔取出切除肿瘤,同时切除鼻腔鼻窦的病变组织,开放筛窦后,检查是否有肿瘤残余,确定无残余后使用纱条填塞上颌窦,使用高膨胀海绵填塞鼻腔,常规缝合。观察组接受内镜辅助下泪前隐窝入路治疗。常规消毒铺巾,全身麻醉,取仰卧位,使用切割器将鼻腔内的肿瘤切除,在鼻内镜下扩大上颌窦自然口,于鼻腔外侧壁的下鼻甲前缘与鼻内孔之间做一弧形切口至鼻底,将鼻腔黏膜切开直至骨膜,钝性剥离鼻腔外侧壁黏膜,暴露下鼻甲骨附着于鼻腔外侧壁的骨性结构和骨性鼻泪管的下端,将鼻甲与鼻腔外侧壁的连接切断,使用电钻从下鼻甲根部开始磨开骨壁,暴露膜性鼻泪管后,形成鼻泪管—下鼻甲瓣,内移显露上颌窦腔,暴露泪前隐窝,彻底清除肿瘤,使用电钻打磨肿瘤基底部的骨质,复位后对位缝合鼻甲黏膜瓣,使用纱条填塞上颌窦,使用高膨胀海绵填塞鼻腔,常规缝合。
1.3 观察指标
1.3.1 手术相关指标。记录两组患者的手术时间、术中出血量、住院时间,于术后6h及术后12h使用视觉模拟评分法(VAS)对两组患者的疼痛程度进行评分,评分范围0~10分,分数越高,疼痛程度越高。
1.3.2 鼻窦功能评分。于术前及术后6个月,使用鼻腔鼻窦结局测试-20(SNOT-20)对两组患者的鼻窦功能进行评估,共包括鼻部症状、相关症状、睡眠障碍及情感结局4个维度,每个维度评分0~4分,分数越低,鼻窦功能越好。
1.3.3 临床症状评分。于术前及术后6个月,使用鼻内镜检查评估表(Lund-Kennedy)对两组患者的临床症状进行评估,包括息肉、黏膜水肿及鼻分泌物3个维度,分两侧评分,每侧评分0~2分,每个维度评分0~4分,分数越低,临床症状越轻。
1.3.4 并发症发生率。观察两组患者术后并发症的发生情况,包括鼻泪管损伤、术腔粘连、伤口麻木、创口狭窄。
1.3.5 术后1年复发率。对两组患者进行为期1年的随访,记录术后1年的复发情况,计算复发率。
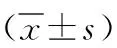
2 结果
2.1 手术相关指标 两组手术时间、术中出血量、住院时间、术后6h及12h VAS评分比较差异不显著(P>0.05),见表1。
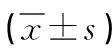
表1 两组患者手术相关指标对比
2.2 鼻窦功能评分 术前,两组SNOT-20中鼻部症状、相关症状、睡眠障碍及情感结局四项评分相比较差异不显著(P>0.05);术后,两组的各项评分均降低,且观察组低于对照组(P<0.05),见表2。
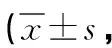
表2 两组患者鼻窦功能评分对比分)
2.3 临床症状评分 术前,两组的各项Lund-Kennedy评分相比较差异不显著(P>0.05);术后,两组的各项评分均降低,且观察组低于对照组(P<0.05),见表3。
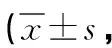
表3 两组患者临床症状评分对比分)
2.4 并发症发生情况 观察组的并发症总发生率低于对照组(χ2=4.867,P=0.027<0.05),见表4。

表4 两组患者并发症发生情况对比[n(%)]
2.5 术后1年复发率 术后1年,两组的Ⅰ期、Ⅱ期患者的复发率相比较差异不显著(P>0.05);Ⅲ期患者的复发率观察组低于对照组(P<0.05),见表5。
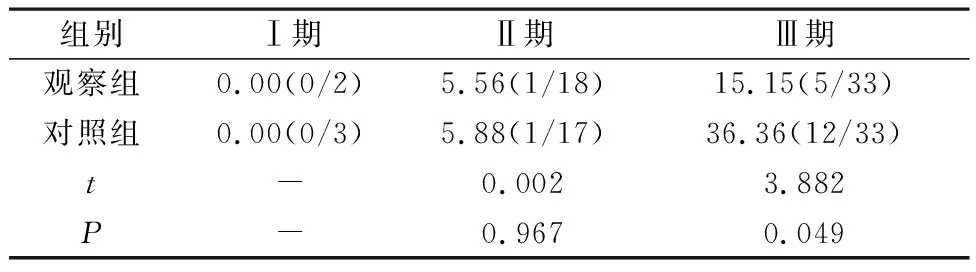
表5 两组患者术后1年复发率对比(%)
3 讨论
鼻腔鼻窦内翻性乳头状瘤是一种鼻内常见的良性上皮性肿瘤,其虽为良性,但局部侵袭性较强,对人体危害较大,因此需在发病后尽快对肿瘤组织进行全部切除[3]。外科手术是治疗鼻腔鼻窦内翻性乳头状瘤的首选方法。随着临床医疗水平的逐渐提高,鼻内镜在鼻外科应用范围逐渐广泛,在鼻内镜直视下的手术操作视野更广泛、更清晰,与传统的鼻侧切开手术相比较,不会对头面部周围正常结构造成严重损伤[4]。柯路氏入路与泪前隐窝入路是鼻内镜手术治疗鼻腔鼻窦内翻性乳头状瘤的两种常用入路。本文结果显示,接受两种入路治疗的两组患者手术相关指标相比较差异不显著,但其他方面的指标结果相差较大。
内镜辅助下的柯路氏入路手术切口较传统的柯路氏入路手术切口小,且尖牙窝上颌窦前壁开窗的范围也较小,但因术中需用拉钩牵拉上唇以暴露上颌窦前壁,术后面部肿胀甚至面部功能障碍的发生率较高,影响鼻窦功能恢复及临床症状改善[5]。而内镜辅助下泪前隐窝入路则可直接从泪前隐窝处进入上颌窦腔内,通过调整鼻泪管、下鼻甲的位置来增加内镜下上颌窦腔的视野,更有助于肿瘤的彻底清除,且该入路对鼻泪管、下鼻甲及鼻腔其他结构具有显著的保护效果,不会对结构组织造成损伤[6]。本文结果显示,观察组患者的临床症状评分优于对照组,且前者的并发症发生率低于后者,可见内镜辅助下泪前隐窝入路更有助于改善鼻腔鼻窦内翻性乳头状瘤的临床症状,减少术后并发症的出现,安全有效。
内镜辅助下泪前隐窝入路从泪前隐窝处进入上颌窦腔内,对鼻腔结构的损伤较小,且术中视野理想,可减少术中操作对其他组织损伤的发生可能,在很大程度上促进鼻窦功能的恢复[7]。本文结果显示,观察组患者的鼻窦功能评分优于对照组患者,可见内镜辅助下泪前隐窝入路可促进鼻腔鼻窦内翻性乳头状瘤患者的鼻窦功能恢复。
本文结果显示,两种入路术式对于鼻腔鼻窦内翻性乳头状瘤Ⅰ期及Ⅱ期的患者复发影响相同。而对于Ⅲ期的鼻腔鼻窦内翻性乳头状瘤患者,使用内镜辅助下泪前隐窝入路可在一定程度上减少复发,考虑原因为内镜辅助下泪前隐窝入路手术视野清晰广阔,可更加彻底地清除肿瘤组织[8]。此后还需进一步扩大样本量,以进一步详细探究内镜辅助下泪前隐窝入路减少Ⅲ期腔鼻窦内翻性乳头状瘤患者术后复发的原理。
综上所述,相较于内镜辅助下柯路氏入路,内镜辅助下泪前隐窝入路治疗鼻腔鼻窦内翻性乳头状瘤效果更优,可有效改善鼻窦功能,缓解临床症状,减少并发症的,复发率较低。
