浓缩生长因子联合微创外科技术治疗牙周炎垂直骨缺损的效果
2023-10-12李玉亭运慧媛天津医科大学总医院空港医院口腔科天津市300000
李玉亭 运慧媛 天津医科大学总医院空港医院口腔科,天津市 300000
牙周炎是在龈下菌斑生物膜的影响下产生的一种口腔炎症性疾病,常伴有牙周、牙槽骨支持组织缺损,根据菌斑诱导病变根尖扩展方向的差异,牙周骨破坏主要分为水平、垂直两种类型,其中牙周炎垂直骨缺损是加重疾病进展,导致牙齿脱落的重要因素[1]。因此,对牙周炎患者受损牙周组织进行修复,使其获得再生具有重要意义。近年来,在牙周领域,微创外科技术(MIST)作为一种可保留龈乳头技术,对所使用的显微放大镜和显微仪器可减少患者手术创伤,增加初次愈合概率,减少术后牙龈退缩,目前已被证明在增强牙周再生手术方面具有良好效果[2]。然而,实践表明[3],通过简单的再生手术所能实现的骨缺损区域的修复并不完美,应在实践中添加一些促生长因子以促进受损骨组织的再生。浓缩生长因子(CGF)是作为新型自体血小板浓缩物,其所含有的大量生长因子和强效型纤维蛋白基质具有参与受损骨组织再生调节的作用,可加速软硬组织愈合,促进牙周组织再生[4]。基于此,我院将对此展开探讨,结果如下。
1 资料与方法
1.1 一般资料 经患者、家属签署知情同意书及医院伦理委员会批准,将我院2021年3月—2022年3月收治的51例患者作为观察对象,按照随机数字表法分为对照组(n=25)和观察组(n=26)。纳入标准:(1)符合牙周炎的诊断标准[5],且伴有垂直型骨缺损;(2)疾病分期为Ⅱ~Ⅲ期;(3)患牙松动度在Ⅱ度及以下;(4)垂直骨缺损深度≥ 3mm。排除标准:(1)伴有下颌关节外伤史;(2)血液系统疾病;(3)处于孕期或哺乳期;(4)每日吸烟量≥5支;(5)依从性差者。对照组男17例,女8例;年龄32~54岁,平均年龄(43.18±5.62)岁;患牙位置:前磨牙14颗,磨牙11颗;牙周炎分期:Ⅱ期12例,Ⅲ期13例;体质量指数19~23kg/m2,平均体质量指数(21.74±0.83)kg/m2;合并症:高血压7例,糖尿病3例。观察组男16例,女10例;年龄32~55岁,平均年龄(43.32±5.41)岁;患牙位置:前磨牙15颗,磨牙11颗;牙周炎分期:Ⅱ期14例,Ⅲ期12例;体质量指数19~23kg/m2,平均体质量指数(21.81±0.79)kg/m2;合并症:高血压6例,糖尿病2例。两组患者上述资料对比无统计学差异(P>0.05),具有可比性。
1.2 方法 所有患者均在术前完成口腔健康教育和牙周基础治疗,并进行锥形束CT(CBCT)检查,记录牙周临床指标结果;术前30min,收集患者9ml静脉血,放至离心管中。离心后,用钳子夹住淡黄色凝胶的尖端,沿红黄色连接层下方2~4mm切割,并压膜,然后切割成1~2mm的颗粒,与Bio-Oss骨粉均匀混合,获得CGF和Bio-Oss骨粉的混合物。对照组采用MIST治疗:术前30min,引导患者使用0.03%复方氯己定漱口液含漱5min,之后取其为仰卧位,抽取5ml的2%利多卡因注射液进行下牙槽神经阻滞麻醉,麻醉起效后常规消毒铺巾,操作人员全程佩戴带光源的头戴放大镜,并在术前对患者牙周袋进行探查,在局部麻醉下,于患牙[唇(颊)或舌(腭)侧]一侧行简化龈乳头保留切口,翻转全厚皮瓣,在牙槽骨显露1~2mm后,将龈下牙石和肉芽组织刮除,修复骨形态。之后用生理盐水进行冲洗,将Bio-Oss骨粉混合物放置在骨缺损区,原位修复直接皮瓣,并使用5-0非吸收线进行改良褥式缝合。观察组采用CGF联合MIST治疗:手术处理同上,术后使用生理盐水冲洗后,于骨缺损区置入CGF和Bio-Oss骨粉混合物,并放置海奥口腔修复膜,注意膜材料应将所有缺损区域完全覆盖,并超出其缺损边缘至少2~3mm,牙龈瓣原位复位,使用4-0非吸收线进行对齐或褥式缝合。两组均于术后持续口服5d抗生素,复方氯己定含漱液漱口14d,10~14d拆线,术后6个月,再次拍摄CBCT,检查牙周各项临床指标。
1.3 观察指标 (1)牙周指标:分别于术前、术后6个月,使用标准牙周探针(上海聚慕医疗,型号KPC11.5b-3.5)探测牙龈退缩深度、垂直骨缺损位点的探诊深度(PD)、临床附着丧失(CAL)、出血指数(BI);拍摄根尖片计算垂直骨缺损高度(VDD)。(2)骨组织指标:分别于术前及术后1个月、3个月、6个月拍摄数字曲面断层片,以计算机灰度法检测移植区骨密度值(MGVs)。(3)牙槽骨相关指标:分别于术前、术后6个月行CBCT检查,使用Dolphin软件测量唇侧根冠1/3牙槽骨厚度(ACHBT)、唇侧根中1/3牙槽骨厚度(AMHBT)、唇侧根尖1/3牙槽骨厚度(AAHBT)、唇侧牙槽嵴顶的垂直向水平(AVBL)、牙根长度(RL)。(4)咀嚼功能:分别于术前、术后6个月,采用咬合分析仪测定咬合力;通过筛分法评估患者咀嚼功能,即患者咀嚼3g干熟花生米约20次,然后漱口将干熟花生吐出,干燥筛分后,测量花生重量。咀嚼效能=过筛后花生米重量/总重量×100%。
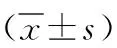
2 结果
2.1 牙周测量指标 术后6个月,两组牙龈退缩深度均增加,但观察组低于对照组;观察组PD、CAL、BI、VDD均低于对照组(P<0.05),见表1。
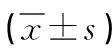
表1 两组牙周测量指标对比
2.2 骨组织指标 术后1个月、3个月、6个月,观察组MGVs均高于对照组(P<0.05),见表2。
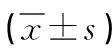
表2 两组MGVs对比
2.3 牙槽骨相关指标 术后6个月,观察组ACHBT、AMHBT、AAHBT高于对照组,RL长于对照组,AVBL低于对照组(P<0.05),见表3。

表3 两组牙槽骨相关指标对比
2.4 咀嚼功能 术后6个月,观察组咬合力、咀嚼效能均高于对照组(P<0.05),见表4。
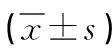
表4 两组咀嚼功能对比
3 讨论
牙周炎垂直骨缺损患者牙周袋内炎症反应若未能及时得到有效控制,将会逐渐发展至牙根,加速牙槽骨吸收,从而引起牙齿松动、牙龈退缩,最终导致牙齿脱落,故需借助相应治疗以促进缺损骨质再生,挽救受损牙齿,并保持正常的咀嚼功能[6]。临床实践中,MIST将微创外科技术与显微外科器械、手术显微镜或头戴式放大镜相结合,在治疗孤立的深部骨缺损方面显示出良好的效果[7]。CGF作为自体来源的生长因子,不仅可对单核巨噬细胞进行调节,减少炎症反应刺激,还可向下游传递多种信号通路促进成骨细胞分化[8]。本研究将二者联合用于牙周炎垂直骨缺损患者中,以期促进患者早日转归。
冯小东等[9]在研究发现,将手术与生长因子的联合应用可在治疗牙周骨缺损、根分叉病变等疾病中实现显著的牙周组织再生。本文将MIST联合CGF用于牙周炎垂直骨缺损中发现,术后患者牙龈退缩深度、PD、CAL、BI、VDD显著降低,MGVs显著升高,提示二者能够改善患者骨组织,促进牙周组织修复再生。其原因可能是MIST在手术过程中采用简化的牙龈乳头保留切口,从唇(颊)或舌(腭)轴向角的牙龈边缘进行倾斜切口,以到达相邻牙齿接触区域下方的龈乳头中心,使翻瓣范围变小,创伤较小,为术后牙周组织的恢复创造一个良好的愈合环境。CGF富含多种生长因子,其中CD34+细胞和血小板α颗粒中的生长因子可促进成骨、成纤维细胞增殖,加速骨形成诱导,以重建骨缺损血管;血小板α颗粒内含大量关键细胞生长因子,可在其各种因子作用下加快对间充质干细胞的诱导,促使其分化,以促进细胞增殖迁移,并对骨吸收进行抑制,增强骨密度,促进骨组织再生,成分间相互作用,使得CGF能够快速而稳定的促进牙周膜干细胞增殖、血管再生,以诱导成骨分化,促进牙周组织愈合[10]。
有研究报道指出[11],在神经外科术中,MIST注重对周围组织的保护,且创伤较小,具有较强的局部修复能力。也有研究认为[12],可将CGF作为手术生物材料,提高机体成骨能力。本文将MIST与CGF联合用于牙周垂直骨缺损中发现,术后患者ACHBT、AMHBT、AAHBT明显升高,RL明显延长,AVBL明显降低,除此之外咬合力、咀嚼效能也显著升高,提示二者联合能够改善牙槽骨指标,促进患者咀嚼功能恢复。其原因可能是MIST借助显微镜所进行的相应修复操作,可减少手术创伤,而术后利用细针细线所进行的改良褥式缝合,有利于提高创口初期闭合率,有效防止伤口感染,从而为术后牙槽骨和牙骨质的再生创造一个更加安全的环境。CGF可在软硬组织伤口愈合早期形成纤维蛋白样网状结构,以充当生物支架作用,在此基础上,生长因子可以缓慢释放,CD34+细胞和白细胞也可以在此迁移和分化,加快血管内皮细胞增殖[13];同时CGF在制备期间能够对血小板进行激活,促使机体释放更多生长因子,诱导新生组织生成,进一步促进细胞增殖合成,以增强缺损骨再生,维持正常的咬合功能[14]。
综上所述,CGF联合MIST能够提高牙周炎垂直骨缺损患者骨密度,促进骨组织生长,从而改善患者牙周及牙槽骨异常情况,增强咀嚼功能。
