股骨颈骨折手术病人术中并发压力性损伤的相关危险因素分析
2023-09-01王莉
王 莉
股骨颈骨折手术可重建股关节正常功能,纠正骨折节段,恢复病人组织结构形态,临床疗效确切,但该术式在实施过程中病人需长时间保持侧卧位,并且受麻醉药物、术中操作等多种因素影响导致局部硬结、潮湿等,术中具有较高的压力性损伤发生风险[1-2]。诸多研究指出,骨折病人若并发术中压力性损伤,不仅加重病人的疼痛程度,延长住院时间,还可出现严重感染、器官衰竭等现象,大幅提升多种不良结局的概率[3-4]。由此可知,及早采取有效防护措施对规避术中压力性损伤具有重要意义。现阶段临床研究大多侧重于股骨颈骨折病人前期及后期护理方面,鲜有研究针对股骨颈骨折手术病人术中并发压力性损伤情况展开全面调查。鉴于此,本研究将着重分析股骨颈骨折手术病人术中压力性损伤发生情况,并分析相关危险因素,为降低术中并发压力性损伤发生风险提供参考依据。现报道如下。
1 资料与方法
1.1 样本量计算
参考陈世耀等[5]主编的《医学科研方法》,率的估算与假设试验公式如下:n=Z2α/2π(1-π)/δ2,取Ⅰ类风险概率α=0.05,Ⅱ类风险概率β=0.10,Z2α/2=1.628,π取0.06(此时获得样本量最大,可以确保研究的准确性),允许误差(δ)0.03,得总样本量n=90例。
1.2 一般资料
医院伦理委员会已批准。采用前瞻性研究方法,纳入2020年1月—2022年1月医院接受治疗的90例股骨颈骨折手术病人作为研究对象,病人或家属均签署知情同意书。纳入标准:符合《成人股骨颈骨折诊治指南》[6]中诊断标准,且经X线、CT检查确诊;均符合手术指征,接受股骨颈手术治疗;认知功能正常,可维持基础交流沟通能力;均于本院接受治疗,且进程顺利。排除标准:病理性骨折病人;既往存在髋部创伤史、手术史者;存在慢性心力衰竭、冠心病等其他心血管疾病者;一侧或两侧肢体偏瘫,缺乏基础自理能力者;存在精神分裂症、抑郁症等精神疾病者;凝血机制障碍或出血未纠正者;因个人原因未完成研究,中途退出者。
1.3 方法
1.3.1 术中并发压力性损伤评估及分组方法
参照相关标准[7],评估压力性损伤发生情况。Ⅰ期:受压处皮肤完整,但存在不褪色红斑;Ⅱ期:病人受压组织皮层部分缺失,皮肤呈粉红色,存在浆液性水疱或伴有真皮层暴露;Ⅲ期:全层皮肤缺失,可见内部脂肪、肉芽组织边缘内卷,肌肉、筋膜及韧带暴露;Ⅳ期:全层组织或皮肤缺失,肉眼可见肌肉、筋膜等,存在腐肉或焦痂;Ⅴ期:组织深部损伤。将≥Ⅱ期判定为压力性损伤,纳入发生组,反之纳入未发生组。
1.3.2 一般人口学资料调查方法
研究人员根据研究目的,拟定最初的调查表,再根据既往文献以及外科主任建议的基础上反复修改,形成最终调查表。主要包括:性别(男、女)、年龄(≥60岁、<60岁)、手术时间、手术体位(平卧位、特殊卧位)、体质指数、术中保暖措施(有、无)、糖尿病(有、无,参照《中国2型糖尿病防治指南(2020年版)》[8]中诊断标准)、高血压(有、无,参照《中国高血压防治指南(2018年修订版)》[9]中诊断标准)、术中出血量、饮酒史(有、无)、吸烟史(有、无)。
1.4 统计学方法
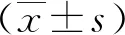
2 结果
2.1 股骨颈骨折手术病人术中并发压力性损伤情况
股骨颈骨折手术病人90例中发生压力性损伤18例,占20.00%。
2.2 两组股骨颈骨折手术病人一般临床资料比较
发生组手术时间长于未发生组,体质指数高于未发生组,术中无保暖措施以及糖尿病占比高于未发生组,差异有统计学意义(P<0.05);组间其他一般资料比较差异无统计学意义(P>0.05)。见表1。
2.3 Logistic回归分析股骨颈骨折手术病人术中并发压力性损伤的相关危险因素
将股骨颈骨折手术病人术中压力性损伤发生情况作为因变量,发生赋值为“1”,未发生赋值为“0”,将表1中差异有统计学意义的变量作为自变量(赋值说明见表2),构建Logistic多元回归模型,结果显示,体质指数、手术时间、术中无保暖措施以及糖尿病是股骨颈骨折手术病人术中并发压力性损伤的相关危险因素(OR>1,P<0.05)。见表3。

表2 自变量赋值情况

表3 股骨颈骨折手术病人术中并发压力性损伤的相关危险因素Logistic回归分析结果
3 讨论
3.1 股骨颈骨折手术病人术中并发压力性损伤的原因
股骨颈手术是治疗股骨颈骨折的主要方式,但接受股骨颈骨折手术治疗的病人,术中血液流通阻力较大,大幅度提高了压力性损伤的发生风险[10-11]。压力性损伤是股骨颈骨折手术常见并发症,主要是指病人身体外周皮肤组织因长时间压迫,外周皮肤和皮下血肉组织缺乏营养而受损、溃疡等,不仅加重病人基础病情,还可延长病人住院时间,降低手术治疗效果[12-13]。王红梅[14]研究结果显示,362例接受手术治疗后的骨折病人中,并发压力性损伤的有68例,发生率为18.78%。本研究结果显示,股骨颈骨折手术病人90例中,发生压力性损伤18例,占比20.00%,略高于上述研究结果,这可能与本研究纳入样本量较少有关,但结果均提示股骨颈骨折手术病人具有较高的压力性损伤发生风险。因此,及早明确股骨颈骨折手术并发压力性损伤影响因素十分必要。
3.2 影响股骨颈骨折手术病人术中并发压力性损伤的因素
3.2.1 体质指数对术中并发压力性损伤的影响
体质指数较高者提示脂肪含量较高,皮下组织存在较厚的脂肪层,血液流通阻力较高,组织内循环异常的风险性较高,垂直压力较毛细血管压力高,最终引发皮肤组织缺血、缺氧,发生压力性损伤[15-16]。对此,建议临床可于术前完善病人的基本信息评估,对于体质指数较高者可于术前减轻病人骨隆突部位的剪切力及压力,以降低压力性损伤发生风险。
3.2.2 手术时间对术中并发压力性损伤的影响
手术时间较长者,病人皮肤外周受到的压力也就越大,自身血液流通受阻,加之病人术中难以更换体位,易导致压迫组织长时间处于缺血、缺氧的状态,故而术中并发压力性损伤风险较高[17-18]。对此,建议临床可于术前预估手术实施时间,并做好术前培训工作,临床操作者熟悉术中操作,尽量缩短手术时间,以降低压力性损伤发生风险。
3.2.3 术中保暖措施对术中并发压力性损伤的影响
压力性损伤的发生是一个复杂的过程,因病人手术时间普遍较久,当术中体温较低时病人自身机体代谢速率以及氧气供给情况较低,加之局部组织缺氧可引发受压区域的血供降低,故而发生压力性受损的风险也较高[19-20]。对此,建议临床可于术前调节手术室内温度,并于术中给予保温毯覆盖非手术区域,以维持病人核心体温,规避压力性损伤的发生。
3.2.4 糖尿病对术中并发压力性损伤的影响
糖尿病是临床常见慢性疾病,合并糖尿病的病人自身代谢机制受损,常出现外周神经病变、自我修复能力弱化等现象,影响病人末梢循环血液运输,且由于病人机体内部血糖含量较高,纤维细胞水平较低,极易并发组织内水肿,为细菌滋生提供环境,形成压力性损伤的风险较高[21]。对此,临床可完善术前检查项目,可将糖尿病病人列为压力性损伤高发人群,于术中按摩病人受压部位,协助压迫部位血液循环,降低压力性损伤发生风险。
3.3 局限之处
本研究也存在一些不足之处,如选取的研究对象均来自同一家医院,得到的研究结论或可不适用于其他地区医院,并且本研究纳入的影响因素相对较少,可能存在其他对股骨颈骨折手术病人术中并发压力性损伤的相关危险因素,建议未来可扩大范围纳入研究样本以及可能的因素,以进一步明确糖尿病是股骨颈骨折手术病人术中并发压力性损伤的相关危险因素。
综上所述,体质指数、手术时间、术中无保暖措施以及糖尿病是股骨颈骨折手术病人术中并发压力性损伤的相关危险因素。
