1 852株肺炎克雷伯菌的临床分布和耐药及感染影响因素研究
2023-08-24麦东媚钟嘉城谭俊青
麦东媚 钟嘉城 谭俊青
1广东省第二中医院检验科,广州 510000;2佛山市妇幼保健院检验科,佛山 528000
肺炎克雷伯菌(Klebsiella pneumoniae,KP)是肠杆菌目克雷伯菌属中最为常见的一类菌(俗称肺炎杆菌),是一种氧化酶阴性、动力阴性的发酵型常见条件致病菌,常见于人体呼吸道、肠道以及水生环境和谷物中[1]。据2020年CHINET中国耐药监测结果分析,KP是临床分离菌株中第二大分离细菌菌种[2]。KP作为临床中常见的条件致病菌,容易使本身免疫受损、有基础性疾病以及接受侵入性操作等患者出现肺部感染、血流感染以及泌尿系统感染等症状,严重情况下还会引起脓毒症、化脓性脑膜炎等致死率极高的急危重症状[3-4]。临床上,尽早使用抗生素是治疗感染KP患者的关键,常用抗生素有氨基糖苷类(阿米卡星等)、氟喹诺酮类(氧氟沙星等)以及头孢菌素类、碳青霉烯类等β内酰胺类等几大类。随着抗菌药物的广泛使用和KP本身复杂的耐药机制,不仅产超广谱β内酰胺酶(extended spectrum beta-lactamases,ESBLs)的KP日益增加,碳青霉烯类耐药肺炎克雷伯杆菌(carbapenem-resistantKlebsiella pneumoniae,CRKP)的检出率也明显增加,使其对多种抗生素都有较高的耐药率,这不仅让患者承担更多的就诊费用,同时感染病死率也增高,使临床诊断治疗面对巨大的困难和挑战[5]。本研究对2019年1月至2021年12月临床分离的KP菌株进行回顾性统计,对KP的临床分布、耐药性及感染影响因素进行分析。旨在掌握临床致病菌耐药性的发生原因和发展趋势,指导临床合理使用抗菌药物,及时发现耐药菌感染,防止耐药菌株在医院内播散,延缓细菌耐药性产生,以及延长抗菌药物使用周期;另外,了解KP的主要流行耐药表型,根据不同耐药机制合理联用抗菌药物;同时,定期监测其病区分布、分析标本来源和细菌的耐药性,做好耐药性的趋势分析,可协助实验室建立规范的预警及管理制度,及时检测KP。
资料与方法
1.菌种来源
1.1.试验菌株 选取2019年1月至2021年12月由广东省第二中医院住院患者各类临床标本中分离的非重复性KP菌株1 852株,标本构成包括呼吸道标本、尿、血液、分泌物、肺泡灌洗液导管、粪便、胸腔积液、胆汁、脑脊液等。按照科室、年龄、性别、标本类型、耐药性等分类,统计分析菌株的临床分布、耐药检测及感染影响因素。
1.2.质控菌株 国家卫生计生委临床检验中心提供的大肠埃希菌ATCC 25922,铜绿假单胞菌ATCC 27853和金黄色葡萄球菌ATCC 29213作为本次研究的质控菌株。本研究经广东省第二中医院伦理委员会审批通过(Z202303-003-01)。
2.方法
(1)细菌鉴定。采用法国生物梅里埃公司生产的全自动微生物分析系统(VITEK2型)或中元汇吉质谱仪(EXS3000)分析。(2)药敏结果。采用法国生物梅里埃公司生产的全自动微生物分析系统(VITEK2型)或英国OXOID药敏纸片分析。按照CLSI 2020标准判读药敏结果。
3.统计学分析
采用Microsoft Office 2016和WHONET 5.6软件统计分析KP的分布情况、耐药性及感染影响因素,应用统计学软件SPSS 26.0对研究数据进行统计学分析,计数资料采用例(%)表示,行χ2检验和多因素logistic回归分析,P<0.05为差异有统计学意义。
结果
1.2019年至2021年分离细菌前10位排名(图1)2019年1月至2021年12月从临床分离的14 691株非重复性菌株中,分离出前5位菌种及其所占比例分别为:铜绿假单胞菌3 283株,占22.35%;大肠埃希菌2 319株,占15.79%;KP 1 852株,占12.61%;鲍曼不动杆菌1 525株,占10.38%;金黄色葡萄球菌1 372株,占9.34%。其中大肠埃希菌、鲍曼不动杆菌和金黄色葡萄球菌在2019年至2021年检出率呈逐年下降趋势,KP和铜绿假单胞菌分离率居高不下,且KP呈上升趋势。
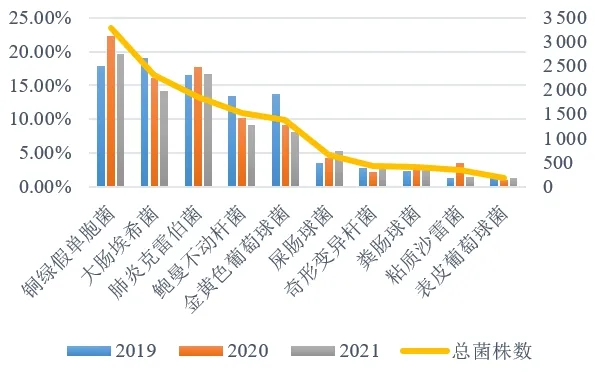
图1 2019年至2021年分离细菌排名
2.KP的标本分布情况
分离的1 852株KP主要来自呼吸道标本、尿和血液标本。其中,呼吸道标本1 042株(痰、肺泡灌洗液),检出比例最高,占56.26%;其次为尿液标本607株,占32.78%;血液标本121株,占6.53%;分泌物标本46株,占2.48%;导管12株,占0.65%;粪便6株,占0.32%;胸腔积液3株,占0.16%;胆汁2株,占0.11%;脑脊液1株,占0.05%;其他12株,占0.65%。
3.KP的科室分布情况
在分离的1 852株KP中,标本来自针康病区综合共716株,占38.66%,针康病区综合是由各个针康病区共同组成;其次为呼吸科病区共341株,占18.41%;ICU共254株,占13.71%。
4.KP对常用抗菌药物耐药率及其变化趋势(表1)

表1 2019年至2021年KP的耐药率及变化趋势(%)
1 852株KP中,对单独的第二、三、四代头孢均有很高的耐药率,耐药率处于50%~80%,且近几年耐药率逐渐上升。其中KP对头孢呋辛酯(第二代头孢)、头孢曲松(第三代头孢)在2021年的耐药率显著高于2019年(χ2=6.55、7.83,P=0.040、0.020);对头孢他啶(第三代头孢)、头孢吡肟(第四代头孢)在2020年和2021年的耐药率均显著高于2019年(χ2=30.50、19.60,均P<0.001);对β内酰胺酶抑制剂的耐药率大部分处于高位(>50%),其中KP对哌拉西林/他唑巴坦、头孢哌酮/舒巴坦的耐药率呈逐年上升趋势(χ2=6.32、30.62,均P<0.001)。然而,值得注意的是,KP对阿莫西林/克拉维酸在2021年的耐药率显著低于2020年和2019年(χ2=138.80,P<0.001);同时,KP对头霉素类如头孢西丁的耐药率变化趋势与阿莫西林/克拉维酸相似,在2021年的耐药率显著低于2020年和2019年(χ2=99.65,P<0.001);对喹诺酮类如左氧氟沙星的耐药率处于高位(60%~80%),且呈逐年上升的趋势(χ2=45.97,P<0.001);对氨基糖苷类如阿米卡星、碳氢酶烯类如亚胺培南的耐药率较其他抗生素低(<60%),但值得注意的是,其耐药率呈现逐年上升的趋势(χ2=45.62、56.23,均P<0.001),而KP对厄他培南的耐药率较低(<50%),且在2021年的耐药率显著低于2020年和2019年(χ2=63.83,P<0.001)。
5.2019年至2021年CRKP菌株检出情况及变化趋势(图2)
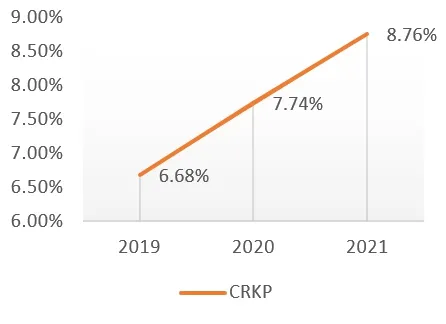
图2 2019年至2021年碳青霉烯类耐药肺炎克雷伯杆菌(CRKP)菌株检出情况
在2019年至2021年临床分离的14 691株菌株中,CRKP菌株所占比例为6%~10%,且呈逐年上升趋势。
6.不同标本中分离的KP及其耐药率比较(表2)
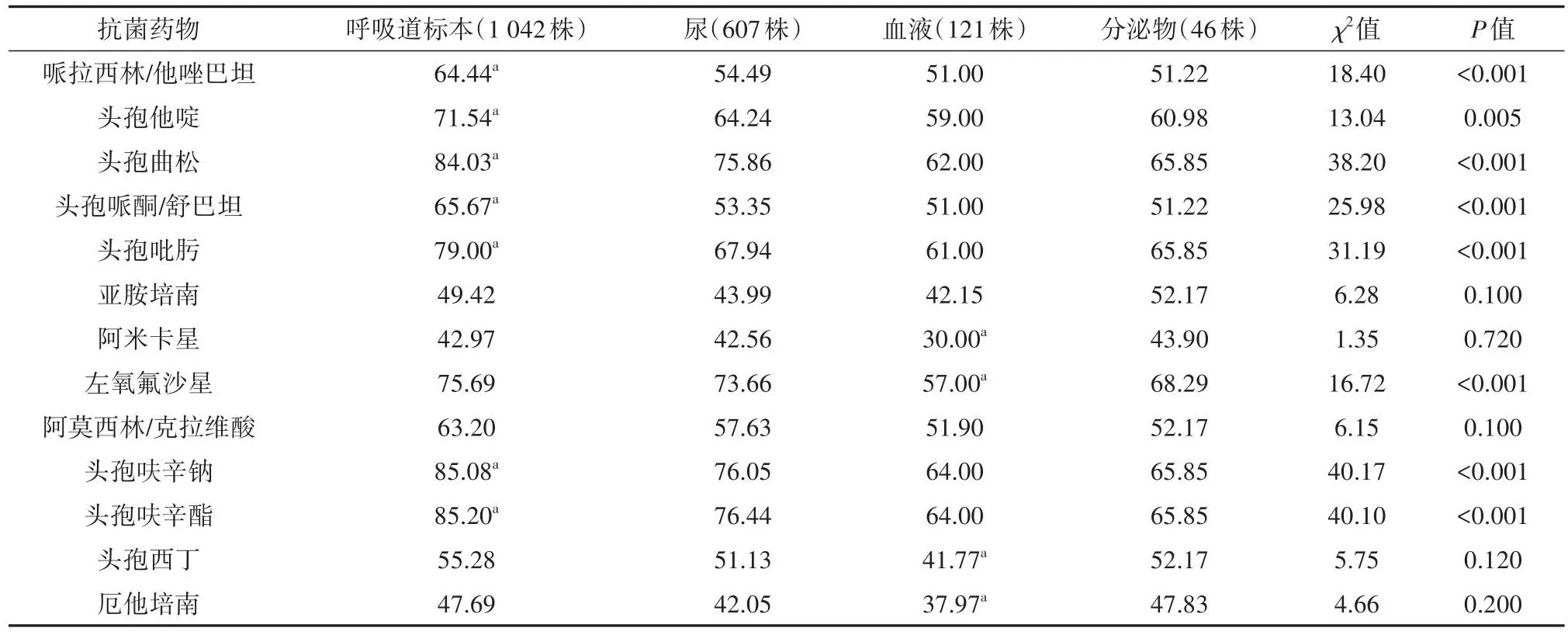
表2 不同标本分离的KP的耐药率比较(%)
1 852株KP分离的主要标本的耐药率比较,其他标本类型由于数据量太少不作统计分析。从总体上来看,呼吸道标本的耐药率普遍较高(P<0.05)。其中,耐药率最高为第二代头孢菌素如头孢呋辛钠、头孢呋辛酯,耐药率高达85%以上;而碳青霉烯类如亚胺培南、厄他培南,氨基糖苷类如阿米卡星的耐药率均<50%。另外,头孢西丁(头霉素类)、阿莫西林/克拉维酸(β内酰胺酶抑制剂)、亚胺培南、厄他培南(碳青霉烯类)、阿米卡星(氨基糖苷类)这几类抗生素对不同类型标本的耐药率比较,差异均无统计学意义(均P>0.05),其余抗生素在不同标本类型的耐药率差异均有统计学意义(均P<0.05)。值得注意的是,针对血液标本的KP感染,阿米卡星(氨基糖苷类)、左氧氟沙星(喹诺酮类)、头孢西丁(头霉素类)、厄他培南(碳青霉烯类)较其他标本类型KP的耐药率低(均P<0.05)。
7.不同科室来源KP的耐药率比较(表3)
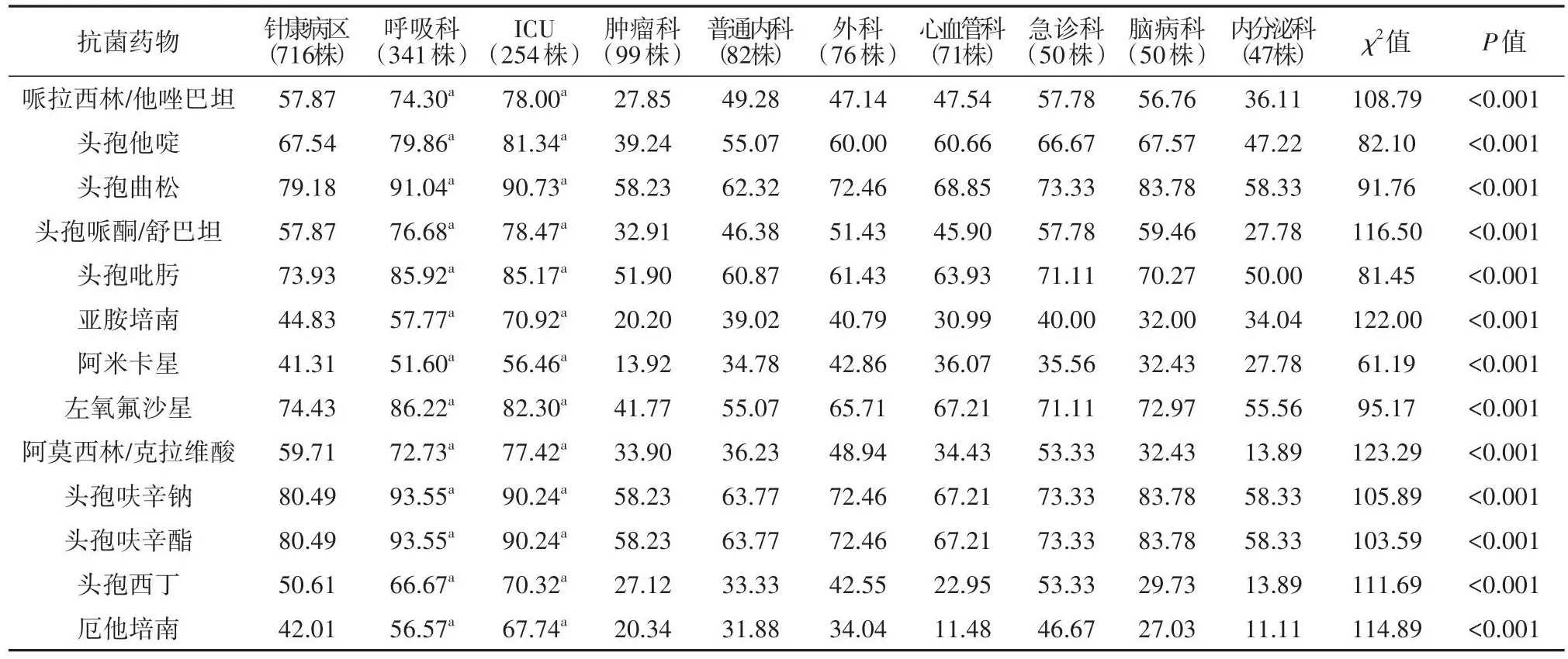
表3 不同科室来源KP的耐药率比较(%)
KP对抗菌药物的耐药率较高的科室为呼吸科和ICU,对大部分抗菌药物的耐药率在70%以上。各科室分离的KP对阿米卡星的耐药率最低,为13.92%~56.46%。值得注意的是,不同科室KP菌株对亚胺培南的耐药率相差较大,ICU的耐药率最高,高达70.92%,肿瘤科最低,为20.20%。不同科室之间KP对抗菌药物的耐药率差异均有统计学意义(均P<0.001)。部分科室标本数低于20株不做统计。
8.不同年龄和性别来源KP对常用抗菌药物的耐药率比较(表4)

表4 不同年龄和性别来源KP对常用抗菌药物的耐药率比较(%)
根据儿童、青年、中青年和老年人分为0~18岁、>18~40岁、>40~70岁、≥70岁4个年龄段。在70岁以上年龄段人群感染的KP对第二三四代头孢菌素、阿米卡星(氨基糖苷类)、阿莫西林/克拉维酸(β内酰胺酶抑制剂)的耐药率均显著高于70岁以下的年龄段人群(均P<0.05);而在>18~40岁年龄段人群感染的KP对哌拉西林/他唑巴坦、头孢哌酮/舒巴坦(β内酰胺酶抑制剂)及亚胺培南、厄他培南(碳青霉烯类)的耐药率均显著低于40岁以上的年龄段人群(均P<0.05);另外,男女感染KP的比例接近1∶2,但从耐药情况上来看,性别之间的耐药率差异均无统计学意义(均P>0.05)。
9.CRKP血流感染的危险因素分析(表5、6)

表5 CRKP血流感染的危险因素单因素分析结果[例(%)]
已知血培养阳性菌株为临床危急值,一旦发现,可能危及患者生命。为了探究CRKP血流感染的危险因素,对本研究121例KP血流感染患者进行病例资料分析,且根据其感染的KP对碳青霉烯类药物的耐药性进行分组,分别为CRKP组和碳青霉烯类敏感的肺炎克雷伯菌(CSKP)组,其中CRKP组51例,CSKP组70例。经单因素分析,心血管系统疾病、呼吸系统疾病、神经系统疾病、其他穿刺、化疗、中心静脉导管、血液透析、血浆置换、导尿管、气管插管、胃管,以及曾入住ICU、反复输血和使用过碳青霉烯类药物这几个危险因素对造成CRKP血流感染有显著影响(均P<0.05)。对这些危险因素进行多因素logistic回归分析,造成CRKP血流感染的独立危险因素包括心血管系统疾病(OR=2.738,95%CI1.300~5.766,P=0.008),呼吸系统疾病(OR=6.943,95%CI2.243~21.496,P=0.001),神经系统疾病(OR=2.890,95%CI1.277~6.544,P=0.011),除骨穿、腰穿外的其他穿刺(OR=3.301,95%CI1.393~7.822,P=0.007),中心静脉导管(OR=3.709,95%CI1.569~8.772,P=0.003),血液透析、血浆置换(OR=6.333,95%CI2.304~17.409,P<0.001),导尿管(OR=21.851,95%CI94.926~96.932,P<0.001),气管插管(OR=4.478,95%CI2.059~9.736,P<0.001),胃管(OR=14.270,95%CI4.059~50.172,P<0.001),曾入住ICU(OR=8.100,95%CI3.564~18.409,P<0.001)以及反复输血(OR=3.004,95%CI1.395~6.471,P=0.005)和使用过碳青霉烯类药物(OR=2.790,95%CI1.325~5.877,P=0.007)这几个因素。
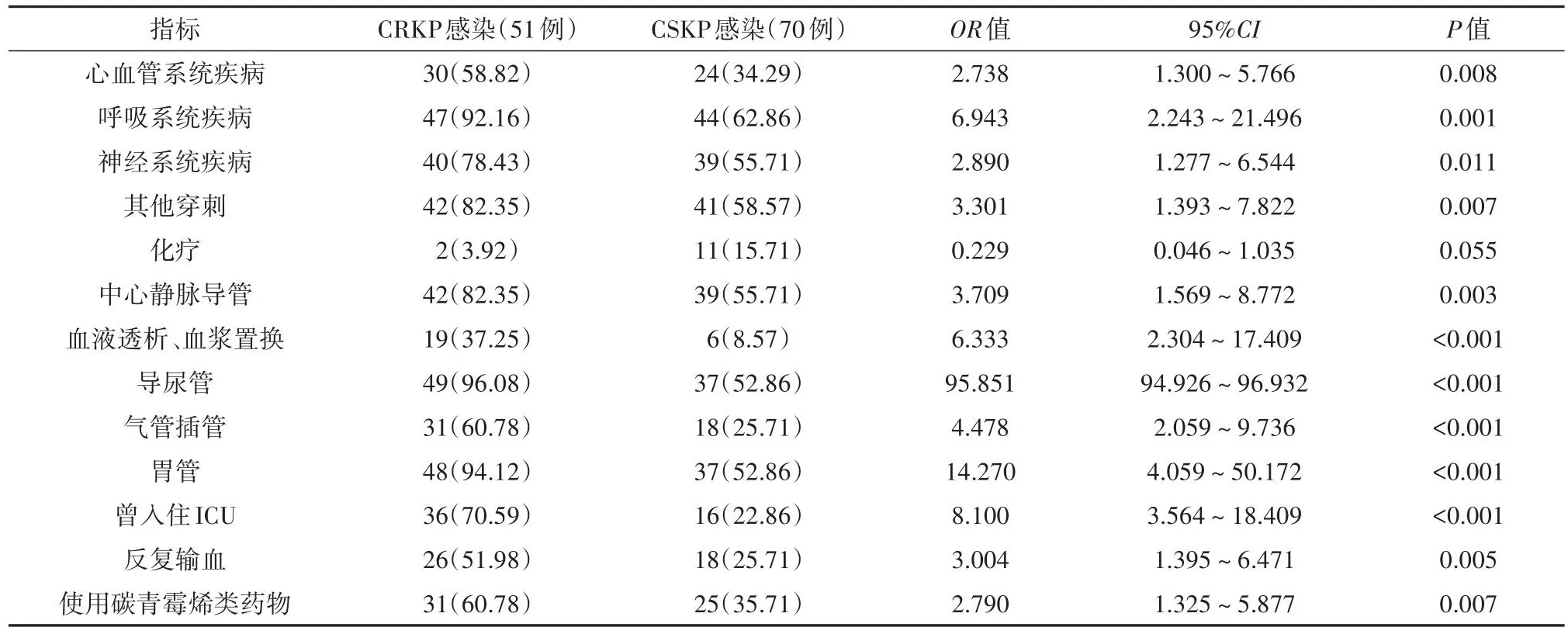
表6 CRKP血流感染危险因素的多因素logistic分析结果[例(%)]
讨论
据CHINET中国耐药监测数据显示,近年KP分离率升高已成为医院主要感染菌种之一[2]。本文回顾分析了近3年来广东省第二中医院的临床分离菌株,发现KP位居院内致病菌感染前3位,且感染数居高不下。我们对1 852株KP临床分离株的临床分布特点进行分析发现,KP的标本来源中,呼吸道标本所占比例最高,为56.26%,其次为尿液和血液标本,分别为32.78%和6.53%,与已有报道一致[3]。这可能与临床送检的大多数为痰样本有关,也可能与痰样本易留取,细菌易定植于呼吸道,呼吸道致病菌易通过飞沫传播以及大量使用广谱抗菌药物导致菌群失调造成的呼吸道中KP定植生长有关。建议医院加强消毒、通风等措施,以控制呼吸道疾病的传播;在KP的科室分布中,针康病区属于综合病区,占比最大,为38.66%,其次为呼吸科和ICU,分别为18.41%和13.71%。这可能与KP的生长特性有关,已知KP多存在于人体的呼吸道,对于免疫抑制或严重基础病患者,感染风险更高,是院内感染的重要条件致病菌,可引起原发性肺炎及肺外感染。针康科由于收治老年患者较多,患者病情较重,多数患者需要给予大量的广谱抗生素治疗,且住院时间较长,均容易提高感染概率。再者,呼吸科和ICU也是KP感染的重要科室,呼吸科的多数患者需要予以气管切开手术,手术的侵袭性操作容易损伤气道,滋生细菌,增加了感染的可能性,而ICU患者病情重,长期卧床、抵抗力弱,侵袭性诊疗操作(气管插管、呼吸机等)也增加了KP感染的概率。
近年来,KP对于常用抗菌药物的耐药性逐渐增加,KP的耐药机制多样且复杂,耐药菌因滥用广谱抗生素的影响而不断进化,耐药机制也随之呈现出多样化。主要与产AmpC酶或ESBLs、产碳青霉烯酶、耐药基因的水平播散以及生物被膜的形成等有关[6]。由于广谱抗菌药物特别是第三代头孢菌素的广泛应用,KP的耐药率逐渐升高,且多重耐药越来越严重[7-9]。因此,我们对2019年至2021年期间临床分离的1 852株KP总体耐药率进行耐药趋势分析,结果表明,KP对第二代头孢菌素如头孢呋辛酯的耐药率最高,可达80.10%,除阿米卡星、厄他培南近3年耐药率低于50%,其余抗菌药物耐药率均高于50%,但阿米卡星属于氨基糖苷类药物,肾毒性较强,而厄他培南一般用于产ESBLs肠杆菌所致的社区获得性感染,对铜绿假单胞菌和鲍曼不动杆菌无效,医院较少使用。由此可见,近几年来,院内抗生素耐药形势愈发严峻。值得注意的是,哌拉西林/他唑巴坦和头孢哌酮/舒巴坦,亚胺培南、阿米卡星和左氧氟沙星的耐药率近3年逐年上升,提示上述药物应参照药物敏感结果使用并谨慎用药。其中,碳青霉烯类抗菌药物曾被认为是治疗革兰阴性菌严重感染的最后一道防线[2],碳青霉烯类抗菌药物是抗菌谱最广,抗菌活性最强的非典型β内酰胺类抗菌药物,能通过抑制细菌胞壁黏肽合成酶阻碍细胞壁黏肽合成使细菌胞壁缺损,细胞质渗透压改变和细胞溶解而杀灭细菌[10]。因此,对碳青霉烯类抗菌药物的控制刻不容缓。而阿莫西林/克拉维酸、头孢西丁和厄他培南的耐药率近年呈现显著下降的趋势,提示上述药物对KP感染治疗的敏感性较高,临床使用的合理性和规范性较强;随着临床广泛应用,耐药菌株产生了碳青霉烯酶,CRKP的检出率在全球范围内也呈增长趋势[5,11],本研究也发现,近3年来CRKP检出率有增长趋势,分别为6.68%、7.74%、8.76%,这提示应加强临床合理使用碳青霉烯类抗菌药物,避免无指征、大剂量、长疗程的应用。基于碳青霉烯类药物强大的抗菌活性,临床上常将其作为严重革兰阴性菌感染的一线治疗用药,近年来KP对碳青霉烯类药物耐药率的快速增长,值得深思,提示临床应提高标本送检率,根据药敏结果使用抗菌药物。对于CRKP的治疗,多项临床研究显示,碳青霉烯类药物与替加环素或多黏菌素联合用药有协同作用,联合治疗病死率明显低于单独用药[12-14]。
根据不同标本类型、不同科室来源、不同年龄和性别对KP的耐药率进行比较分析,不同标本来源的KP对大部分抗菌药物耐药率差异均有统计学意义(均P<0.05)。其中,呼吸道标本对抗菌药物的耐药率普遍较其他无菌标本高。值得注意的是,针对血液标本的KP感染,喹诺酮类、头霉素类和碳青霉烯类的厄他培南耐药率较低,这可能与不同标本来源菌株所携带的基因不同,产生耐药机制也不同有关。不同科室来源的KP对不同抗菌药物耐药率差异均有统计学意义(均P<0.001),其中ICU和呼吸科对抗生素耐药率最高,对第二代头孢菌素如头孢呋辛钠、头孢呋辛酯以及第三代头孢菌素如头孢曲松的耐药率均达到90%以上。主要原因可能均为重症科室,患者病情复杂且严重,接受气道侵入性治疗多,造成下呼吸道感染的概率增高。抗菌药物使用频率高、时间长,导致细菌耐药率增加。KP极易以生物膜形式定植于患者呼吸道和插管内,因此,医院应加强这2个科室的耐药性监测,以及对呼吸机插管类器具的使用管理,包括消毒、带菌监测、消毒效果监测等。不同年龄段患者标本分离的KP菌株对各种抗菌药物的耐药性差异均有统计学意义(均P<0.05)。其中,对于≥70岁的老年患者,由于其机体防御功能低下,呼吸道黏膜存在不同程度损伤,呼吸道黏膜纤毛运动功能减弱,易发生呼吸道感染等因素影响;其次,三四代头孢菌素、氨基糖苷类或较低级别的β内酰胺酶抑制剂如阿莫西林/克拉维酸的耐药率较高,可能治疗效果欠佳。因此,需要得到临床重视,控制≥70岁患者多重耐药KP的发展进程。反之,>18~40岁年龄段的中青年患者,对于较高级别的β内酰胺酶抑制剂如哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、碳青霉烯类抗生素则较敏感,耐药率低。另外,在整体人群中, 我们发现女性患者感染KP的数量是男性的2倍左右,提示KP的定植与感染存在性别差异,值得进一步研究。
以上研究可见,KP的临床分布、耐药性的增长、耐药特点的变化,以及不同标本、不同科室、不同年龄分离菌株的耐药性差别,使我们认识到其强大的播散能力以及耐药性。因此,对KP的感染影响因素进行分析,对于制定有效的管理预防措施具有重要意义。朱桂红等[15]研究发现,CRKP感染预后较CSKP感染患者差,且病死率较高。因此,采取积极有效的防控策略与措施,预防和控制CRKP感染的发生与传播迫在眉睫。已知血流感染是感染性疾病最严重的表现,而KP血流感染居医院革兰阴性菌感染第2位,患者病情重、预后差[16]。因此,我们对CRKP血流感染患者的临床资料进行单因素分析发现,心血管/呼吸/神经系统疾病、其他穿刺、插管、化疗、血液透析/血浆置换、反复输血、曾入住ICU和使用碳青霉烯类药物等因素均对CRKP引起的血流感染有较大的影响,这与国内的研究大有相似之处[17-19],且多因素回归分析结果显示,除化疗外,其他因素均是CRKP血流感染的独立危险因素。因此,临床可以减少侵袭操作次数、合理用药等,此外还要加强院内感染监控,防止感染的扩大播散。
综上所述,医院应加强KP特别是CRKP的监测,更精细化指导临床抗感染治疗以面对KP的感染率及耐药率增高的严峻挑战,加强认识及耐药监测,正确治疗及防控,提高感染患者的治愈率并防止耐药性进一步传播是医务人员努力的方向,开发新的治疗药物也势在必行。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明麦东媚:酝酿和设计试验,分析/解释数据,对文章的知识性内容作批评性审阅,统计分析;钟嘉城:实施研究,采集数据,起草文章;谭俊青:行政、技术或材料支持,指导,支持性贡献
