影响高龄患者髋关节置换术早期并发症发生的相关因素分析
2023-07-27苏智慧吴太安张雷
苏智慧 吴太安 张雷
(南阳文和骨科医院脊柱关节科,河南 南阳 473000)
调查报告显示,近些年来我国人口老龄化趋势进一步加深,对社会经济与医疗服务发展带来了巨大压力[1]。而老年人群常因摔倒、外力撞击等原因导致髋部或股骨头骨折,严重阻碍机体髋功能的正常运行,进一步降低了高龄患者日常生活活动能力。对于髋功能损伤患者而言,传统的保守治疗周期长,且难以保障患者预后效果,因此保守治疗在社会发展中逐渐被淘汰。
目前,临床常采用髋关节置换手术治疗髋功能损伤患者,有效提高了治疗效果,具有一定安全性,对后期康复也有明显保障。研究显示,高龄患者因自身机体状态欠佳,导致髋关节置换术后并发症的发生率明显高于青年人群,对高龄患者生命健康造成威胁[2]。对此,临床专家指出,为有效提高高龄髋关节置换术患者的生存质量,需对影响患者预后情况的各种因素进行分析,致力于降低风险因素对并发症的干扰,加速机体康复,保障患者生命安全。
因此,本文主要对影响高龄患者髋关节置换术早期发生并发症的相关因素进行分析,从而为制定针对性的干预措施,降低早期发生并发症的风险提供参考。
1 资料与方法
1.1 一般资料
回顾性分析本院自2020年1月-2022年5月期间医院收诊的86例行髋关节置换术患者。纳入标准:(1)符合髋关节置换术的各项手术指标[3];(2)均由首次进行关节置换术患者;(3)无髋关节置换术禁忌证;排除标准:(1)合并严重骨质疏松症患者;(2)凝血系统严重紊乱患者;(3)住院过程中突发死亡或中途退出本次研究患者;(4)合并有阿尔兹海默症、帕金森等神经类疾病患者。所有家属均知晓本次研究并签署知情同意书。本研究经医院伦理委员会审核批准。
根据患者治疗1 m内是否发生并发症进行分组,分为并发症组和无并发症组。
1.2 方法
1.2.1 患者的治疗方法
所有患者均经临床各项检查后,综合患者各方面指标及患者意愿进行全髋或半髋关节置换术。麻醉药效消失后根据患者状态嘱患者进行主动肢体活动,评估患者躯体功能并制定康复训练计划,逐步按照康复治疗方案进行康复训练。术后24 h内对患者进行抗感染、抗凝血等药物治疗及护理干预,48 h后观察患者状态及引流管情况,无明显异常则拔除引流管。
1.2.2 早期并发症发生的判定及分组
根据患者治疗1 m内是否发生并发症,对患者进行分组,分为并发症组和无并发症组。
1.2.3 基线资料收集方法
设计患者的基线资料收集表,收集记录患者计数资料,包括性别、ASA 分级[美国麻醉医师协会(American Society of Anesthesiologists,ASA)麻醉分级情况[4]。ASA分级分为:II级:存在轻度并存疾病,患者各脏器基本代偿健全;III级:存在严重并存疾病,日常活动轻度受限;IV级别:存在严重并存疾病,日常活动完全受限。基础疾病(高血压、冠心病、糖尿病)、疾病类型(髋部骨折、股骨头骨折、股骨头坏死)、术中是否输血、手术方法(全髋关节置换术、半髋关节置换术)。计量资料:白细胞等免疫系统指标、血红蛋白等生化指标。
1.3 观察指标
(1)分析患者的早期并发症发生情况;(2)分析对比并发症组和无并发症组的计数资料;(2)分析对比并发症组和无并发症组的计量资料;(4)分析影响高龄患者髋关节置换术早期发生并发症的相关因素。
1.4 统计学方法
将采用SPSS18.0处理软件对本研究数据进行统计分析,计量资料使用平均数±标准差(±SD)表示,两两间数据使用t检验;计数数据采用百分比(%)表示,采用χ2检验;采用Logistic回归分析干扰高龄髋关节置换术患者早期发生并发症的因素;所有数据均用P<0.05表示差异具有统计学意义。
2 结果
2.1 早期并发症发生情况
患者治疗1 m内,发生并发症的患者有23例,发生并发症的患者有63例。并发症发生率为26.74%。
2.2 并发症组和无并发症组的计数资料比较
两组患者在性别、基础疾病、疾病类型、手术方法等方面无显著差异(P>0.05);但并发症组ASA≥III级患者比例(91.93%)、术中输血患者占比(56.52%)明显高于无并发症组(P<0.05)。见表1。
2.3 并发症组和无并发症组的计量资料比较
两组患者在出血量、手术时间、免疫系统指标及生化指标等方面无明显差异(P>0.05);但并发症组患者年龄明显高于无并发症组患者(P<0.05)。见表2。
表2 两组计量资料比较(±SD)
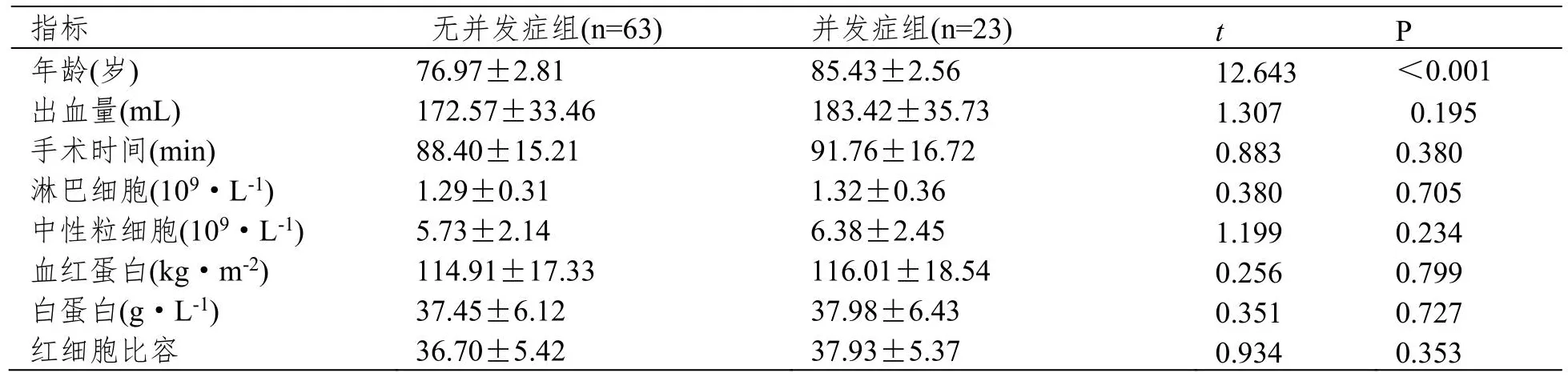
表2 两组计量资料比较(±SD)
指标 无并发症组(n=63) 并发症组(n=23) t P年龄(岁) 76.97±2.81 85.43±2.56 12.643 <0.001出血量(mL) 172.57±33.46 183.42±35.73 1.307 0.195手术时间(min) 88.40±15.21 91.76±16.72 0.883 0.380淋巴细胞(109·L-1) 1.29±0.31 1.32±0.36 0.380 0.705中性粒细胞(109·L-1) 5.73±2.14 6.38±2.45 1.199 0.234血红蛋白(kg·m-2) 114.91±17.33 116.01±18.54 0.256 0.799白蛋白(g·L-1) 37.45±6.12 37.98±6.43 0.351 0.727红细胞比容 36.70±5.42 37.93±5.37 0.934 0.353
2.4 分析影响高龄患者髋关节置换术早期发生并发症的相关因素
以术中输血、ASA分级、年龄为自变量,以早期发生并发症=1,早期未发生并发症=0为因变量,采用Logistic回归分析得出术中输血、ASA≥III级、年龄≥82岁是高龄髋关节置换术患者早期发生并发症的影响因素。见表3。

表3 分析影响高龄患者髋关节置换术早期发生并发症的相关因素
3 讨论
随着髋关节置换术的成熟,该方法已全面应用于临床髋功能损伤治疗。但仍有患者在治疗早期出现谵妄、感染、深静脉血栓等并发症,延缓了创面的愈合速度,同时加重了后期康复治疗的难度。本研究发现两组在性别、基础疾病、疾病类型、手术方法等方面无显著差异;但并发症组ASA≥IV级患者比例高达65.23%、术中输血患者占比高达56.52%,明显高于无并发症组。明性别、基础疾病等因素对早期并发症的发生无明显干扰,也表明ASA≥III级、术中输血可能是影响早期并发症发生的因素。分析发现输送血液内部分白细胞可能在存储过程中发生破裂,进入机体后释放进血液的介质会对患者免疫系统功能产生干扰,加重感染的风险。而当ASA≥III级则提示患者机体状态不佳,功能失代偿及活动受限,术前麻醉可能存在一定风险,会增加患者发生谵妄、思维混乱、深静脉血栓等并发症的可能性[5]。本文对患者各项计量资料进行分析发现两组患者在出血量、手术时间、免疫系统指标及生化指标等方面无明显差异;但并发症组患者年龄明显高于无并发症组患者。由此可推测年龄能一定程度上影响患者并发症的发生。以此为基点进行分析得出年龄≥82岁患者机体代谢速度降低,代偿能力下降,诱导机体出现低氧血症进一步损害神经系统,干扰患者预后。综合上述分析,本文对影响高龄患者髋关节置换术早期发生并发症的相关因素进行探讨,并以术中输血、ASA分级为自变量,再采用Logistic回归分析得出术中输血、ASA≥IV级、年龄≥82岁是高龄髋关节置换术患者早期发生并发症的影响因素。该结果与易宏伟等[5]研究结论基本吻合。因此,对行髋关节置换术前需对年龄≥82岁的患者进行机体代偿功能、神经系统检测,积极控制机体功能下降对预后带来的干扰。同时根据ASA分级对患者麻醉剂手术风险进行有效评估,并根据评估结果进行对症处理,减少患者术中出血量避免术中输血的发生,有效保障患者自身免疫的正常运行,减少早期并发症的发生。综上所述,术中输血、ASA≥IV级、年龄≥82岁是高龄患者髋关节置换术早期发生并发症的影响因素,可对此采取对应措施降低早期发生并发症的风险。
