精神障碍合并糖尿病患者的服药依从性和血糖控制情况现状研究*
2023-07-11王燕陈星曹玲玲高月红
王燕 陈星 曹玲玲 高月红
(1 江苏省南通市第四人民医院内分泌科 南通 226005;2 江苏省南通市第四人民医院精神科 南通 226005;3 江苏省南通市第四人民医院护理部 南通 226005)
精神障碍是指大脑机能活动失调,造成行为、认知、情感和意志等精神活动发生不同程度的障碍,具有病情迁延不愈、发展缓慢且反复发作等特点,严重影响患者的生活质量[1]。据调查,我国18 岁以上人群精神障碍12月患病率为9.32%,终生患病率达16.57%,精神健康已成为当今社会不可忽视的问题[2]。
糖尿病是因胰岛素相对或绝对不足或利用障碍引起的静脉血液中葡萄糖水平慢性增高的代谢紊乱性疾病,其中以2 型糖尿病最为常见,占90%以上;随着糖尿病病情进展,可导致患者微血管病变引发心脑血管疾病,且该病患者饮食、锻炼欠佳导致免疫低下易并发感染,严重影响患者的身体健康[3]。精神障碍因疾病因素及抗精神类药物的使用,更易导致患者并发心脑血管疾病、高血压等;血糖控制不佳也增加了认知障碍、痴呆、焦虑症等精神障碍疾病的发生风险,精神障碍和糖尿病均严重威胁患者健康并降低生活质量[4]。精神障碍合并糖尿病患者需要长期服用抗精神类药物及降血糖药物,由于药物种类繁多或精神异常等多种因素导致患者漏服药物,致患者病情控制不佳且不利于康复[5]。8 条目Morisky用药依从性量表(8-Item Morisky Medication Adherence Sale,MMAS-8)因其具有简便易懂、经济有效、可信度高等优势被广泛用于慢性病服药情况研究中,有学者研究指出MMAS-8 在糖尿病患者用药依从性评估中具有较好的信效度[6]。本研究通过MMAS-8 量表调查并分析148 例精神障碍合并糖尿病患者服药依从性和血糖控制情况现状,探讨服药依从性与患者血糖控制的关系。现报道如下:
1 资料与方法
1.1 一般资料 选取2021年1月至2022年6月医院收治的148 例精神障碍合并糖尿病患者进行研究。148 例患者经MMAS-8 量表调查评分后分组,分为依从性差(MMAS-8 评分<6 分)组与依从性好(MMAS-8 评分6~8 分)组。本研究经医院医学伦理委员会批准(编号:2020K006)。本研究获得患者及家属知情同意。纳入标准:(1) 精神障碍均符合《CCMD-3 中国精神障碍分类与诊断标准》[7]中的诊断标准,所有患者糖尿病诊断符合《国家基层糖尿病防治管理指南(2022)》[8]中的诊断标准,且患者接受糖尿病药物治疗6 个月以上;(2)患者有完整的信息资料、检查资料以及病历资料;(3)患者精神药物治疗史≥1年,但患者近半年抗精神病药物剂量未做大的调整,精神症状相对稳定,能够独立或在监护人配合下完成调查问卷。排除标准:(1)对抗精神类药物、降血糖药物存在过敏反应或产生其他严重不良反应的患者;(2)患者心、肝、肾等器官处于失代偿状态或处于精神障碍患者急性发作期;(3)患者合并严重糖尿病肾病、糖尿病酮症酸中毒等并发症。两组患者的年龄、婚姻状况、基础疾病等一般资料比较,差异无统计学意义(P>0.05)。见表1。
表1 两组患者一般资料比较(±s)
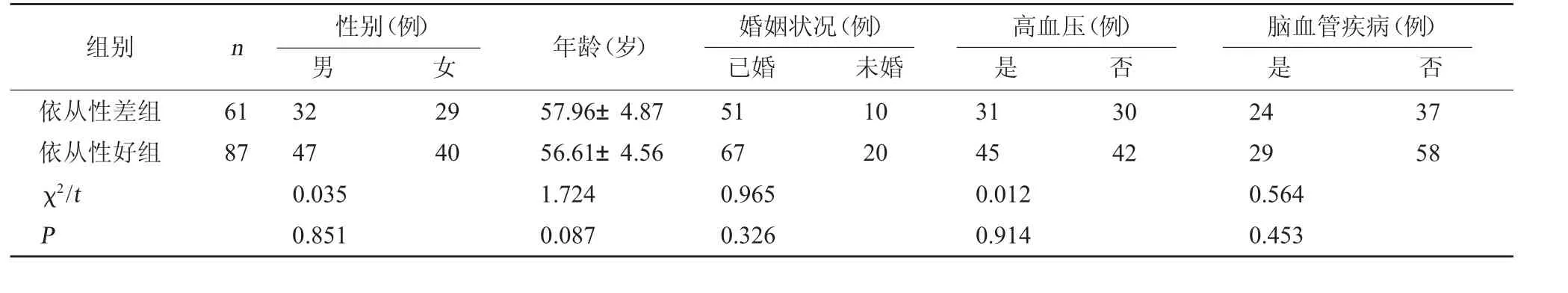
表1 两组患者一般资料比较(±s)
组别n性别(例)男女年龄(岁)婚姻状况(例)已婚未婚高血压(例)是否脑血管疾病(例)是否依从性差组依从性好组χ2/t P 618732470.0350.851294057.96±4.8756.61±4.561.7240.08751670.9650.326102031450.0120.914304224290.5640.4533758
1.2 研究方法 (1) 服药依从性调查:选用MMAS-8 量表调查148 例患者的降血糖药物服用情况,向患者及家属简单介绍MMAS-8 量表。对有阅读能力的患者由经过培训的人员进行面对面资料收集,向其说明MMAS-8 量表填写方法和要求,由其独立完成,确保资料收集的准确性;对于无阅读能力或不能独立完成的患者,调查者可以用温和语气且患者易懂的话向患者表达MMAS-8 量表问题和选项,待患者独立做出回答后,规范记录。问卷完成后由调查者进行核验。MMAS-8 有8 项条目共计8分,患者MMAS-8 评分<6 分则为依从性差,6~8 分为依从性好。记录每位患者的MMAS-8 评分情况并进行分组。(2)血糖控制情况:抽取两组患者肘静脉血3 ml 检测患者空腹血糖(Fasting Blood Glucose,FBG)、餐后血糖(Postprandial Blood Sugar, PBG)、糖化血红蛋白(Glycosylated Hemoglobin Type A1c,HbA1c),利用这些指标了解患者血糖控制情况。所有患者采取二甲双胍、阿卡波糖、格列美脲等常规口服降糖药物控制血糖。
1.3 观察指标 (1) 两组患者MMAS-8 评分:MMAS-8 通过以下8 个问题进行调查评估用药依从性情况:有时是否忘记服药?在过去两周时间里,是否有一天或几天忘记服药? 症状加重或好转时是否自行增加或减少药物剂量? 在长时间离家或外出旅行时是否随身携带降糖药物?昨天是否服药?自我监测或感觉血糖已经得到较好控制时是否有过停止服药?是否感觉坚持治疗过程比较困难?觉得要记住按时按量服用药物很困难吗?其中1~7 题(除第5 题回答“是”为1 分、“否”为0 分)回答“是”为0 分、“否”为1 分,第8 题选项中“从不”为1 分、“偶尔”为0.75 分、“有时”为0.5 分、“经常”为0.25 分、“所有时间”为0 分。根据所有患者MMAS-8 评分情况对患者进行分组,其中<6 分则为依从性差组,6~8 分为依从性好组。(2)两组患者血糖控制状况:FBG 是指患者>8 h 未进食后测得的静脉血糖浓度,正常值范围4.4~7.0 mmol/L;PBG 主要检测患者进食2 h 后血糖水平,大于11.1 mmol/L 可诊断为糖尿病。通过检测FBG、PBG 和HbA1c 评估患者的血糖控制情况。(3)血糖控制达标率:根据血糖控制标准,HbA1c ≥7.0%为血糖控制差,HbA1c <7.0%且≥6.5%为血糖控制尚可,HbA1c<6.5%则为血糖控制理想,患者HbA1c<7.0%则为血糖控制达标[2]。计算两组患者血糖控制达标率。
1.4 统计学分析 本研究采用的分析软件是SPSS25.0,用%来表示计数资料,组间比较采用χ2检验;以(±s)表示计量资料,组间比较采用t检验,P<0.05 为差异有统计学意义。采用单因素logistic回归分析患者服药依从性与血糖控制情况的关系。
2 结果
2.1 两组患者MMAS-8 评分比较 148 例精神障碍合并糖尿病患者中依从性差患者61 例(41.22%),依从性好组患者87 例(58.78%)。依从性好组MMAS-8 评分明显高于依从性差组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者MMAS-8 评分比较(分,±s)
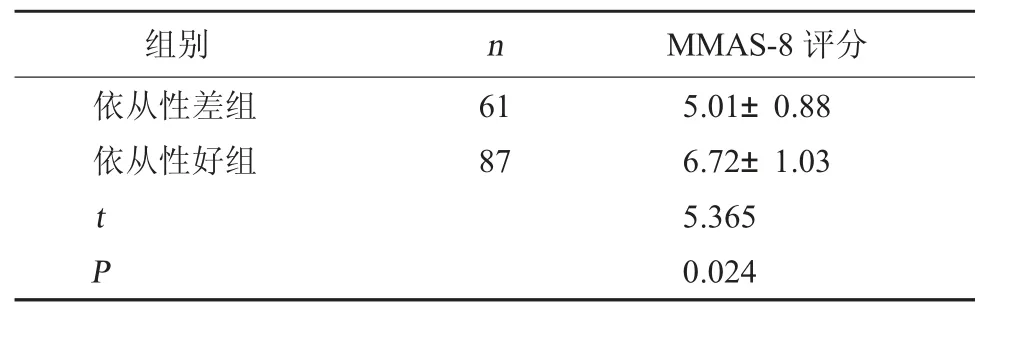
表2 两组患者MMAS-8 评分比较(分,±s)
组别nMMAS-8 评分依从性差组依从性好组6187 t P 5.01±0.886.72±1.035.3650.024
2.2 两组患者血糖控制状况比较 依从性好组患者FBG、PBG、HbA1c 水平均显著低于依从性差组,依从性好组患者血糖控制状况较佳,差异有统计学意义(P<0.05)。见表3。
表3 两组患者血糖控制状况比较(±s)
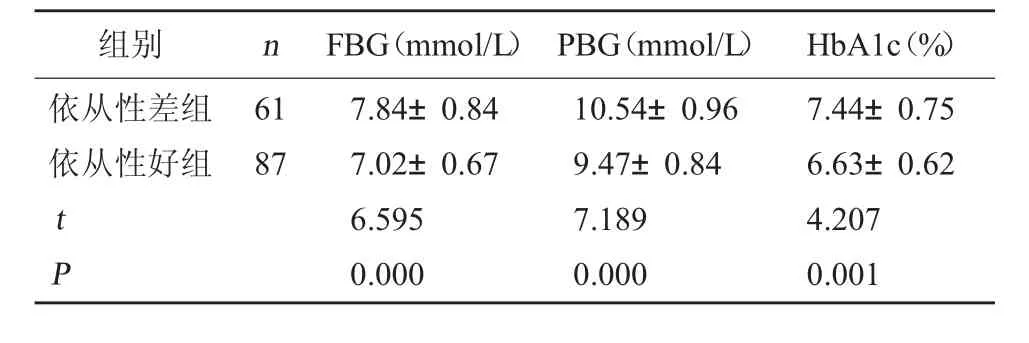
表3 两组患者血糖控制状况比较(±s)
组别n FBG(mmol/L) PBG(mmol/L) HbA1c(%)依从性差组依从性好组6187 t P 7.84±0.847.02±0.676.5950.00010.54±0.969.47±0.847.1890.0007.44±0.756.63±0.624.2070.001
2.3 两组患者血糖控制达标率比较 148 例精神障碍合并糖尿病患者共有88 例(59.46%)血糖控制达标,其中在87 例依从性好组中有65 例患者血糖控制达标,依从性好组血糖控制达标率(74.71%)明显高于依从性差组(37.70%),差异有统计学意义(P<0.05)。见表4。
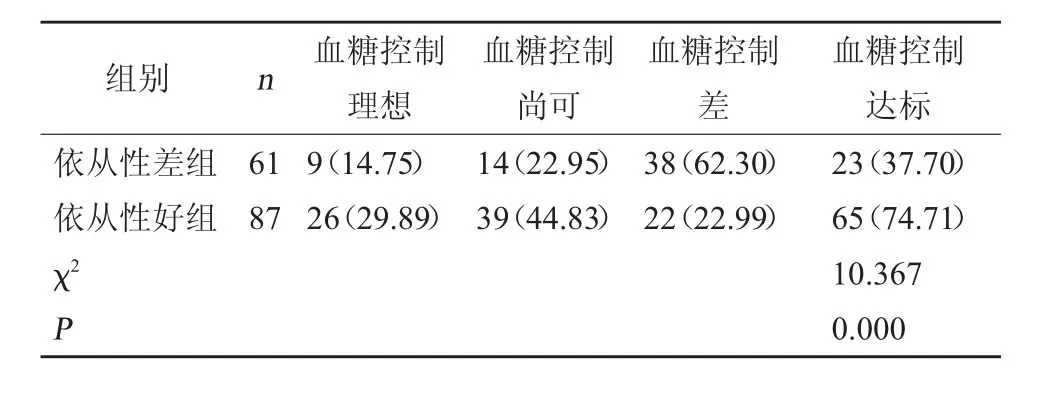
表4 两组患者血糖控制达标率比较[例(%)]
2.4 影响精神障碍合并糖尿病患者服药依从性的独立危险因素分析 单因素logistic 回归分析显示服药依从性可能是影响精神障碍合并糖尿病患者血糖控制达标率的独立危险因素(P<0.05)。见表5。
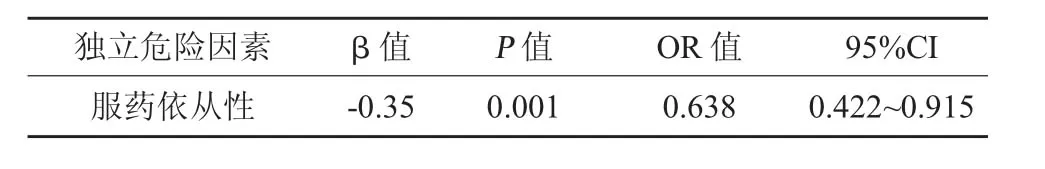
表5 影响精神障碍合并糖尿病患者服药依从性的独立危险因素分析
3 讨论
精神障碍与糖尿病均是威胁人民健康的公共卫生问题,糖尿病由于其具有病程长、不可治愈、终生用药等特点,随着我国老龄化的加剧,老年患者随着身体衰老,其部分组织对胰岛素敏感性降低,对血糖变化的感知力和耐受力均下降,这些公共卫生问题将会愈发突出。精神障碍与糖尿病两者间作用机制复杂,涉及内分泌代谢、遗传等多方面,导致该类疾病治疗难度增大[9~10]。精神障碍患者由于长期服用抗精神药物及精神功能衰退等可导致糖代谢异常,增加精神障碍患者并发糖尿病的发病率;然而,糖尿病可直接或间接导致中枢神经系统功能障碍,导致糖尿病患者出现抑郁、幻视、焦虑等异常精神症状,精神障碍与糖尿病相互作用、相互影响,增加疾病并发症产生和患者死亡的风险[11]。
相关研究指出,精神分裂症患者与普通人群相比,发生糖尿病的风险高出2~5 倍,可达15%~18%,且糖尿病严重影响精神分裂症患者预后[12]。抑郁症患者表现为疲倦、情绪低落、缺乏兴趣爱好等症状,有研究表明,截至2019年我国有超过9500 万的抑郁症患者[13]。抑郁症和糖尿病存在双向联系,糖尿病患者并发抑郁症概率可达10%~28%,但两者双向联系的机制尚未完全明确。精神障碍和糖尿病共病增加了疾病治疗的复杂性,对患者的生命健康造成重大影响,积极采取药物治疗延缓患者病情进展显得尤为重要。
在糖尿病的治疗过程中,延缓糖尿病病情进展的关键是使血糖控制在适宜范围内,糖尿病患者可通过饮食管理和药物治疗进行控制血糖,其中降糖药物的长期规律服用是该病治疗过程的重中之重,大部分患者在治疗过程中血糖控制不达标往往是因为服药依从性差[14]。精神障碍患者精神异常时可能缺乏正常人思维,不能清晰地认识到糖尿病所带来的危害;此外,精神障碍患者由于长期服用抗精神药物降低身体对疾病的敏感性,且患者生活缺乏自理能力,不能较好地控制自我饮食和按时服用药物,导致糖尿病血糖控制不佳和并发症的产生[15]。在本研究中,148 例精神障碍合并糖尿病患者中58.78%具有较好的服药依从性,59.46%患者血糖控制达标,在经MMAS-8 评分分组后,服药依从性好的患者可按用药剂量和时间服药,患者可将血糖水平控制在接近正常范围,且有74.71%服药依从性好的患者可将血糖控制达标,而服药依从性差的患者血糖控制达标率仅为37.70%。经单因素logistic 回归分析显示服药依从性(OR=0.638)可能是该类患者血糖控制达标的独立因素。本研究结果表明,精神障碍合并糖尿病患者不能较好的按照医嘱服用降糖药物,且大部分依从性差的患者血糖控制情况不佳。本研究结果与李鲜鲜等[16]对长期住院精神障碍合并2 型糖尿病患者血糖控制情况的调查结果相似,69.09%的患者空腹血糖正常,56.36%患者血糖控制达标(HbA1c<7.0%)。但本研究仍存在研究对象较少、研究地域局限等不足,今后可进一步综合其他研究成果进行深入研究。
通过本研究我们可得出精神障碍合并糖尿病规律用药的重要性。在日常的护理中,针对精神情况较稳定的该病患者,家属及护理工作人员要让患者了解到糖尿病的概念和危害,让患者逐步意识到规律服用降糖药物在控制血糖中的重要作用;对于偏执型精神障碍患者要严格遵循少食多餐、适当增加粗粮及蔬菜等糖尿病饮食原则,家属积极监督患者服用药物;由于精神障碍合并糖尿病要长期服用抗精神类药物和降糖药物,患者每日服用药物种类和次数较多可能造成漏服,因此家属可通过为患者制定服药时间计划单,并将降糖药物放在患者易见易取的位置,同时在关注糖尿病药物治疗时,也需要重视患者精神障碍的药物治疗,保证患者精神稳定是保障患者服药依从性的基础;此外,还可以对患者进行心理疏导,让患者正确认识自身所患疾病,并能够以健康乐观的心态面对,促进患者精神症状和血糖水平进一步好转。
综上所述,精神障碍合并糖尿病患者服药依从性有待提高,服药依从性与患者血糖控制达标率密切相关,且较好的服药依从性利于患者血糖控制稳定。应积极采取措施让患者规律用药,将患者血糖水平控制在合理范围内,以利于延缓患者糖尿病病情进展。
