在真实世界中验证冠心病抗血小板治疗优选方案评分对高出血风险急性冠状动脉综合征患者介入术后缺血事件预测价值
2023-05-31李鹏霄裘淼涵严育东曹伊楠韩雅玲
李鹏霄, 裘淼涵, 曹 杨, 严育东, 曹伊楠, 李 毅, 韩雅玲
1.空军军医大学,陕西 西安 710032;2.北部战区总医院 心血管内科,辽宁 沈阳 110016
急性冠状动脉综合征(acute coronary syndrome,ACS)是冠状动脉粥样硬化性心脏病(coronary artery disease,CAD)中的急危重症,常伴随高死亡风险[1]。基于上述特点,ACS患者的处理流程遵循了快速诊断、风险评估、动态监测、早期血运重建和全程抗栓的原则[2-3]。目前,随着经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的不断完善与抗栓策略的持续优化,加之我国经济的发展和医疗条件的改善,ACS患者的生存预后和生活质量得到一定程度的改善。然而,合并高出血风险(high-bleeding risk,HBR)的ACS患者作为其中的一类高危人群,出血和缺血风险均较高[4]。2019年,高出血学术研究联合会(academic research consortium for high bleeding risk,ARC-HBR)基于专家共识提出了行PCI的患者中HBR人群的识别定义,包括了14条主要标准和6条次要标准,为更加全面客观地识别HBR人群提供了理论依据[5]。合并HBR的ACS患者临床表现多样,各种危险因素组成复杂,临床医师往往难以准确衡量其出血和缺血风险。国内外指南均推荐使用风险评估工具准确衡量其缺血风险,以辅助临床决策,改善患者预后[6-8]。冠心病抗血小板治疗优选方案(optimal anti platelet therapy for Chinese patients with coronary artery disease score,OPT-CAD)评分是基于一项覆盖我国31个省市自治区、107家中心的前瞻性观察性研究(NCT01735305)建立的缺血事件风险评估与分层工具[9]。既往有研究报道,该评分能够稳定且准确地预测ACS患者的缺血事件风险与死亡风险[10-11]。但是,对于合并HBR的ACS患者接受PCI治疗后缺血风险的评估,目前尚无统一标准,且OPT-CAD评分对于此类高危患者的风险预测能力及临床决策支持能力也尚未得到验证。本研究旨在评估OPT-CAD评分对于合并HBR的ACS患者接受PCI治疗后12个月内的缺血事件和死亡风险的预测价值及临床决策支持效用。现报道如下。
1 对象与方法
1.1 研究对象 回顾性分析自2016年3月至2019年3月于北部战区总医院心血管内科行PCI的21 531例ACS患者为研究对象,根据以下纳入与排除标准,最终筛选出4 265例接受PCI的合并HBR的ACS患者。纳入标准:(1)年龄≥18岁;(2)入院明确诊断为ACS;(3)院内接受PCI;(4)符合ARC-HBR定义的HBR患者。排除标准:(1)院内发生死亡、冠状动脉支架内血栓、心肌梗死、卒中等不良事件;(2)与ARC-HBR评估标准相关的重要信息缺失;(3)与OPT-CAD评分计算相关变量缺失;(4)无出院后随访资料。本研究经医院伦理委员会批准。所有研究对象均签署知情同意书。
1.2 研究方法 本研究基于北部战区总医院心血管介入平台系统(CV-NET,思创贯宇科技开发有限公司,北京,中国)收集患者的人口学信息、一般临床资料、手术相关特征及出院用药情况。由专门的临床研究随访小组完成电话或门诊随访。研究的主要结局为患者出院后12个月内发生的缺血事件,包括心源性死亡、心肌梗死和卒中事件。随访的其他结局包括全因死亡和缺血事件的各组分事件。依据OPT-CAD评分将患者分为低缺血风险组(OPT-CAD评分<90分,n=1 546)与中高缺血风险组(OPT-CAD评分≥90分,n=2 719),分别比较两组不同缺血风险的高出血风险患者的基线资料、手术及用药相关特征,并比较组间缺血事件等结局的发生率。同时,验证OPT-CAD评分工具在合并HBR的ACS患者中的区分度和临床决策支持能力。
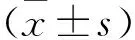
2 结果
2.1 两组患者人口学及一般临床资料比较 中高缺血风险组中不稳定性心绞痛(unstable angina,UA)患者比例低于低缺血风险组,ST段抬高型心肌梗死(st-segment elevation myocardial infarction,STEMI)及非ST段抬高型心肌梗死(non-st elevation myocardial infarction,NSTEMI)的比例高于低缺血风险组,差异均有统计学意义(P<0.05)。中高缺血风险组患者的年龄、OPT-CAD评分,以及高血压、既往心肌梗死、既往缺血性卒中比例均高于低缺血风险组,差异均有统计学意义(P<0.05);而血小板计数、血红蛋白水平、左室射血分数及估计肾小球滤过率(estimate glomerular filtration rate,eGFR)均低于低缺血风险组,差异均有统计学意义(P<0.05)。见表1。
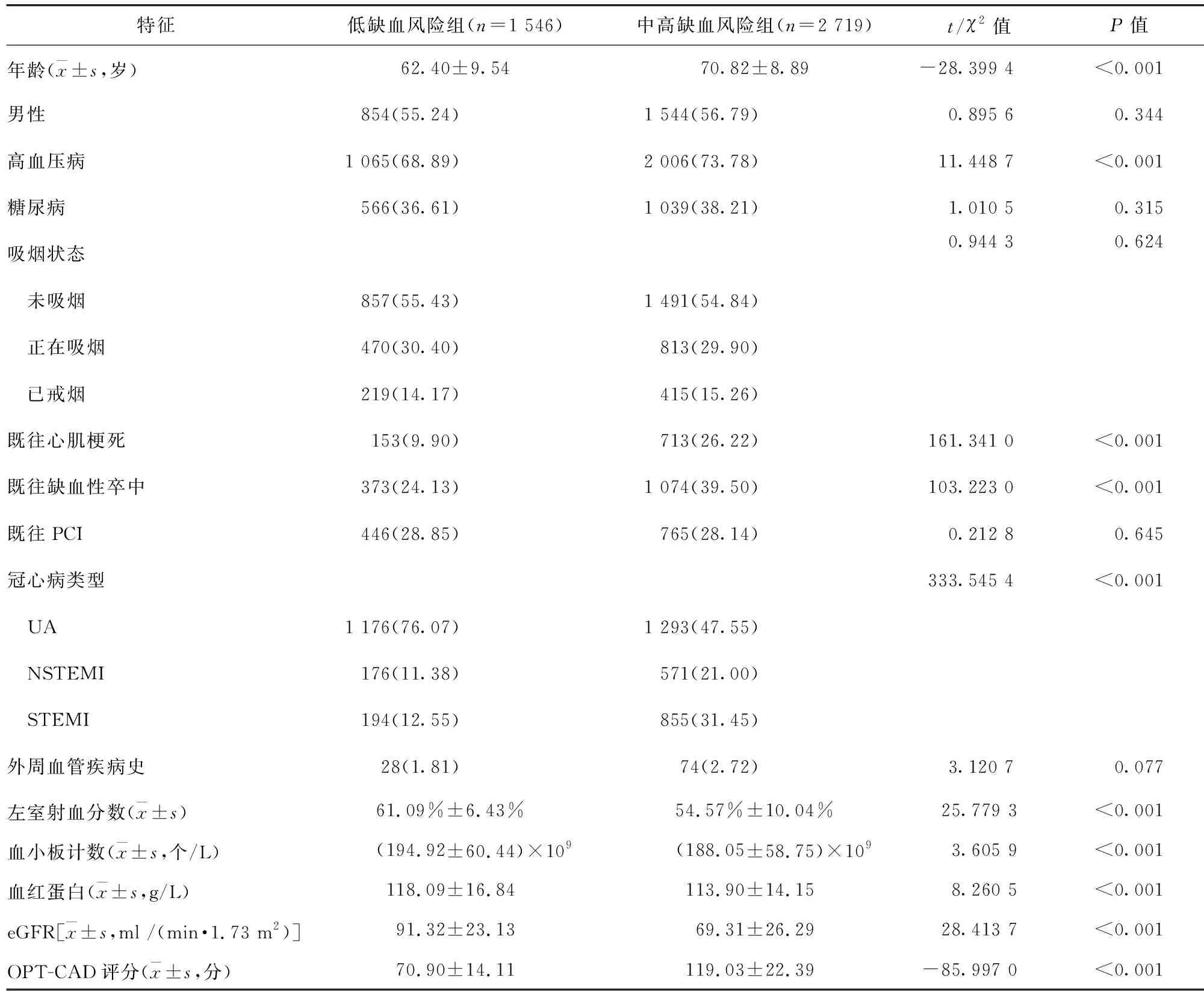
表1 两组患者一般资料比较/例(百分率/%)
2.2 两组患者手术资料比较 中高缺血风险组患者采用桡动脉入路的比例及左前降支病变的比例均低于低缺血风险组,且其SYNTAX评分高于低缺血风险组,差异均有统计学意义(P<0.05)。见表2。
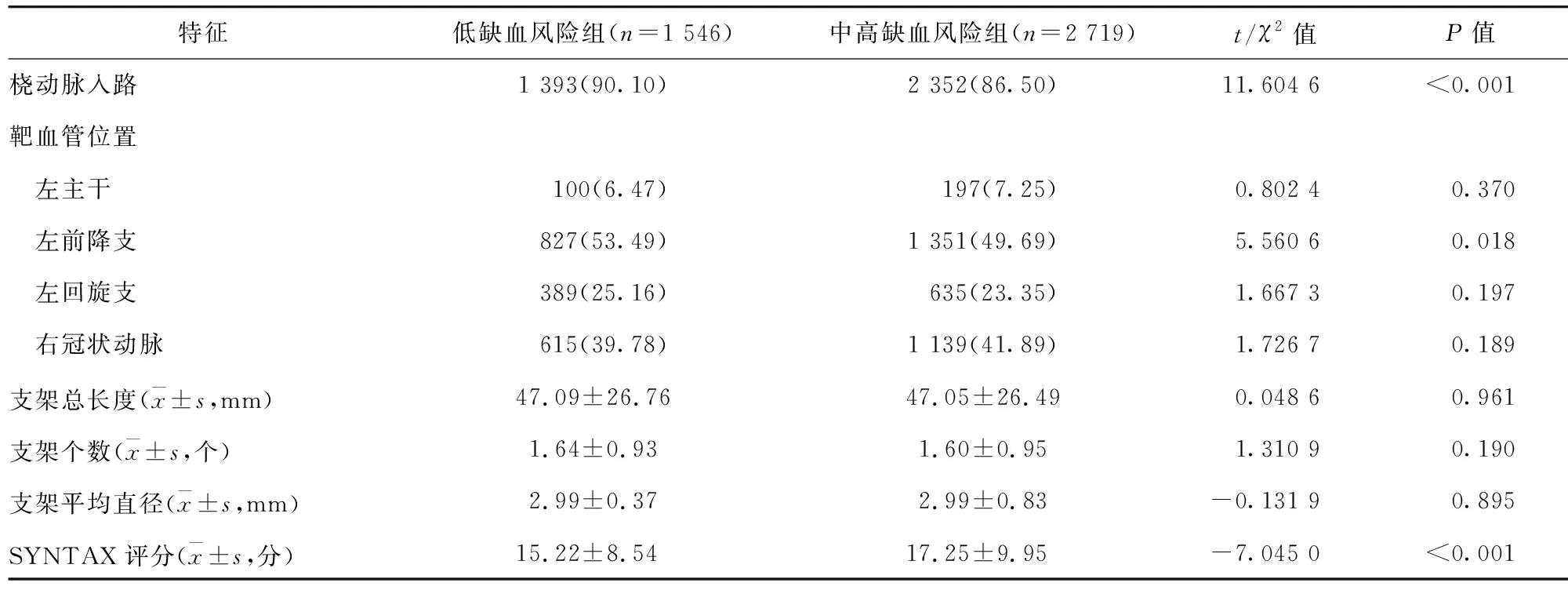
表2 两组患者手术资料比较/例(百分率/%)
2.3 两组患者出院用药情况比较 两组患者阿司匹林的使用率均较高,但中高缺血风险组患者阿司匹林使用率低于低缺血风险组,差异有统计学意义(P<0.05)。在P2Y12抑制剂的选择上,中高缺血风险组患者氯吡格雷使用率高于低缺血风险组,且替格瑞洛使用率低于低缺血风险组,差异有统计学意义(P<0.05)。两组他汀类药物、血管紧张素转化酶抑制剂、血管紧张素Ⅱ受体拮抗剂、β受体阻滞剂及质子泵抑制剂的使用率比较,差异均无统计学意义(P>0.05)。见表3。
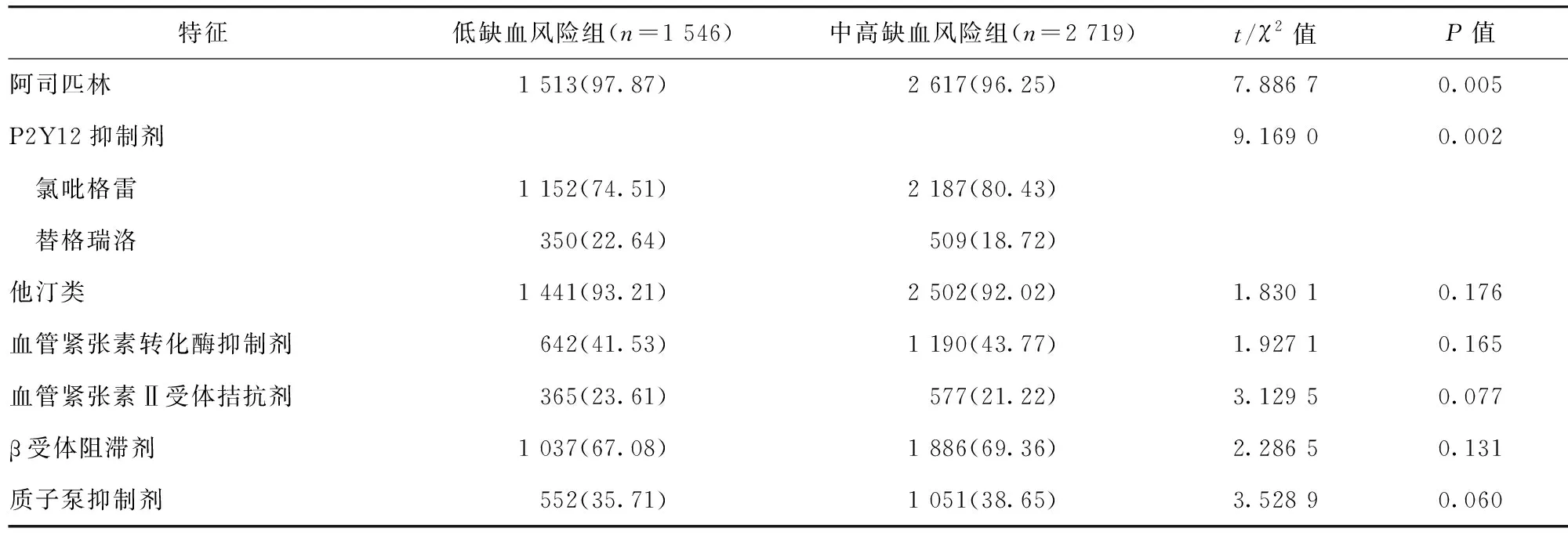
表3 两组患者出院后用药情况比较/例(百分率/%)
2.4 两组患者12个月随访结局比较 对4 265例HBR的ACS患者随访12个月后,共发生缺血事件177例(4.15%),全因死亡152例(3.56%)。其中,中高缺血风险组缺血事件、全因死亡、心源性死亡和心肌梗死事件发生率均高于低缺血风险组,差异均有统计学意义(P<0.05)。两组卒中事件发生率比较,差异无统计学意义(P>0.05)。见表4。

表4 两组患者结局事件比较/例(百分率/%)
2.5 OPT-CAD评分的缺血风险预测价值 OPT-CAD评分对HBR的ACS患者出院12个月内的缺血事件具有中等预测能力,3、6、12个月的AUC分别为0.76、0.74、0.72(图1a)。另外,OPT-CAD评分对于HBR患者的全因死亡风险也具有良好的预测能力,3、6、12个月的AUC分别为0.78、0.75、0.73(图1b)。
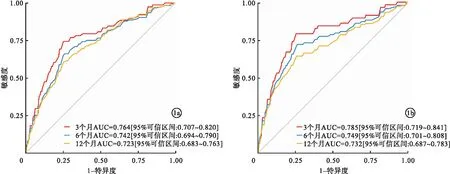
图1 OPT-CAD评分预测缺血事件及全因死亡的时间依赖ROC曲线(a.预测缺血事件的时间依赖ROC曲线;b.预测全因死亡的时间依赖ROC曲线)
2.6 OPT-CAD评分的临床决策支持能力 分别使用OPT-CAD评分评估HBR的ACS患者12个月内缺血事件风险和全因死亡风险,进而通过此风险提示辅助临床决策,结果发现,相较于无干预和全干预策略,OPT-CAD评分可以使患者获得更多的缺血事件或全因死亡方面的净收益。见图2。
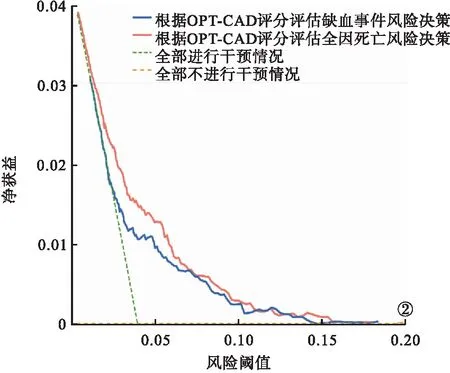
图2 根据OPT-CAD评估患者缺血事件及全因死亡风险的临床决策曲线
3 讨论
合并HBR的ACS约占所有ACS患者的15%~55%[12-14],是临床工作中不容忽视的一类特殊人群。而且,相比于一般ACS患者,合并HBR的ACS患者PCI术后在具有较高出血风险的同时,缺血风险同样较高,其缺血风险与出血风险的平衡极为脆弱[15]。因此,在识别ACS患者HBR状态的同时,评估其缺血和死亡风险对于辅助临床决策和改善患者预后具有重要的现实意义。
合并HBR的ACS患者具有较高的缺血风险和死亡风险。大量研究报道,合并HBR的ACS患者缺血发生率和病死率远高于非HBR的ACS患者[16-17]。因此,对合并HBR的ACS患者进行更加个性化的风险分层对于其介入术后的临床决策支持与并发症预防均具有重要现实意义。本研究进一步通过OPT-CAD评分进行缺血风险分层后发现,缺血与出血双高危患者的缺血事件发生率更高,这凸显了应用OPT-CAD评分进行缺血风险分层的重要临床应用价值。其次,相比于目前广泛应用的GRACE评分系统,OPT-CAD评分虽然纳入变量更多,但是其评估程序所需要的变量并未进一步增加医师的工作量。而且,既往研究证实了OPT-CAD评分在我国ACS患者中具有更高的稳定性和准确性[18]。本研究通过时间依赖性ROC曲线分析发现,OPT-CAD评分对于合并HBR的ACS患者PCI术后3、6和12个月的缺血事件和死亡风险预测达到了中等的区分度(AUC缺血事件=0.76、0.74、0.72,AUC全因死亡=0.79、0.75、0.73),显示出OPT-CAD评分在预测合并HBR的ACS患者12个月内缺血和死亡风险的良好预测能力,为此类高危患者临床决策提供了科学实用的量化工具。另外,Li等[19]发现,使用OPT-CAD评分对抗栓策略的选择具有良好的决策支持作用。同样,本研究通过决策曲线分析发现,根据OPT-CAD评分对行PCI且合并HBR的ACS患者进行缺血事件和全因死亡风险评估后进行临床决策,可以使患者获益。因此,使用OPT-CAD评分在合并HBR的ACS患者中具有良好的风险评估与分层能力,以及临床决策支持效用。
本研究仍然存在一定局限性。首先,本研究属于单中心真实世界研究,难以避免地存在选择性偏倚和信息偏倚,将本研究结论推广至其他地区时应该慎重。其次,本研究回顾性地收集患者数据,ARC-HBR标准相关的信息采集可能并不完善,对于HBR人群的分布情况与特征描述的报告仍需更大规模的研究支持。第三,本研究仅验证了OPT-CAD评分对于合并HBR的ACS患者介入术后12个月内的预测价值,其远期风险评估能力仍需要长期的随访支持。
综上所述,在真实临床实践中,OPT-CAD评分对于评估合并HBR的ACS患者接受PCI术后12个月内的缺血事件风险和死亡风险具有良好的预测能力。对于已经识别为HBR的ACS患者,OPT-CAD评分可以辅助临床工作者快速便捷地评估其缺血和死亡风险,并根据评估情况更加合理地进行临床决策,使患者获益。
