孕妇糖代谢异常及维生素D缺乏对子代甲状腺功能的影响
2023-05-30尉全平杨建宝翟洪然侯凤香付晓康孙子梅
尉全平,杨建宝,翟洪然,侯凤香,付晓康,孙子梅
(1.河北北方学院附属第二医院儿科,河北 张家口 075100;2.河北北方学院附属第二医院检验科,河北 张家口 075100;3.河北北方学院附属第二医院消化内镜中心,河北 张家口 075100)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是女性特殊时期常见内分泌性疾病,母体糖代谢异常对母婴健康可产生诸多不良影响,不但可引起妊娠期高血压、早产、新生儿高胆红素血症,还会影响胎儿内分泌尤其甲状腺功能,继而影响新生儿正常生长发育[1]。有调查研究报道,60%以上GDM患者存在维生素D缺乏或不足,维生素D可通过调节机体免疫,影响GDM患者甲状腺功能,间接诱发新生儿甲状腺功能低下,影响新生儿中枢神经系统和智力发育[2]。对此本研究对186例GDM孕妇及对应新生儿的临床资料进行分析,以了解孕母糖代谢异常、25-羟维生素D[25-hydroxyvitamin D,25-(OH)D]水平对新生儿甲状腺功能的影响,并探讨其相关性,为指导临床合理调控孕母血糖、25-羟维生素D水平及优生优育提供有价值的资料,现报告如下。
1 资 料 与 方 法
1.1一般资料 选取2019年9月—2021年8月期间河北北方学院附属第二医院收治的186例GDM孕妇的临床资料,根据血糖是否得以控制,分为GDM控制组102例和GDM未控制组84例。均符合《妇产科学(第九版)》中相关诊断标准[3],均在妊娠24~28周时经葡萄糖耐量试验确诊。其中GDM控制组孕妇年龄22~43岁,平均(28.63±2.31)岁,孕周37~41周,平均(39.20±0.86)周;对应新生儿男性54例,女性48例,经产道分娩75例,剖宫产27例,出生体重2.40~4.03 kg,平均(3.07±0.54)kg。GDM未控制组孕妇年龄25~40岁,平均(27.13±1.16)岁,孕周36~41周,平均(38.27±1.90)周;对应新生儿男性41例,女性43例,经产道分娩69例,剖宫产15例,出生体重2.46~3.87 kg,平均(3.25±0.51)kg。随机选取同期健康孕妇98例作为对照组,年龄23~42岁,平均(29.51±2.84)岁,孕周38~40周,平均(39.08±0.42)周;对应新生儿男性51例,女性47例,经产道分娩75例,剖宫产23例,出生体重2.59~4.20 kg,平均(3.30±0.62)kg。排除标准:孕妇伴有严重心肝肾功能障碍;孕妇妊娠前有甲状腺疾病、骨代谢异常疾病及因风湿、免疫性疾病导致甲状腺功能异常;孕妇伴有其他代谢性疾病、恶性肿瘤;伴有妊娠期高血压综合征等其他妊娠期并发症;多胎或双胎;新生儿围产期缺氧窒息、新生儿先天性发育畸形等其他新生儿病史。3组孕妇及新生儿的一般资料比较差异无统计学意义(P>0.05),具有可比性。
本研究经所有孕妇知情同意,并经医院伦理委员会审查批准。
1.2诊断标准
1.2.1孕妇维生素D缺乏诊断标准 血清25-(OH)D<20 μg/L(50 nmol/L)为维生素D缺乏[4]。
1.2.2先天性甲状腺功能减低症(congenital hypothyroidism,CH)诊断标准 新生儿TSH>10 mU/L,FT4<12 pmol/L[5]。
1.3检测方法
1.3.1孕妇糖代谢指标、25-(OH)D及甲状腺功能相关指标检测 产前48 h取孕妇空腹状态下的外周静脉血,采用Advantage血糖仪检测空腹血糖(fasting plasma glucose,FPG),采用NycoCard Reader Ⅱ多功能全定量特种蛋白金标检测仪检测糖化血红蛋白(glycated hemoglobin,HbA1c)。采用LK3000v维生素检测仪,应用电化学发光法检测血25-(OH)D水平,试剂由德国Roche公司提供。采用西门子ADVIA Centaur XP全自动化学发光免疫分析仪,应用电化学发光免疫分析测定法,检测血清促甲状腺激素(thyroid stimulating hormone,TSH)、游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺激素(free thyroxin,FT4)。
1.3.2新生儿甲状腺功能相关指标检测 生后72 h内取新生儿外周静脉血,甲状腺功能相关指标检测方法同前。
1.4观察指标 ①对比3组孕妇FPG、HbA1c、25-(OH)D水平;②对比3组孕妇甲状腺功能相关指标;③对比3组新生儿甲状腺功能相关指标;④依据孕妇维生素D水平分为维生素D缺乏组和维生素D不缺乏组,比较2组对应新生儿先天性甲状腺功能减低症(congenital hypothyroidism,CH)发病率。
1.5统计学方法 应用SPSS 22.0统计软件分析数据,计量资料采用单因素方差分析、SNK-q检验。计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.13组孕妇FPG、HbA1c及25-(OH)D检测结果 GDM未控制组孕妇FPG、HbA1c高于其他2组;GDM控制组与对照组FPG、HbA1c比较差异无统计学意义(P>0.05);GDM未控制组孕妇血25-(OH)D水平最低,GDM控制组次之,对照组最高,差异有统计学意义(P<0.05)。见表1。
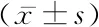
表1 3组孕妇FPG、HbA1c及25-(OH)D结果比较Table 1 Comparison of FPG, HbA1c, and 25-(OH)D of pregnant women in three groups
2.23组孕妇甲状腺功能各指标检测结果 GDM 未控制组孕妇TSH 最高,GDM控制组次之,对照组最低;GDM 未控制组孕妇FT3、FT4低于其他2组,差异有统计学意义(P<0.05)。GDM控制组与对照组FT3、FT4比较差异无统计学意义(P>0.05),见表2。
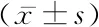
表2 3组孕妇甲状腺功能指标比较Table 2 Comparison of thyroid function indexes of pregnant women in three groups
2.33组新生儿甲状腺功能各指标检测结果 GDM未控制组子代的TSH高于其他2组,FT3、FT4低于其他2组,差异有统计学意义(P<0.05)。GDM控制组子代与对照组子代甲状腺功能各指标比较差异无统计学意义(P>0.05)。见表3。
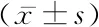
表3 3组新生儿甲状腺功能指标比较Table 3 Comparison of neonatal thyroid function indexes in three groups
2.4孕妇维生素D缺乏与子代CH发病率的关系 以孕妇25-(OH)D<20 μg/L为维生素D缺乏的标准,将全部3组孕妇分为维生素D缺乏组及维生素D不缺乏组,比较2组子代CH发病率,维生素D缺乏组子代CH发病率高于维生素D正常组,差异有统计学意义(P<0.05),见表4。
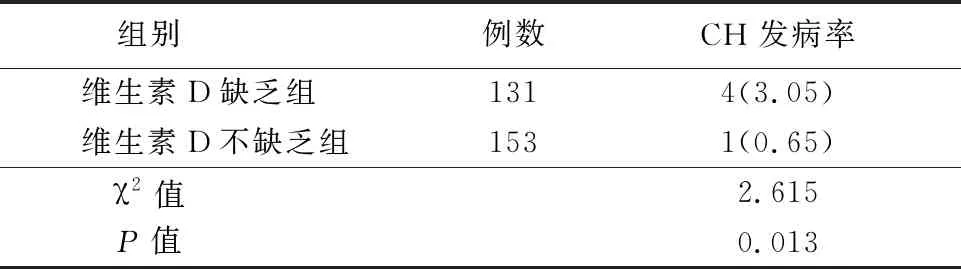
表4 2组新生儿CH发病率的比较Table 4 Comparison of incidence rate of neonatal CH between two groups (例数,%)
3 讨 论
GDM是一种妇女在妊娠期间特发的并发症,其病理机制较为复杂,胰岛素抵抗和胰岛β细胞缺陷是其主要病理生理改变[6],该病与多种妊娠并发症、不良妊娠结局、新生儿体重异常、新生儿甲状腺功能异常等关系密切,且妊娠期血糖控制不良与母婴预后显著相关。有研究显示,GDM孕妇的子代发生甲状腺功能异常的风险高于正常健康孕妇子代,且会增加甲减、中枢神经损伤、智力低下等远期不良预后风险[7]。分析可能因GDM患者在妊娠期间受高血糖、胰岛素分泌不足的影响,会引起自身甲状腺功能发生紊乱,而胎儿的甲状腺激素主要来源于母体,当母体甲状腺功能紊乱,母体甲状腺激素可通过胎盘影响胎儿甲状腺功能发育[8];此外,GDM孕妇体内存在高血糖,胎儿甲状腺形成后,会持续受到高血糖攻击,并引起下丘脑-垂体-甲状腺轴功能失调,抑制甲状腺激素合成过程中的相关酶,致使GDM孕妇子代新生儿易出现甲状腺功能异常[9]。
维生素D是一种脂溶性类固醇激素,通过与人体不同组织细胞的维生素D受体结合,对维持人体钙磷平衡及骨代谢、促进细胞增殖分化、调节免疫等方面起着重要作用[10]。有研究认为约95%的妊娠妇女存在维生素D缺乏,而GDM患者多伴有维生素D缺乏症[4]。另有学者报道,GDM孕妇维生素D缺乏程度与胰岛素抵抗情况相关,并与其子代甲状腺功能异常关系密切[11]。维生素D受体广泛存在于胰岛β细胞,维生素D与胰岛β细胞受体结合后,可促进胰岛素分泌,增加胰岛素受体等相关基因表达,提高胰岛素敏感性,改善胰岛素抵抗。妊娠期妇女对维生素D需求量大幅增加,极易导致维生素D匮乏,当GDM孕妇体内缺乏维生素D时,胰岛细胞内钙离子浓度降低,则会抑制胰岛素合成分泌,引起胰岛素抵抗[12]。有研究[13]发现,活化T淋巴细胞、巨噬细胞表面存在大量维生素D受体,维生素D可作用于机体内免疫应答的多个环节,具有调节Th1、Th2、T淋巴细胞等作用。另有研究指出,维生素D含量降低与免疫性甲状腺疾病发病相关,分析可能是由于维生素D可调节机体免疫系统,通过影响机体免疫过程,可直接作用于人体CD4+T细胞等免疫细胞靶点,影响免疫排斥和免疫耐受功能,参与自身免疫性甲状腺疾病的发生[14],维生素D缺乏可导致新生儿甲状腺自身抗体的产生,并损伤新生儿甲状腺组织,导致甲状腺功能异常。
FPG可反映检测当时的血糖状况,一般状态下FPG水平较为恒定,可反映胰岛β细胞功能,表示基础胰岛素的分泌功能;HbA1c是红细胞中的血红蛋白与血清中的糖类相结合的产物,其含量的多少取决于血糖浓度以及血糖与血红蛋白接触时间,可反映2~3个月时间段内血糖控制平均水平,且血糖水平越高,HbA1c则越高,但HbA1c不能反映血糖波动情况[15]。有研究指出,当FPG、HbA1c均明显增高时,提示体内当前及既往长期处于高血糖环境中,胎儿若处于此环境中,可引起TSH分泌、甲状腺素合成与释放发生障碍,继而增加生后甲状腺功能减退的风险[16]。因此临床对GDM患者不仅要监测HbA1c,并使其控制达标,还需进行FPG监测,以更为精细的控制血糖,从而有助于预防其子代TSH分泌异常及相关并发症的发生和发展。本研究结果显示,GDM未控制组的FPG、HbA1c均高于GDM控制组、对照组;GDM 未控制组孕妇TSH 最高,GDM控制组次之,对照组最低;GDM 未控制组孕妇FT3、FT4低于其他两组;GDM未控制组子代的TSH高于其他2组,FT3、FT4低于其他2组。结果提示,GDM孕妇体内血糖水平升高,可引起新生儿血TSH异常升高,若有效控制血糖,则有助于改善其子代甲状腺功能。
维生素D在体内经过2次羟化生成1,25-(OH)2D,可以和多种组织细胞的受体结合发挥生物学作用,25-(OH)D是维生素D在肾脏中经过第一次羟化所生成,是血液中浓度最高的维生素D代谢产物,其半衰期较长,不受钙、磷、甲状旁腺素的直接调节,是人体维生素D营养状态的直接评估指标,因此可作为临床检测维生素D水平的重要指标[17]。本研究结果显示维生素D缺乏孕妇其子代先天性甲状腺功能减低症的发病率明显高于维生素D不缺乏孕妇,提示母亲的维生素D营养状况对子代甲状腺功能有重要影响。有相关动物模型研究报道,硒酵母联合维生素D可以减少甲状腺细胞凋
亡,减轻自身免疫反应损伤,保护甲状腺功能[18];而一项Meta分析[19]显示:自身免疫性甲状腺炎患者补充维生素D可能是降低自身抗体滴度的有效方法。因此,能否对GDM孕妇及时补充维生素D,以减轻自身甲状腺免疫损伤,间接改善新生儿甲状腺功能,值得进行更多的基础及临床研究。
综上所述,GDM孕妇多伴有维生素D缺乏,糖代谢紊乱及维生素D缺乏的双重作用可引起其子代甲状腺功能减低,治疗后血糖水平得以控制,有助于预防其子代甲状腺功能异常,能否通过补充维生素D以纠正GDM孕妇子代甲状腺功能异常值得基础及临床深入研究。
