甲状腺上动脉峰值血流速度对妊娠合并甲状腺毒症的诊断意义探讨
2023-03-08吴丹辛慧杨洋岳巍蔡凤张丽丽
吴丹 辛慧 杨洋 岳巍 蔡凤 张丽丽
妊娠期甲状腺毒症是一种常见的妊娠期内分泌系统疾病,从国内相关报道可见,我国妊娠期甲状腺毒症发病率约为1.34%[1],孕妇主要表现为焦虑、烦躁、多汗、体重减低等,对孕妇及胎儿健康均有不利影响。妊娠期甲状腺毒症主要发病原因包括妊娠合并Graves病(Graves' disease of pregnancy,GDP)以及妊娠期一过性甲状腺毒症(gestational transient thyrotoxicosis,GTT),前者为妊娠期雌激素刺激肝脏甲状腺素结合球蛋白(thyroxine binding globulin,TBG)增加,引起血清总三碘甲状腺原氨酸(TT3)和总甲状腺素(TT4)增高;后者是由于孕早期升高的人绒毛膜促性腺激素(HCG)刺激甲状腺 促甲状腺激素 (thyroid stimulating hormone,TSH)受体所致,多见于妊娠7~11 周,一般妊娠14~18 周可缓解[2],轻者会引起TSH 降低,重者会出现FT4升高,这些症状在妊娠中期可自行缓解,不需治疗。其中,Graves 病占比约为80.77%,GTT 占比约为10%[3]。由于GTT 属于非免疫性疾病,一般可自行缓解,而GDP则是一种自身免疫性疾病,若不能给予孕妇及时有效的干预,则可能引起严重的母婴并发症。目前,临床上主要结合症状体征(突眼)、既往甲状腺功能亢进症(甲亢)病史、实验室检查等进行综合诊断,但大部分孕妇并无GDP 的典型特点,而妊娠期禁止摄碘率检查,导致两者的鉴别诊断难度较大,不利于其早期治疗及干预[4]。但近年来研究发现,GDP 孕妇的甲状腺血流更加丰富,因此检测甲状腺上动脉峰值血流速度(superior thyroid artery peak systolic velocity,STA-PSV)有助于其病情的判断[5]。因此,本文旨在分析STA-PSV 检测在妊娠期甲状腺毒症孕妇中的诊断价值,现报告如下。
1 资料与方法
1.1 一般资料 选取2019 年11 月~2021 年11 月在本院就诊并诊断为妊娠合并甲状腺毒症早孕女性88 例作为研究组,包括GDP 患者62 例(GDP 组)和GTT 患者26 例(GTT 组);年龄21~38 岁,平均年龄(29.52±4.33)岁;停经时间8~12 周,平均停经时间(10.02±1.67)周。另选取同期健康孕妇100 例作为对照组,年龄22~36 岁,平均年龄(29.78±3.90)岁;停经时间8~13 周,平均停经时间(10.10±1.74)周。研究组和对照组孕妇年龄、停经时间等一般资料比较差异无统计学意义(P>0.05),具有可比性。本次研究已经伦理委员会审核通过。
1.2 纳入及排除标准 纳入标准:①血、尿妊娠检测阳性;②符合甲状腺毒症的诊断标准;③对本次研究知情同意。排除标准:①有放射碘治疗史孕妇;②有甲状腺结节病史或手术史孕妇;③既往有甲状腺疾病史,使用甲状腺素或抗甲状腺药物治疗孕妇等。
1.3 方法
1.3.1 酶联免疫吸附试验(ELISA)检测 所有孕妇均于早上7:00~9:00 采集空腹静脉血,检查前指导孕妇空腹8 h,不使用抗凝剂,静置1 h,进行离心操作,4000 r/min,时间为10 min,分离血清后,置于-80℃冰箱内保存。检测方法:采用ELISA 法对游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、TSH、促甲状腺激素受体抗体(thyroid stimulating hormone receptor antibodies,TRAb)进行检测。
1.3.2 超声检测 使用彩色超声仪(TOSHIBA Aplio 300),超声检查及读数均由超声室同一名医生完成。检测甲状腺形态、血流分布特点,同时检测STA-PSV 水平,取样容积1~2 mm3,声束与血流夹角≤60°。重复测定3次,计算平均值。STA-PSV 水平22~32 cm/s 为正常。
1.4 观察指标 比较三组FT4、FT3、TSH 和STAPSV 水平,GDP 组和GTT 组不同STA-PSV 水平分布情况。
1.5 统计学方法 采用SPSS22.0 统计学软件对数据进行处理。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 三组FT4、FT3、TSH 水平比较 GDP 组和GTT组孕妇的FT4、FT3水平均高于对照组,TSH 水平低于对照组,差异具有统计学意义(P<0.05);GDP 组孕妇的FT4、FT3水平均高于GTT 组,TSH 水平低于GTT 组,差异具有统计学意义(P<0.05)。见表1。
表1 三组FT4、FT3、TSH 水平比较()

表1 三组FT4、FT3、TSH 水平比较()
注:与对照组比较,aP<0.05;与GTT 组比较,bP<0.05
2.2 三组STA-PSV 水平比较 GDP 组、GTT 组孕妇的STA-PSV 水平均明显高于对照组,且GDP 组孕妇的STA-PSV 水平明显高于GTT 组,差异具有统计学意义(P<0.05)。见表2。
表2 三组STA-PSV 水平比较(,cm/s)
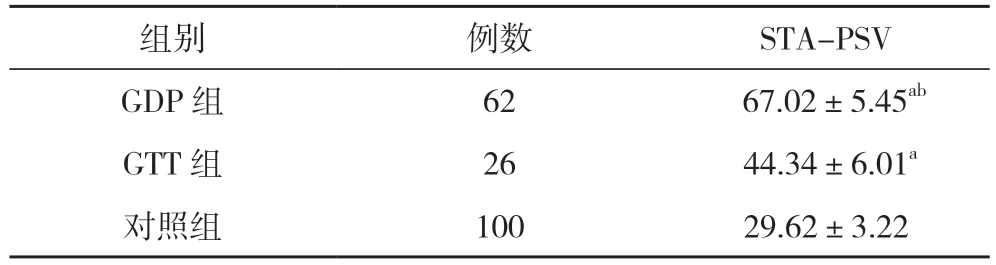
表2 三组STA-PSV 水平比较(,cm/s)
注:与对照组比较,aP<0.05;与GTT 组比较,bP<0.05
2.3 GDP 组和GTT 组不同STA-PSV 水平分布情况比较 以STA-PSV≥56 cm/s 为基准,GDP 组中STAPSV≥56 cm/s 孕妇52 例(83.9%),STA-PSV<56 cm/s 孕妇10 例(16.1%);GTT 组中STA-PSV≥56 cm/s 孕妇4 例(15.4%),STA-PSV<56 cm/s 孕妇22 例(84.6%);GDP 组STA-PSV ≥56 cm/s 孕妇占比高于GTT 组,差异具有统计学意义(P<0.05)。见表3。

表3 GDP 组和GTT 组不同STA-PSV 水平分布情况比较[n(%)]
3 讨论
女性在妊娠期处于特殊的生理状态,可能出现GTT,临床表现为焦虑不安、烦躁、静息状态下心率较高、体质量下降、肢体消瘦、妊娠剧吐等症状[6]。研究发现,妊娠合并甲状腺毒症发生率约为1.5%,多见于20~40 岁人群[7,8]。孕妇发生GDP 后,可导致子痫前期、产后出血、糖尿病等并发症风险增加,威胁孕妇及胎儿生命安全[9,10]。因此,早期诊断GDP 非常重要。
以往有研究显示,GDP 孕妇的甲状腺可见动脉杂音,而GTT 孕妇没有,因此可以判定GDP 孕妇的血流更加丰富[11]。从两者的发病机制看,GTT 主要是由于妊娠早期HCG 刺激甲状腺,导致甲状腺激素生理性增加,由于TSH 受抑制程度较轻,因此甲状腺激素升高幅度也更轻[12,13]。而GDP 在TRAb 兴奋作用下,甲状腺功能亢进,导致滤泡上皮增生,因此可见血流量显著增加[14]。此外,由于GDP 孕妇TSH 受抑制程度更严重,因此甲状腺激素水平升高幅度更大[15]。在本次研究中,GDP 组和GTT 组孕妇的FT4、FT3水平均高于对照组,TSH 水平低于对照组,差异具有统计学意义(P<0.05);GDP 组孕妇的FT4、FT3水平均高于GTT 组,TSH 水平低于GTT 组,差异具有统计学意义(P<0.05)。GDP 组、GTT 组孕妇的STA-PSV 分别为(67.02±5.45)、(44.34±6.01)cm/s,均明显高于对照组的(29.62±3.22)cm/s,且GDP 组孕妇的STA-PSV 水平明显高于GTT 组,差异具有统计学意义(P<0.05)。可见与健康孕妇相比,GTT、GDP 孕妇的甲状腺激素水平与STA-PSV 均有显著差异;且与GTT 相比,GDP 孕妇的异常改变幅度更大。同时,以STA-PSV≥56 cm/s 为基准,GDP 组中STA-PSV≥56 cm/s 孕妇52 例(83.9%),STA-PSV<56 cm/s 孕妇10 例(16.1%);GTT 组中STA-PSV≥56 cm/s孕妇4 例(15.4%),STA-PSV<56 cm/s 孕妇22 例(84.6%);GDP 组 STA-PSV ≥56 cm/s 孕妇占比高于GTT 组,差异具有统计学意义(P<0.05)。可见以STA-PSV 56 cm/s为切点值时,STA-PSV 诊断GTT、GDP 的敏感度较高。
综上所述,GTT 和GDP 孕妇的甲状腺激素、STAPSV 水平均有显著差异,可作为两者鉴别诊断的重要依据。
