2型糖尿病患者合并糖尿病性视网膜病变的危险因素meta分析
2023-03-08陈丽娟苏志强林泽雅蔡媛
陈丽娟 苏志强 林泽雅 蔡媛
1 漳州卫生职业学院眼视光教研室,漳州 363000;2 漳州市第二医院眼科,漳州 363000;3天津医科大学眼视光学院,天津 300070
糖尿病病因多样,近年来在全球范围内发病率剧增。据统计,2019年全世界患有糖尿病的成年人数量为4.63亿,是1980年的4.29倍,其中95% 为2 型糖尿病(type 2 diabetes mellitus,T2DM)[1]。随着国民生活水平的不断提高,我国糖尿病患者的发病率日益增高,其并发症糖尿病性视网膜病变(diabetic retinopathy,DR)的患病率也呈现出逐年上升趋势。DR 是糖尿病最严重的并发症之一,常造成患者视力下降甚至不可逆性失明。目前对DR 尚缺乏有效的治疗手段。因此对T2DM 患者发生轻度DR 的危险因素进行早期识别,寻找对DR有预测和诊断价值的指标具有重要的临床意义。近年来,国内外研究学者总结了T2DM 并发DR 的多种危险因素,但因危险因素不全和样本量较少等影响,也未见相关的系统性评价,故本研究通过Stata/SE 16.0软件,对T2DM 合并DR 发生的危险因素进行meta 分析,以期为临床开展T2DM患者发生DR的预防、管理提供依据。
资料与方法
1.meta分析文献检索策略
检索数据库包括中国知网及万方数据库。本研究采用主题词和自由词结合检索。中文检索词包括“2 型糖尿病”“糖尿病性视网膜病变”“糖尿病视网膜病变”“危险因素”“影响因素”。英文检索词包括“type 2 diabetic patients”“diabetic retinopathy”“risk factor”。筛选T2DM并发DR患者危险因素的病例对照、队列研究,并使用Stata/SE 16.0 软件进行meta 分析。检索时限为数据库建库至2022 年5月1日。
2.文献纳入与排除标准
2.1.纳入标准(1)本研究检索时限内国内外公开发表的关于T2DM 并发DR 危险因素的队列或病例对照研究;(2)研究对象为2型糖尿病患者(年龄≥18岁);(3)队列或病例对照研究的病例组和对照组群体均为同一医疗机构同期确诊的T2DM 患者;(4)文献数据完整,原始数据可提供或可转化为WMD/SMD值及95%CI;(5)可以获取中、英文全文的文献。
2.2.排除标准(1)非中、英文文献;(2)重复报道的研究;(3)无法提取有效数据、存在数据不全、未对影响因素统计学分析的研究;(4)纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)评分<6 分可靠性低的文献;(5)会议报道、科技成果、综述类、系统评价文献。
3.文献筛选和资料提取
由2 名研究者独立完成文献检索、筛选和信息提取,首先通过阅读题目和摘要排除与主题不相关文献,再详读全文确定最终纳入的文献。若文献与主题相关,但数据不全,则应与作者联系。若无法提供相应数据,则该文献舍去。2 名研究者出现疑问或意见分歧,由第3 名研究者协商解决。资料提取内容包括第一作者、年份、研究地点、研究类型、研究例数、相关危险因素等数据。
4.文献质量评价
2 名研究者采用NOS 独立对纳入研究的文献进行质量评价。NOS 总分9分,包括4 个研究对象选择条目(各1 分),1 个组间可比性条目(2 分)和3 个结果测量条目(各1 分)。文献质量评价总分≥6分,说明为高质量研究。2 名研究者意见有分歧时,则与第3名研究者协商解决。
5.统计学分析
采用Stata/SE 16.0 软件进行meta 分析,以连续性变量均数差(WMD/SMD)、95%CI为效应指标,检验水准α=0.05。当异质性检验I2<50%,P≥0.1,提示研究同质性较高,采用固定效应模型。反之,选择随机效应模型。通过敏感性分析检验结果的稳定性,采用Egger’s检验文献发病偏倚情况。
结果
1.文献检索及质量评价结果
共检索文献3 793篇,经过仔细逐层筛选,最终纳入59 个病例对照研究。文献筛选流程见图1。文献发表时间为2004 年至2022年,选取NOS 评分≥6分,共59 篇文献,样本量共计27 926例,其中病例组共10 257例,对照组共17 669例。纳入文献基本特征见表1。

图1 文献筛选流程图
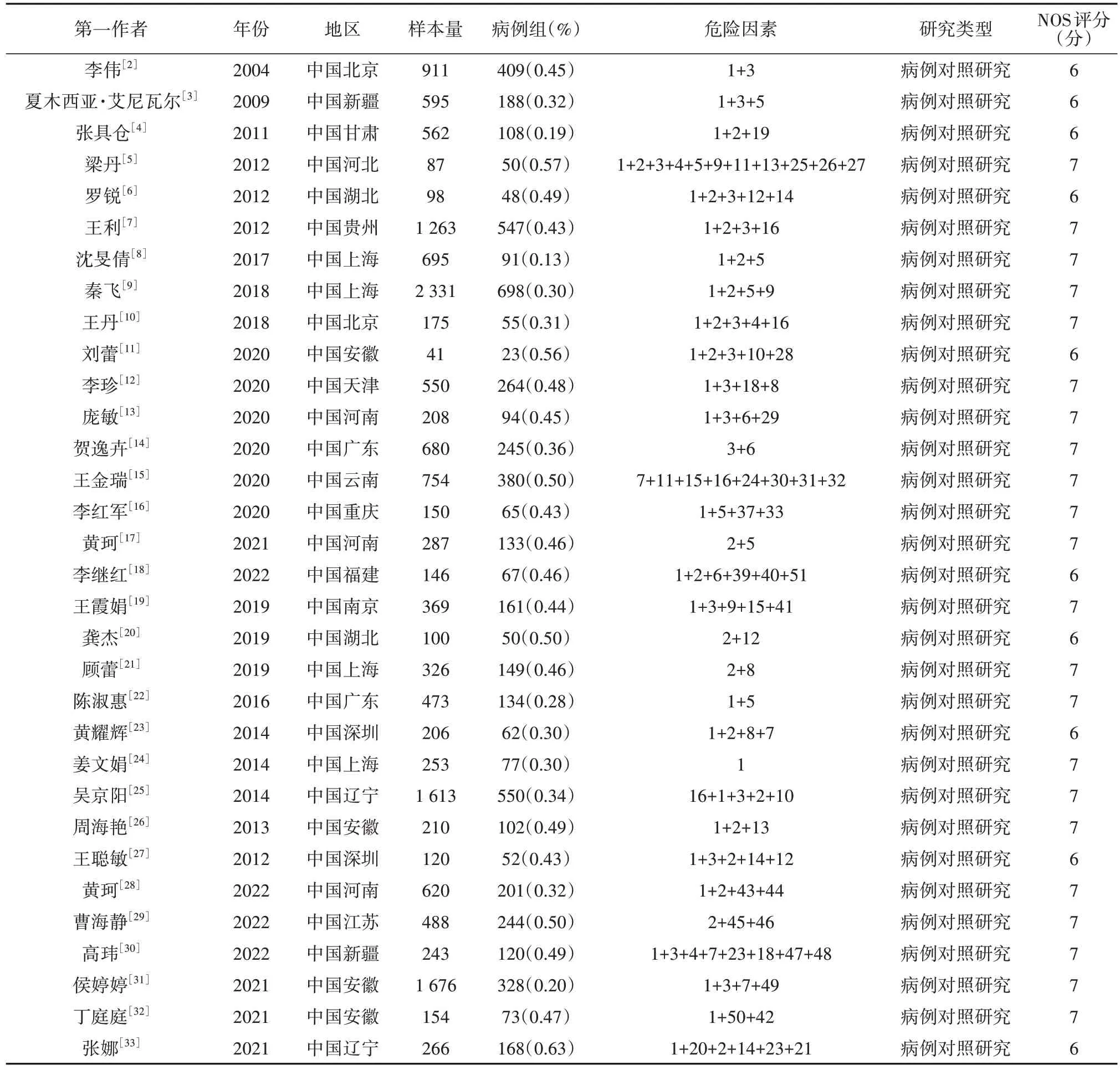
表1 纳入59篇文献的基本特征
2.meta分析结果
异质性检查结果显示,舒张压(DBP)、低密度脂蛋白胆固醇(LDL-C)的相关文献间不存在显著异质性(均P≥0.1),故采用固定效应模型;糖尿病病程、糖化血红蛋白(HbA1c)、收缩压(SBP)、三酰甘油(TG)、同型半胱氨酸(Hcy)、视黄醇结合蛋白4(RBP4)、空腹血糖(FPG)、尿素氮(BUN)、血尿酸(SUA)、C 反应蛋白(CRP)纳入的各因素相关文献间存在显著性异质性(均P<0.10),故采用随机效应模型。meta分析结果显示,糖尿病、高血压、高血脂症、高尿酸、高BUN、高CRP、高RBP4 是T2DM 患者合并DR 的危险因素。见表2。

表2 T2DM患者合并DR的危险因素meta分析结果
3.敏感性分析
通过剔除单个研究方法进行敏感性分析,结果显示CRP 异质性强。重复阅读文献对比后,发现刘宁的CRP 测定方法与其他3 个文献不同,将其剔除后,剩余3 个文献结果(WMD=1.52,95%CI0.46~2.58),95%CI包括1.34,与原合并结果一致,说明结果稳定。通过剔除单个研究方法进行敏感性分析,其余各危险因素合并结果变化均不显著,说明meta分析结果具有稳健性且可信度高。
4.发表偏倚
本研究采用Egger’s检验及漏斗图分析发表偏倚,结果显示糖尿病病程、HbA1c、SBP可能存在发表偏倚,而其他因素无明显发表偏倚。结果见表3。
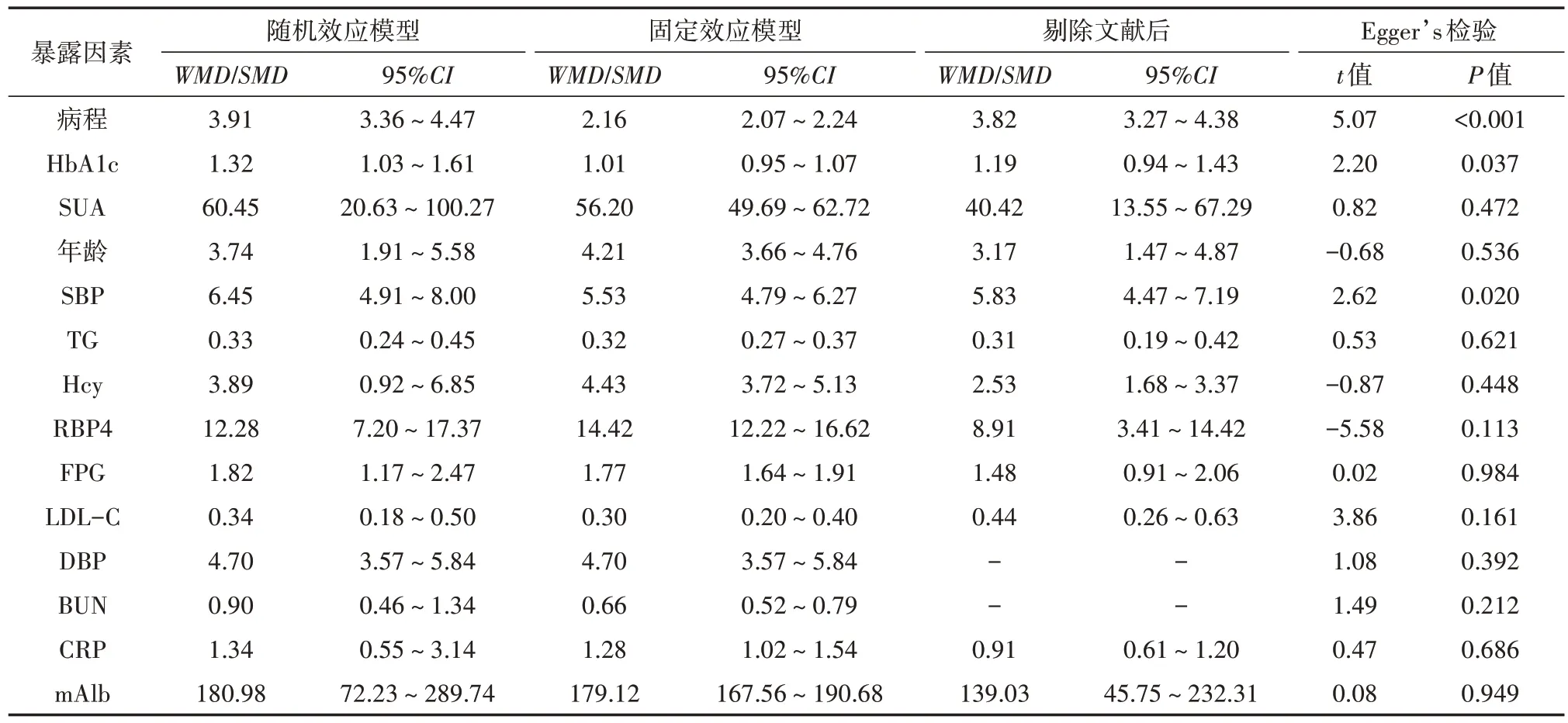
表3 纳入59篇文献的敏感性分析及偏倚检验结果
讨论
糖尿病可引起眼底视网膜微循环异常,视网膜缺血缺氧和新生血管形成,后期可导致增殖性血管病变,出现玻璃体积血、黄斑水肿和牵拉性视网膜脱离等。DR 因高致盲率已成为当今社会的最突出公共卫生威胁之一。Yau等[61]研究显示超过33%的糖尿病患者有并发DR 的迹象。在全世界有近2.85亿的糖尿病患者,而我国有9 240万成人糖尿病患者,其中43%已并发DR,严重降低患者生存质量。本研究共纳入14 个危险因素,通过深入探究各个危险因素与DR 的相关性,进一步分析发病机制,对可防可控的因素,如HbA1c、FPG、TG 等加以预防和控制,有助于改善DR 的预后。
1.糖代谢与T2DM合并DR的关系
高血糖是T2DM 的主要特征,目前认为高血糖产生的葡萄糖毒性产物(例如不成对电子的自由基)以及其对细胞信号通路的影响,机体氧化反应水平增加,血管内皮受损,血-视网膜屏障破坏,进一步引起毛细血管管腔狭窄和血流改变,是其导致DR 的主要发病机制[62]。DR 发生的根本原因是糖尿病患者的糖代谢发生紊乱,在高糖的体液环境下,患者的视网膜毛细血管堵塞,基底膜增厚,从而出现微血管损伤表现。HbA1c 反映的是患者测定前2~3 个月平均血糖水平,体现糖尿病患者既往血糖控制水平。秦飞[9]研究显示HbA1c 是唯一能同时独立影响T2DM 合并DR 患者不同病情变化结局的危险因素。Wang等[63]研究表明HbA1c每上升1%,T1DM 和T2DM 患者并发DR 的风险分别增加20%、30%,这说明高HbA1c 是DR 发生的危险因素。沈旻倩等[8]研究证实高FPG、高HbA1c 是DR 发生发展的独立危险因素。本研究显示FPG(WMD=1.82,95%CI1.17~2.47)、HbA1c(WMD=1.32,95%CI1.03~1.61)是T2DM 合并DR 的危险因素,与之一致。
2.脂代谢与T2DM合并DR的关系
由于血脂与血糖水平密切相关,血脂水平高,其血糖水平也较高,发生糖尿病的风险增加。高血脂症会引起体内过多的脂质氧化物产生,血液黏稠度增加,糖尿病患者微血管病变进一步加重。本研究显示TG、LDL-C、Hcy 均为T2DM 合并DR 的危险因素。王霞娟等[19]研究发现T2DM 合并TG 升高的患者其DR 发病率是TG 水平正常T2DM 患者的1.37 倍。王智勇等[64]研究发现,TG 和LDL-C 水平与DR呈正相关,而且TG/LDL-C 值是DR 发生黄斑水肿的危险因素。
Hcy 可增强机体的氧化应激水平,引起血管反应性损伤,是心血管疾病、外周血管疾病的危险因素。Gupta等[65]在建立的高Hcy 血症动物模型中观察到眼部血流动力学改变,发现脉络膜细胞增殖和脉络膜新生血管形成。Srivastav等[66]观察到高Hcy血症的DR 患者视网膜神经纤维层变薄。可见,血脂水平会影响患者的血糖情况,在DR 的防治过程中,不仅要控制血糖还同时要监测血脂指标,使其维持在正常范围。
3.高血压与T2DM合并DR的关系
高血压环境下,视网膜长期处于高灌注状态,网膜血管对血压变化的敏感度增加,血压升高或波动会引起视网膜毛细血管内皮损伤[67]。Ahmed等[68]研究认为高血压是DR发生的独立危险因素之一。高玮等[30]研究显示SBP 每增加1 个单位,T2DM 患者发生DR 的风险增加1.191倍,DBP 每增加1 个单位,则增加1.124 倍。Leske等[69]一项关于高血压、高血糖、DR 的9 年发病率研究,糖尿病并发高血压患者经过控制血压,DR 发生相对风险下降50%,而SBP 每增加10 mmHg(1 mmHg=0.133 kPa),DR 相对风险上升30%。本研究显示,SBP(WMD=6.45,95%CI4.91~8.00)、DBP(WMD=4.70,95%CI3.57~5.84)是T2DM 合并DR 的危险因素,与之一致。
4.肾功能与T2DM合并DR的关系
本研究显示BUN、尿微量白蛋白(mAlb)和SUA 是T2DM 合并DR 的危险因素。DR 与糖尿病性肾病是糖尿病在不同器官微血管性病变的表现,具有相似的病理基础。BUN 和mAlb 是2 种重要的肾功能指标,临床研究表明BUN和mAlb 是大血管疾病的重要预测指标值,其水平升高可能对糖尿病血管并发症的发生发展有促进作用,这说明肾功能与糖尿病并发症具有相关性。李翠萍和陈松[70]研究发现,高血清BUN 水平的T2DM 合并DR 患者的视网膜纤维层厚度变薄。高玮等[30]研究发现,BUN 每增加1 个单位可使T2DM 合并DR 的发生风险增加1.391 倍。多项临床研究也发现BUN 与DR 有关[71],这与本研究结果一致。糖尿病患者尿蛋白阳性提示微血管内皮细胞功能异常,有广泛的微血管性病变发生。邓启凤等[38]发现T2DM 合并高mAlb 患者DR 的发病率是正常肾功能T2DM 患者的2.01 倍。Hammes等[72]研究发现,mAlb是DR的强风险预测因子。
随着人们生活方式、饮食结构的改变,高尿酸血症患病率越来越高。既往研究发现高尿酸血症与T2DM、高血压、心血管疾病等疾病密切相关[73]。近年来,越来越多的研究发现SUA 是DR 发生的独立危险因素[74]。本研究发现SUA(WMD=60.45,95%CI20.63~100.27)是T2DM 并发DR 的危险因素,与之一致。SUA 可能通过增加机体的氧化应激反应、抑制色素上皮衍生因子保护视网膜血管的作用、促进视网膜新生血管产生、加重胰岛素抵抗等促进DR的发生以及病情发展[71]。因此,T2DM 合并DR 患者一旦发现mAlb,应密切关注DR病情,防止其进一步进展加重。
5.其他危险因素与T2DM合并DR的关系
糖尿病是一种低度慢性的炎症性疾病,CRP 主要由白细胞介素-6(IL-6)介导产生的,而IL-6 已被证实属于T2DM 的独立危险因素。进来研究发现,CRP与糖尿病微血管病变、DR 的发生发展密切相关[75]。CRP 可引起T2DM 患者胰岛素抵抗症状加重,使得炎性细胞表达水平增高;同时,T2DM 患者脂代谢异常引起CRP 释放增加,患者血清CRP进一步增高,从而促进DR发生和发展的恶性循环。李丹玲[76]研究显示T2DM 患者血清CRP 升高患DR 的风险是无CRP 升高患者的8.5 倍。本研究显示CRP(WMD=1.34,95%CI0.55~3.14)是T2DM 并发DR 的危险因素,这与国内众多研究一致,提示DR与炎性反应相关。
RBP4属于分泌型视黄醇结合蛋白,是一种存在于血液中的脂肪细胞因子。一般由肝脏、脂肪组织分泌,与全反式维生素A(全反式视黄醇)结合,并将其从肝脏转运至靶细胞[77]。在视网膜上,RBP4与RBP4受体结合后,能够将视黄醇释放至视网膜上,对维生素A 发挥生理功能起到关键作用。DR 是由微小血管损伤导致糖尿病并发症,T2DM 患者体内氧化反应水平升高,损伤血管内皮,进而破坏血-视网膜屏障,继而引起血管血流改变和毛细血管官腔狭窄等促进DR 的发生发展[73]。Yang等[78]表明RBP4 与胰岛素抵抗发生关系密切。Takebayashi等[79]报道发现,RBP4经由胰岛素介导的途径导致血管舒张功能的一氧化氮(NO)生成减少,参与血管内皮细胞受损的机制。推断血清RBP4水平与DR的发生发展密切相关。李丹玲[76]发现高血清RBP4水平的T2DM 患者发生DR的风险是非升高患者的11倍,这说明在DR 的发生发展中RBP4 起到重要作用。本研究meta 分析 结果显示RBP4(WMD=12.28,95%CI7.20~17.37)是T2DM 合并DR 的危险因素,与之相符。高翔[80]研究表明,糖尿病病程每增加1年,约有7.8%的T2DM 患者发生DR,病程在10 年以上较病程在5 年以下者患DR 的危险性增加3.93 倍。本研究显示,糖尿病病程(WMD=3.91,95%CI3.36~4.47)是T2DM 合并DR 的危险因素,与Del Cañizo Gómez等[75]的研究相似。由此可见早期糖尿病筛查尤为重要。
研究调查3 867 例新诊断糖尿病患者,发现年龄增加5岁,DR 发生率增加22%[81]。李征[39]研究发现T2DM 的发病年龄与DR 存在明显相关,年轻发病的T2DM 并发DR 的风险显著高于年长发病患者,这与国内外众多研究结果一致[15]。而甘柳珠等[82]研究发现年龄与DR发生无明显关联。本研究年龄(WMD=3.74,95%CI1.91~5.58)是T2DM 并发DR 的危险因素。非糖尿病视网膜病变患者的平均年龄明显低于DR组患者。年长者可能全身血管硬化、变细改变较年轻者明显,血管脆性增大,发生微血管病变增加;还有T2DM 发病隐匿,年长者的潜在糖尿病病程可能较年轻者长。
综上所述,糖尿病、高血压、高血脂症、高尿酸、高BUN、高CRP、高RBP4 是中国人群糖尿病患者合并DR 的主要影响因素。在积极控制血糖、血脂水平的同时,应积极增加机体的胰岛素敏感性,严格控制血压,监测血RBP4水平,降低SUA、BUN、mAlb 水平,从而延缓DR 及其并发症的发生发展。
本研究分析的样本量大,涉及危险因素较全面,敏感性分析结果稳定,对指导临床DR诊疗的意义较大。本研究主要存在以下不足:(1)纳入的研究均为病例对照研究,因果关系论证强度相对较弱,容易收到混杂偏倚的影响。(2)本研究结果提示各研究因素之间的异质性较大,可能与纳入DR 患者为不同地区、不同等级的医疗机构医生主观性诊断差异有关;本研究纳入DR 患者多为医院患者,有的文献组间样本量差异较大,可能影响研究结果。(3)本研究仅分析了纳入文献≥3篇的影响因素,因此有多个影响因素未统计,可能对研究结果有一定影响。受纳入研究文献样本数量及质量的影响,今后还需更为全面、细致、更具针对性的研究来分析DR的影响因素。
作者贡献声明陈丽娟:采集数据,分析/解释数据,起草文章,获取研究经费;苏志强:分析/解释数据,统计分析;林泽雅:采集数据;蔡媛:采集数据
