基于CT三维重建的“基座”理论在股骨转子间骨折分型中的临床意义
2022-12-28王科学赖国维霍玉雄
王科学,秦 毅,赖国维,石 钊,聂 政,霍玉雄
(1.成都市新都区人民医院骨科,四川 成都 610500;2.成都医学院人体解剖学教研室,四川 成都 610500;3.邛崃市中医医院骨伤科,四川 邛崃 611500)
股骨转子间骨折是指股骨颈基底至小转子之间的骨折,多为骨质疏松性骨折,是临床常见病及多发病,宜尽早手术。准确的骨折分型对明确骨折程度、指导手术方式和内固定选择及预后评估等均有重要的参考价值。临床一般根据骨折线、骨折块的形态特点评估骨折稳定性,早期采用并沿用至今的是基于X射线的Evans分型[1]、AO/OTA-31分型[2]等。近年来,随着基于CT三维重建(CT three-dimensional reconstruction,3D-CT)的Shoda分型[3]、Kijima分型[4]、六部分分型[5]以及Cho等[6]针对骨折线走行规律提出的分型方式等的广泛应用,临床上逐渐开始重视股骨转子间骨折的立体形态,尤其是冠状位后部骨折形态和内、外侧壁的完整性[7-10]。目前国内外有关基于CT的股骨转子间骨折分型仍未达成共识,还需要临床进一步实践验证。
本研究回顾性分析股骨转子间骨折患者的临床资料,与上述分型逐一对比分析,提出基于3D-CT的股骨转子间骨折“基座”理论及“基座”稳定性评分和分度,以相对直观可行的评分方法对股骨转子间骨折进行临床实用分型,以期指导手术体位、内固定物、内固定方法的选择以及术后康复的管理,现报告如下。
1 资料与方法
1.1 临床资料
本研究共纳入成都市新都区人民医院2016年1月至2020年9月收治的股骨转子间骨折患者211例:男99例,女112例;左侧92例,右侧119例;年龄22~103岁,平均72.3岁。其中手术患者151例:男70例,女81例;左侧67例,右侧84例;年龄22~103岁,平均69.3岁。
纳入标准:①确诊为股骨转子间骨折;②X射线片及3D-CT影像资料齐全;③行相关内固定手术或保守治疗。排除标准:因各种原因未能进行相关诊断及治疗的股骨转子间骨折病例。本研究经成都市新都区人民医院医学伦理委员会批准(20200819),患者均签署手术知情同意书。
1.2 基于3D-CT的“基座”理论
股骨颈基底部对应股骨转子部的区域为“基座”,由上下部、前后壁及底部(外侧壁)构成,是股骨颈与股骨干力学传导的核心区域。髋部在站立位时,股骨转子部承受重力及剪切力,与股骨头-颈上部(张力臂)及股骨头-颈下部(支撑臂)形成稳定的三角关系。重力通过张力臂、支撑臂经股骨转子部“基座”传送到股骨近端;同时,由于股骨颈及髋臼的前倾,导致股骨转子部“基座”内后部(后壁及股骨距处)在重力传递中成为重要的力矩部位。“基座”的骨质质量与“基座”的结构共同决定了股骨转子处的稳定性(图1)。
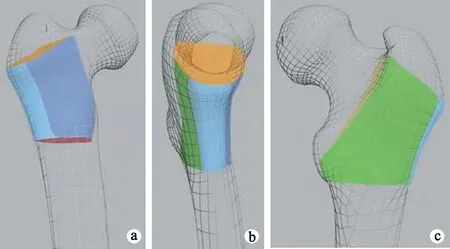
a~c:“基座”的正位、侧位、后位图 黄色:上部;红色:下部;蓝色:前壁;绿色:后壁;天蓝色:底部
1.3 基于3D-CT的“基座”各部位描述及“基座”稳定性评分和分度界定
冠状位(侧面观):“基座”的底部即外侧壁,其上为平股骨颈上缘的切线与股骨大转子外侧壁相交处,位于大转子最外侧粗隆区,其下为平小转子下缘水平区域,该部位骨折分为完整、部分骨折、完全骨折。“基座”的前后壁是指与股骨转子外侧壁相连的前后部位,其骨折分为完整、不完整。“基座”的上部指平大转子最外侧粗隆处前、外、后侧区域。“基座”的下部指平小转子下缘水平前、外、后侧区域。“基座”前后壁的完整性限制股骨头颈的前后摆动,“基座”底部的完整性决定骨折的稳定性、内固定物和固定方式的选择,是3D-CT中的重要参考指标。矢状位:前面看前壁,后面看后壁(尤其看是否涉及外侧壁的股骨距形态)。骨折越靠近“基座”下后侧(如波及股骨距),则稳定性越差,是构成不稳定骨折的重要因素。根据“基座”力学结构特点及骨折损害程度提出的“基座”稳定性评分和分度见表1。其中0~2分为轻度,3~4分为中度,5分及以上为重度,分值越高,稳定性越差。

表1 股骨转子间“基座”稳定性评分和分度
2 结果
2.1 “基座”稳定性评分与既往分型的比较
使用“基座”理论对211例患者进行稳定性评分,并与目前常用的基于3D-CT数据的Shoda分型、六部分分型进行比较,可见“基座”稳定性评分中定位及评分易于掌握,便于临床应用(表2)。
表2 3D-CT各种分型的病例数与“基座”稳定性评分比较
2.2 “基座”稳定性评分及分度对股骨转子间骨折手术的临床指导
分析151例患者手术前后3D-CT影像中股骨转子间“基座”受损与修复情况,结果显示,“基座”理论及“基座”稳定性评分和分度对手术效果具有较好的临床指导意义(表3、4),其中手术成功145例,手术失败6例。

表3 6例手术失败患者资料

表4 “基座”理论指导完成手术病例
2.3 典型病例
典型病例1:男,79岁,右髋部摔伤1 d入院,“基座”稳定性评分为8分(上下部受损3分、前后壁受损3分、重度骨质疏松2分)。术中取仰卧位,行闭合复位及股骨近端防旋髓内钉内固定,术后5个月髋内翻,锁钉退出,手术失败,见图2。
a:术后正位,基座前壁下部未修复;b:术后侧位,基座上下部及前后壁均未修复;c:术后后位,基座上下部及后壁(股骨距)均未有效修复
典型病例2:男,62岁,左髋部摔伤1 d入院,“基座”稳定性评分为8分(上下部受损3分、前后壁受损3分、重度骨质疏松2分)。术中取侧卧位,有限切开,采用钢丝固定前后壁及上下部骨折块,并行股骨近端防旋髓内钉内固定,术后3个月完全负重行走,见图3。
a:上下部、前壁及股骨距修复;b:上下部及前后壁修复;c:后壁及上下部修复
典型病例3:女,76岁,左髋部摔伤3 d入院,“基座”稳定性评分为5分。术中取侧卧位,有限切开,采用钢丝固定后壁及上下部骨折块后顺利打入导针,复位良好。术后1个月可负重行走,见图4。
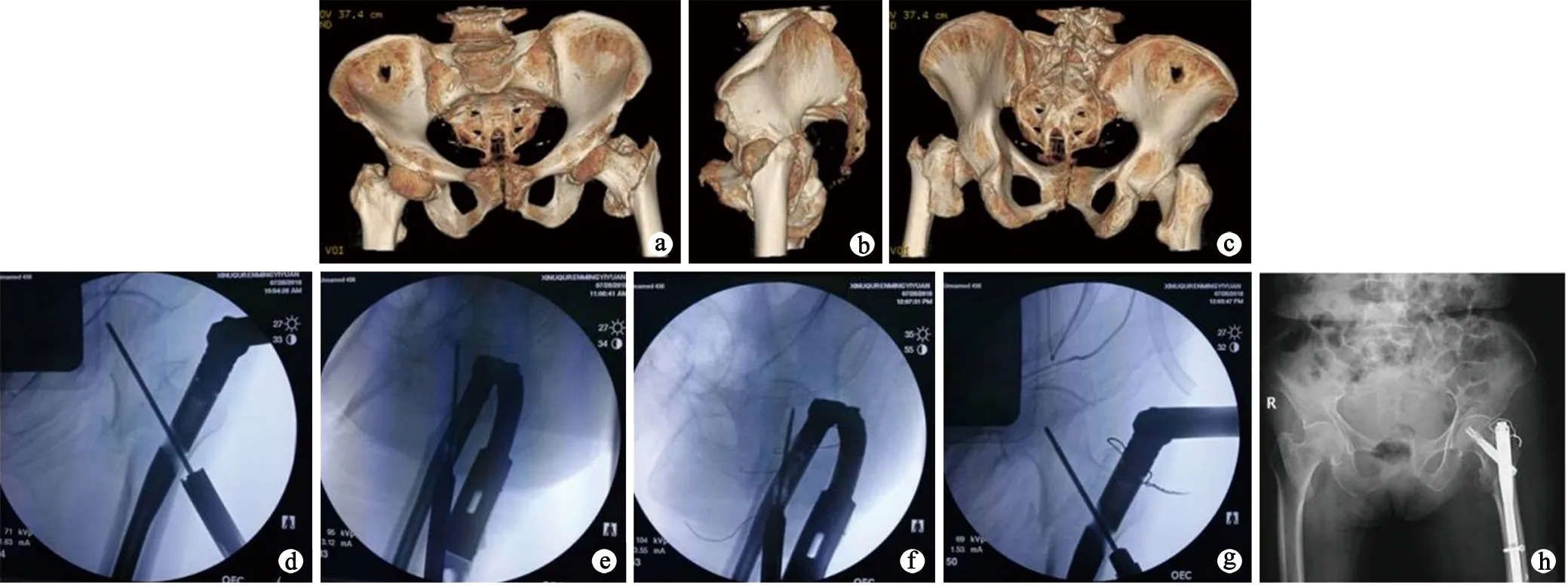
a:正位,“基座”前壁上部完整;b:侧位,“基座”外旋上移,后壁及上下部骨折块后移;c:后位,“基座”后壁及上下部骨折块后移;d:术中未复位后壁大骨片,股骨距处对位不良;e:未复位后壁大骨片,侧位显示导针进入股骨头颈前方;f:复位固定后壁大骨片,侧位导针进入股骨头颈中央;g:复位固定后壁,正位显示导针进入股骨头颈中央;h:术后骨盆正位片,基座上下部前后壁复位好,内固定好
3 讨论
3.1 “基座”理论评分与股骨转子间骨折既往分型对比的意义
股骨转子间骨折为身体特殊力学部位骨折,准确的骨折分型对鉴别骨折的稳定性、评估解剖复位的可能性和预测术后继发骨折脱位的风险等具有重要的指导作用。早期基于X射线片的Evans分型、AO/OTA-31分型等,强调的是二维平面上内侧壁和股骨距的完整性。随后外侧壁的完整性越发受到重视。Haq等[11]指出,外侧壁的完整性决定髓内外固定方式,同时,外侧壁的完整性也是髓内固定中三点结构的重要监测指标。但已有的这些分型均不能准确描述股骨转子间骨折内外侧壁、股骨距的立体形态。
近年来,基于3D-CT的分型研究更多强调骨折的立体形态。2017年Shoda等[3]根据股骨转子头部(H)、大转子(G)、小转子(L)和轴(S)进行组合将股骨转子间骨折分为2部分骨折、3部分骨折、4部分骨折,3部分骨折根据大小转子骨折又分为5个亚型。同年,Cho等[6]首次利用3D-CT来评估AO/OTA-31分型中冠状位上骨碎片的发生率及特点,指出冠状骨折线走行规律为:A1型平片上外侧壁完整,但在3D-CT冠状位上存在大转子骨折块和小转子骨折块;A2型平片涉及小转子的碎片,实际上是冠状位上后内侧大碎片;A3型在3D-CT中外侧壁有横向或斜向断裂的固定特征。Ma等[12]在Cho等[6]的观点基础上进一步强调外侧壁的完整性,将其分为完整的股骨外侧壁、部分股骨外侧壁骨折、完全股骨外侧壁骨折。2018年国际内固定研究学会组织纳入上述观点后重新修订AO/OTA-31分型,将其分为简单的顺转子间骨折(31A1型)、外侧壁不完整的粉碎顺转子间骨折(31A2型)、逆转子间骨折(31A3型)[13]。陈振沅等[5]基于解剖学近端、远端、大小转子及内外侧壁骨折情况与预后提出基于CT三维重建的六部分分型。
因此,基于X射线片的Evans分型、早期AO/OTA-31分型不能直观描述股骨转子间骨折的真实情况,而基于3D-CT的分型又过于繁复,在临床分型及手术时不易区分。如股骨转子后内侧壁涉及股骨距及小转子骨折,对骨折稳定性有多大影响?是否需要复位固定?Shoda分型中的大转子(G)包括解剖上的大转子和股骨转子上端部分外侧壁,各自是否均重要?Shoda分型中的G-L(大小转子)亚型,在六部分骨折分型中是属于3部分骨折还是4部分骨折?部分病例若正位显示转子间、转子下骨折,后位仅见转子下骨折,按哪种分型更为合适?
“基座”理论及稳定性评分和分度是从正位、后位、侧位对“基座”底部(外侧壁)、上下部及前后壁在骨折中是否受损进行评分。股骨的“基座”是股骨颈与股骨干承受重力及剪切力的核心区域,股骨颈及髋臼的前倾导致股骨转子部“基座”内后部成为重要的力矩结构。因此,与上部损伤和前壁损伤相比,下部损伤和后壁损伤导致的骨折程度更严重。稳定性评分分值越高,稳定性越差。“基座”的稳定性是由股骨颈基底部与相应的股骨转子近端的有效接触面决定的。如单纯的2部分骨折,只要掌握好股骨颈干角及前倾角的良好对位,有效接触面可达100%。而骨折块越多,移位越大,则有效接触面越少,即使复位固定后也易导致稳定性丢失。同时,应考虑骨质质量,即使骨折评分为3分,如合并重度骨质疏松,评分则应调整至5分,应高度重视骨折术后的稳定性。
“基座”理论及其稳定性评分和分度遵循股骨转子特殊生物力学结构及其骨折形态规律,将各类不同特点的分类方法集中统一,可将以往不易归类的骨折形态进行归类,并根据评分结果评估稳定性丧失的程度,从而指导临床诊治。
3.2 “基座”稳定性评分在临床中的指导意义
3.2.1 指导手术体位及切口选择 “基座”稳定性评分为4分及以下建议采用仰卧位,行闭合复位固定;5分及以上则建议采用健侧在下侧卧位,行髋部外侧有限切开,以便暴露重要骨折块及有效固定,并有利于术中透视评估骨折复位及固定情况。
3.2.2 指导手术内固定选择及骨折稳定性的修复 根据《老年股骨转子间骨折诊疗指南》[14],针对稳定型骨折,建议选择动力髋螺钉或髓内钉固定;针对不稳定型骨折、逆转子间骨折或转子下骨折,则建议优先选择髓内钉固定。在“基座”稳定性评分中,5分及以上如涉及后壁及下部大块移位的股骨距折块、底部纵裂骨折、合并波及前后壁的逆转子间骨折,均应考虑髓内钉固定,并在髓内钉插入前复位固定各骨折块,以重建“基座”重要部位的稳定性。而针对单纯大小转子骨折,因不涉及“基座”完整性损伤,不进行复位和固定,只需重建转子间骨折,大小转子不做处理,后期均预后良好,符合Sharma等[15]提出的大小转子骨折块与内固定失败无关的观点。应用“基座”稳定性评分系统及对应的手术方法,可指导术中内固定及骨折片的修复,避免手术失败。国内关于内固定失效的相关研究认为:高龄、重度骨质疏松、内侧壁失去支撑、外侧壁骨折、逆转子间骨折、固定方式选择不当等均是内固定失效的相关因素[16-17]。张伟等[18]认为重建股骨近端三边力学结构可提高骨折断端的整体稳定性。本研究根据“基座”底部与其前后壁、上下部骨折情况评估骨折的稳定性,评估“基座”骨质疏松的严重程度,选择适宜的内固定方式,并复位固定影响“基座”稳定性的骨折块,可有效避免股骨转子间骨折的内固定失败。
3.2.3 指导术后康复 如果涉及“基座”稳定性评分5分及以上、高龄、骨质疏松的患者,结合术中重要骨折片的修复及固定情况,建议术后穿防旋鞋、推迟下床及负重时间、使用抗骨质疏松药物治疗等方式直至骨折愈合。
综上所述,股骨转子间“基座”理论及稳定性评分和分度是以3D-CT为基础,综合Shoda分型、六部分分型以及Cho等[6]针对股骨转子间冠状位上骨折特点及骨折线走行规律提出的分型方式和Ma等[12]基于股骨外侧壁完整性的分类建议等理论提出的新的分类评分方法,能涵盖更多的骨折类型及严重程度,对于指导临床术前评估、术中体位及固定方式选择、术后康复等能起到较为客观和准确的效果。但“基座”理论仅为股骨转子间骨折分型及稳定性评估的初步尝试,由于条件限制,尚无相关生物力学测定等进一步验证;同时,该方式需要3D-CT检查,会增加患者经济负担,临床应用会受到一定限制。
