乳腺断层摄影和超声对不同病理级别非钙化型导管原位癌的诊断效能
2022-12-12苏晓慧李超林青崔春晓边甜甜李丽丽
苏晓慧,李超,林青*,崔春晓,边甜甜,李丽丽
1.青岛大学附属医院乳腺影像科,山东 青岛 266000;2.青岛市中心医院结直肠肛门外科,山东 青岛 266000
乳腺导管原位癌(ductal carcinomain situ,DCIS)指恶性肿瘤细胞存在于乳腺导管内,未突破基底膜,未侵及间质[1]。乳腺DCIS较浸润性癌预后良好[2],但如果不及时发现,约30%~50%的DCIS会进展为浸润性癌。乳腺DCIS包括钙化型及非钙化型病变,钙化型病变占绝大多数,多表现为节段性分布的细小多形性或细小分枝状钙化,但约23%~44%的DCIS患者X线表现为非钙化[3]。
数字乳腺X线摄影(digital mammography,DM)对非钙化型导管原位癌(non-calcified ductal carcinomain situ,NCDCIS)的检出敏感度低。数字乳腺断层摄影(digital breast tomosynthesis,DBT)能将一系列二维图像重组成三维断层图像,提高了致密型乳腺病变的检出率[4]。超声(ultrasonography,US)检查不受致密腺体的影响,但对乳腺DCIS易漏诊。乳腺MRI对DCIS的检出具有很高的敏感度,能检出非钙化病变,其准确度随病变核级别增加而提高[5]。由于多数患者未进行MRI检查,故未纳入MRI进行研究。本课题组前期探讨了DBT、DM及US中哪种检查方法检出及诊断NCDCIS更有优势[6]。但3种方法对不同病理级别NCDCIS的诊断价值鲜有报道。有研究报道高级别DCIS较低中级别DCIS进展为侵袭性疾病和局部复发的风险更大[7]。因此,研究不同病理级别NCDCIS选用哪种检查方法更有优势尤为重要。
1 资料与方法
1.1 研究对象 回顾性分析青岛大学附属医院2017年3月—2020年12月经手术病理证实的乳腺原位癌,纳入标准:①已接受乳腺DBT、DM和US检查;②DM表现为非钙化病变。排除标准:①影像资料不全;②图像不清晰;③小叶原位癌、导管内乳头状瘤伴原位癌及钙化型DCIS。最终纳入137例NCDCIS,其中低中级别90例,高级别47例。117例有明显临床症状,包括可触及肿块104例,乳头溢液19例(13例血性溢液、3例淡黄色溢液、3例乳白色溢液),局部疼痛3例。所有患者均为女性,年龄27~72岁,平均(51.2±5.5)岁。病变最大径范围约0.8~5.9 cm,平均(2.7±1.5)cm。本研究通过青岛大学附属医院伦理委员会批准(QYFY WZLL 26749)。患者检查前均签署知情同意书。
1.2 DBT、DM及US检查 术前采用数字乳腺X线摄影(Selenia Dimensions System,Hologic,Bedford)进行DBT及DM检查。采用Siemens ACUSON-S2000或Hitachi EBU-7500彩色多普勒超声诊断仪进行超声检查。通过乳腺影像报告和数据系统(breast imaging reporting and data system,BI-RADS)(2013,第5版)对病变类型进行评估并做出BI-RADS分类诊断。DBT及DM:由2名具有5~20年工作经验的放射学专家在不知最终病理结果及病变部位的情况下,对病变的影像学表现进行分析,并做出BI-RADS分类诊断;US检查:由2名具有5~15年工作经验的超声专家对超声图像进行分析,并做出BI-RADS分类诊断;4名专家均未参与病例收集过程,意见不一致时讨论达成一致意见;由高年资病理科医师进行手术病理诊断。将BI-RADS 4B、4C、5归为诊断准确,BI-RADS 1、2、3、4A归为误诊。参照BI-RADS,BI-RADS 4A考虑良性病变可能性大,恶性可能性为2%~10%,因此本研究将BIRADS 4A归为误诊。
1.3 病理分级 采用Van Nuys分类法,根据核级和是否伴有坏死将DCIS分为高、中、低级别[8]。高级别(低分化)指有3级核,无论是否有粉刺样坏死。中级别(中分化)指有1~2级核且有粉刺样坏死。低级别(高分化)指有1~2级核且无粉刺样坏死。本研究将所有病例分为低中级别组及高级别组进行分析。
1.4 统计学方法 采用SPSS 24.0软件,计数资料以例数或百分比表示;以病理结果为“金标准”,采用χ2检验、校正χ2检验及Fisher检验比较DBT、DM及US对不同病理级别NCDCIS的诊断价值及同一种检查方法对不同病理级别NCDCIS的诊断价值。P<0.05为差异有统计学意义,组间两两比较以P<0.017为差异有统计学意义。
2 结果
2.1 DBT、DM及US对不同病理级别NCDCIS检出率及诊断准确率比较 DBT、DM及US对不同级别NCDCIS检出率比较,差异均有统计学意义(P均<0.05,表1)。US对低中级别NCDCIS的检出率均高于DBT(χ2=15.802,P<0.01)及DM(χ2=27.233,P<0.001)(图1),US及DBT对高级别NCDCIS的检出率均高于DM(χ2=19.064,P<0.001;χ2=6.594,P=0.010)(图2),US及DBT对低中级别NCDCIS的诊断准确率均高于DM(χ2=8.103,P<0.01;χ2=6.461,P=0.011),US及DBT 对高级别NCDCIS 的诊断准确率均高于DM(χ2=17.029,P<0.001;χ2=13.844,P<0.001)。DBT、DM及US对不同病理级别NCDCIS的BI-RADS分类诊断结果见表2。

图2 女,40岁,左侧乳腺高级别NCDCIS。DM(A)未检出病变,DBT示条片状致密影,病变沿导管方向走行(B),诊断为BI-RADS 4B。US示杂乱腺体区(箭,C),US多普勒血流显像示内部丰富的血流信号(箭,D),诊断为BI-RADS 4B
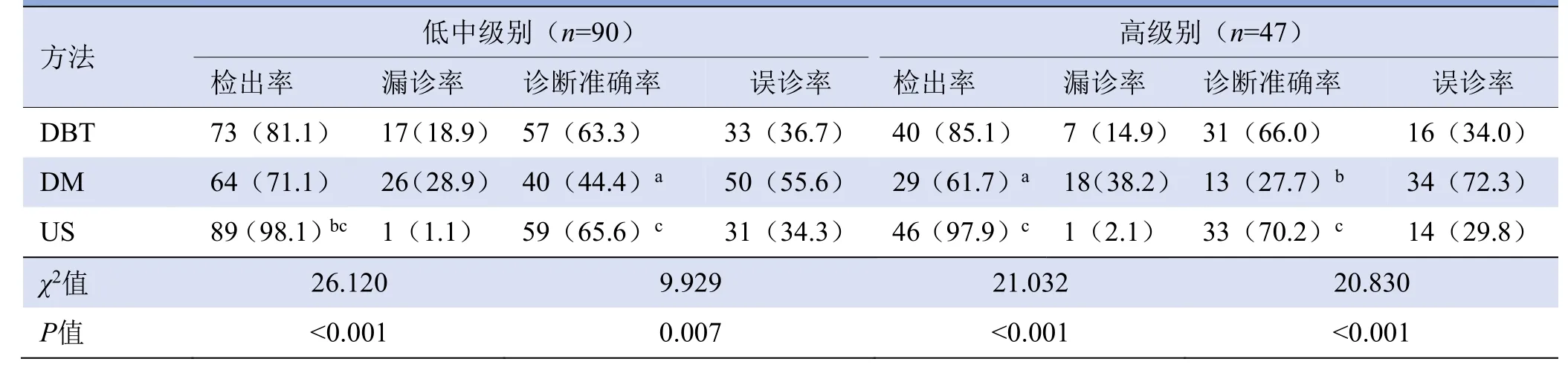
表1 DBT、DM及US对不同病理级别NCDCIS检出率及诊断准确率比较[例(%)]
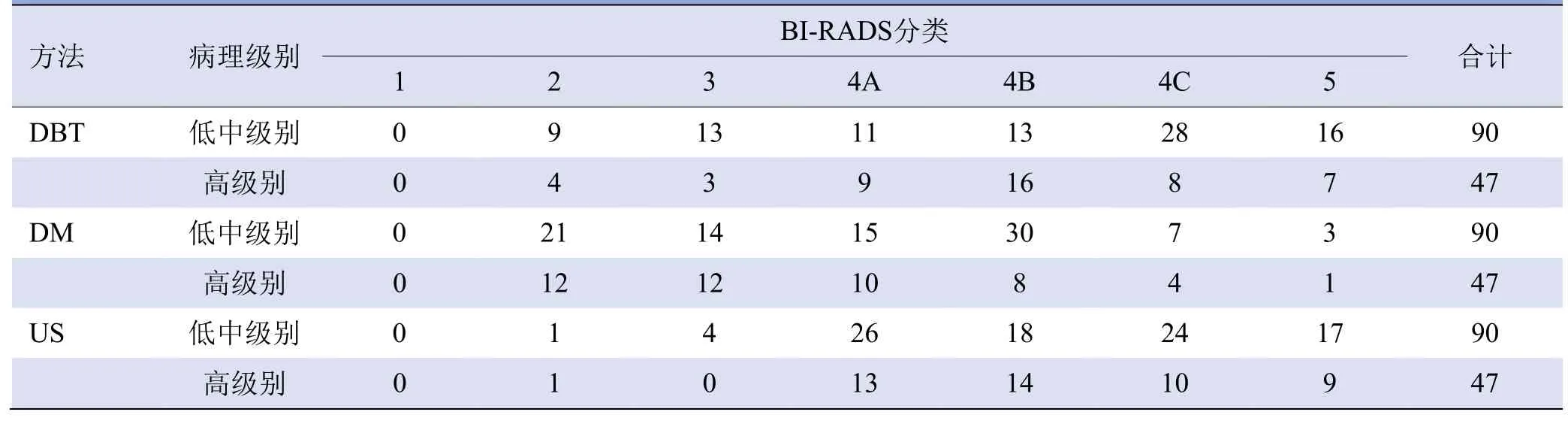
表2 DBT、DM及US对不同病理级别NCDCIS诊断的BI-RADS分类结果(例)

图1 女,29岁,右侧乳腺低级别NCDCIS。DM(A)及DBT(B)检查均未检出病变,US检查示导管内低回声结节(箭,C),US多普勒血流显像示结节内见丰富的血流信号(箭,D),US检查诊断为BI-RADS 4A类
2.2 同一种检查方法对不同病理级别NCDCIS的检出率及诊断准确率比较 DBT、DM及US对不同病理级别NCDCIS的检出率及诊断准确率差异均无统计学意义(P均>0.05)(表3)。
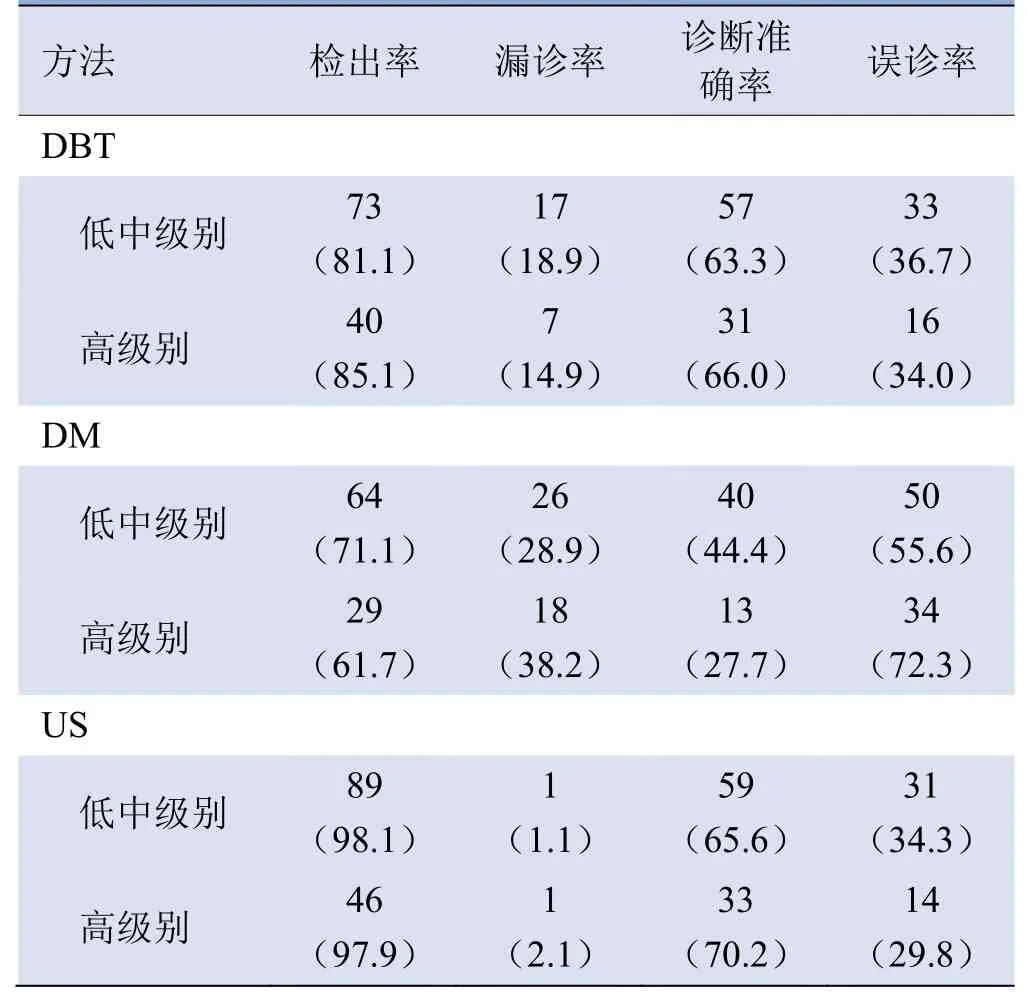
表3 同一种检查方法对不同病理级别NCDCIS的诊断效能比较[例(%)]
2.3 不同病理级别NCDCIS病变类型比较 DBT检出的病变类型包括单纯肿块(54.9%)、单纯非肿块(45.1%);其中单纯非肿块包括结构扭曲(27.4%)、非对称致密(70.6%)、结构扭曲伴非对称致密(2.0%)。US检出的病变类型包括单纯肿块(71.1%)、单纯非肿块(28.9%);其中单纯非肿块包括腺体结构杂乱区(64.1%)、低回声区(23.1%)、导管扩张(5.1%)、导管扩张并结节(5.1%)、低回声区伴导管扩张(2.6%)。不同病理级别乳腺NCDCIS的DBT及US表现差异均无统计学意义(P均>0.05)(表4)。

表4 不同病理级别NCDCIS病变类型比较(例)
2.4 乳腺钙化型DCIS及非钙化型NCDCIS的病理分级比较 乳腺钙化型病变共302例,非钙化型病变共137例。钙化型病变中,低中级别及高级别分别占37.7%(114/302)和62.3%(188/302);非钙化型病变中,低中级别及高级别分别占65.7%(90/137)和34.3%(47/137),高级别DCIS病变以钙化型多见,低中级别DCIS病变以非钙化型多见,差异有统计学意义(χ2=29.587,P<0.001)。
3 讨论
乳腺DCIS是一种非浸润性导管内癌,其检出、诊断及治疗均面临巨大挑战[9],其发病率呈逐年上升趋势,目前占新诊断乳腺癌的25%[10],发病率上升的原因可能与普及乳房筛查有关[11]。DM及US是最常用的检查方法[12],随着DBT新技术的发展与应用,DBT、DM及US对NCDCIS的检出及诊断值得进一步研究。X线及US对NCDCIS的检出率均较低,易漏诊。Su等[6]报道83.7%的NCDCIS患者伴有明显的临床症状。本研究中,85.4%的患者出现临床症状,与上述报道一致。周敬勉等[13]报道越来越多的乳头溢液患者多由DCIS或导管内乳头状瘤引起。因此如果患者出现乳头溢液,尤其是血性溢液,要引起重视,鉴别诊断中要考虑到乳腺DCIS的可能性。Yang等[14]报道,低级别DCIS不伴坏死时通常影像学表现为非钙化病变,这可能是NCDCIS中低中级别病变比较多见的原因,而本研究中NCDCIS也以低中级别病变多见,与文献报道一致。
3.1 DBT、DM及US对不同病理级别NCDCIS的诊断价值 这一研究既往鲜有报道。本研究发现US对不同病理级别NCDCIS病变的检出率及诊断准确率均较DBT及DM更有优势,DBT作为一种新的乳腺X线摄影技术,较DM对病变的检出率及诊断准确率均显著提高。本课题组前期研究结果[6]显示,US较DBT对NCDCIS的检出率高,DBT较DM对NCDCIS的检出率高,DBT及US对NCDCIS的诊断符合率较DM高。因此通过综合分析3 种检查方法对不同病理级别NCDCIS及对所有NCDCIS的诊断价值,发现US对NCDCIS及不同病理级别NCDCIS的检出及诊断均具有明显优势,3种检查方法对NCDCIS的诊断价值与病理级别无关,而与3种检查方法对不同病变类型的敏感度及病变本身的特性有关,也受乳腺腺体致密度的影响。
3.2 同一种检查方法对不同病理级别NCDCIS的诊断价值 目前对于同一种检查方法对不同病理级别NCDCIS的诊断价值鲜有报道。本研究发现DBT对高级别NCDCIS的检出率及诊断准确率均稍高于低中级别,但无显著差异;但DM对低中级别NCDCIS的检出率及诊断准确率均稍高于高级别,但无显著差异,可能原因为高级别NCDCIS以单纯非肿块(结构扭曲、非对称致密)多见,而低中级别NCDCIS以单纯肿块多见,DM对非肿块病变显示不清楚,因此较难检出及诊断,也可能与NCDCIS以低中级别病变多见有关。US对低中级别NCDCIS的检出率高于高级别,对高级别的诊断准确率高于低中级别,但无显著差异;对低中级别NCDCIS检出率高的原因可能为低中级别中单纯肿块较高级别中多见。由此可见,同一种检查方法对不同病理级别NCDCIS的诊断价值无明显差异。
3.3 不同病理级别NCDCIS病变类型比较 本研究发现低中级别NCDCIS与高级别NCDCIS中DBT表现无显著差异,因此DBT检查中NCDCIS的病变类型与病理级别无关。Komarla 等[2]研究显示,62%的NCDCIS行X线检查可见异常表现,包括结构扭曲、不对称致密、局灶不对称及肿块,本研究中NCDCIS的病变类型与文献报道一致。因此对于X线检查发现不伴钙化的非肿块型病变,尤其病变沿导管方向走行时,要考虑乳腺DCIS的可能性,提醒患者进一步行超声及MRI检查,以明确诊断。临床工作发现肉芽肿性乳腺炎与DCIS鉴别困难,陈香梅等[15]报道在超声声像图上结合发病年龄、乳房红肿、乳头溢液等临床特点,仔细分辨病灶回声模式、钙化、周围组织回声和血供情况,有助于鉴别诊断肉芽肿性乳腺炎与DCIS,提供了炎症与肿瘤的鉴别依据。Cho等[16]对22例NCDCIS研究发现,3例伴有导管改变的患者为Van Nuys分类1级,低级别DCIS常表现为导管改变。本研究发现,2例患者超声表现为单纯导管扩张,内透声差,病理均为低中级别,与文献报道一致。因此对于单纯导管扩张患者,扩张导管内部回声较低,伴有较丰富的血流信号,应考虑乳腺DCIS的可能性,避免漏诊。关于超声表现与病理分级的关系,Park等[17]研究显示,高级别DCIS超声表现常为微钙化及导管改变,低级别及中级别DCIS常表现为低回声肿块伴有边界不清、边缘呈分叶状。但鲜有文献报道NCDCIS。本研究显示,US中低中级别NCDCIS与高级别NCDCIS病变类型无显著差异。因此,US中NCDCIS的病变类型与病理级别无关。
3.4 钙化型DCIS 及NCDCIS 的病理分级比较Komarla等[2]报道76%的NCDCIS以低中级为主,雌激素受体、孕激素受体阳性多见,可能表明NCDCIS的预后更好。张敏等[18]报道钙化型DCIS与高核级别、粉刺性坏死、人表皮生长因子受体2阳性及细胞增殖指数高表达显著相关。本研究发现,钙化型病变以高级别多见,非钙化型病变以低中级别多见,与文献报道一致。
3.5 本研究的局限性 本研究为单中心研究结果,样本量有限,期待未来有多中心研究结果进一步加深对NCDCIS的研究。
综上所述,超声检查对NCDCIS的检出及诊断具有明显优势,与病理级别无关。高级别DCIS病变以钙化型多见,低中级别DCIS病变以非钙化型多见。
