创伤性脑损伤后不同程度脑积水患者 脑室腹腔分流手术的治疗效果分析
2022-12-07王云江火旭其王宏盛
胥 敏,王云江,火旭其,薛 亚,王宏盛
(盐城市第三人民医院神经外科,江苏 盐城 224000)
创伤性脑损伤主要是因交通意外、高处坠落、重物击打等因素导致的颅脑损伤,其病情严重,可造成脑脊液吸收与循环障碍,医疗水平的进展使创伤性脑损伤患者能够得到及时救治,但相关并发症已成为导致患者生活质量低下甚至死亡的重要原因。脑积水是脑损伤的常见并发症,会加重患者脑损伤程度,加剧患者意识障碍、神经功能损害程度[1]。脑室腹腔分流手术是治疗脑积水的主要方法,可较好地控制患者的病情,与腰大池腹腔分流术相比,该引流术基层医院掌握度高,在临床应用广泛。但研究发现,部分创伤性脑损伤后并发脑积水患者仍存在预后不佳的情况,影响临床治疗效果[2],其中脑积水程度是否作为影响脑室腹腔分流手术后治疗效果的危险因素,尚未完全明确,临床报道较少。鉴于此,本研究将创伤性脑损伤后脑积水患者进行分层研究,旨在探讨不同疾病程度患者经脑室腹腔分流手术干预的效果,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析盐城市第三人民医院2019年1月至2022年8月收治的73例创伤性脑损伤后并发脑积水患者的临床资料,将患者按照脑积水程度(脑室径与双顶径的比值)分为轻度组(28例,比值在0.25~0.40)、中度组(25例,比值在0.41~0.60)、重度组(20例,比值在0.61~0.90)[3]。轻度组患者中男性18例,女性10例;年龄25~73岁,平均(46.33±3.86)岁;致伤因素:交通意外致伤、高处坠落致伤、重物击打致伤及其他因素致伤,分别为15、8、3、2例。中度组患者中男性15例,女性10例;年龄25~70岁,平均(45.86±3.90)岁;致伤因素:交通意外致伤、高处坠落致伤、重物击打致伤及其他因素致伤,分别为13、5、5、2例。重度组患者中男性12例,女性8例;年龄28~70岁,平均(47.12±4.18)岁;致伤因素:交通意外致伤、高处坠落致伤、重物击打致伤及其他因素致伤,分别为9、6、1、4例。3组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。
纳入标准:符合《颅脑创伤和脑科危重症治疗学》[4]中的相关标准者;经间断头颅CT、MRI等检查和对比并确诊者;有明确的脑外伤史者;早期出现间断性头痛、耳鸣、头晕、视力下降等情况,晚期呈现不同程度的痴呆、小便失禁及行走不稳等症状者;呈现神经系统症状进行性恶化者;头部侧脑室扩者张者;具有完整的临床资料者等。排除标准:脑外伤前已存在脑损伤者;既往有脑卒中、颅脑肿瘤病史者;伴有心、肝、肾等重要脏器疾病者;因严重颅脑损伤近似植物生存者;颅内感染或全身感染者等。本研究经院内医学伦理委员会批准。
1.2 手术方法所有患者术前经头颅CT、MRI等检查,均发现脑室扩大,侧脑室壁不同程度水肿,脑脊液检查正常。运用Strata可调压阀门分流管系统,根据颅内压情况预设初始压力,低、正常、高颅内压分别设定为10、12、14 mmHg(1 mmHg=0.133 kPa)。置入引流管时,先用注射用盐酸万古霉素(浙江医药股份,国药准字H20033366,规格:0.5 g/支)500 mg+0.9%氯化钠溶液500 mL对其浸泡,预防性应用抗生素抗感染,术前30 min静脉滴注注射用头孢呋辛钠[国药集团致君(深圳)制药,国药准字H19990004,规格:0.75 g/支]1.5 g。患者经口气管插管全麻,仰卧稍侧头位,取发际内侧2~2.5 cm、中线(首选右侧)旁开2~2.5 cm为中心作纵行直切口,依次切开头皮,显露颅骨外板,钻孔,切开脑膜,将配套针芯置入分流管脑室端,平行矢状面、指向两外耳道假象连线,穿刺置入侧脑室前角,深度在5.0~5.5 cm,脑室管压入固定纽扣装置的导向槽中;于颧弓上6 cm处作长3 cm的直切口,切开皮肤至帽状腱膜下,向下垂直于颧弓游离宽1 cm的皮下通道至颧弓;同样经帽状腱膜下向脑室穿刺点游离皮下组织;剑突下正中线3 cm处作腹腔切口。带芯通条在颧弓上切口皮下穿入,经颧弓、颈前、胸骨前至剑突下正中切口,拔除管芯、穿入分流管腹腔端。将分流管脑室端及腹腔端从皮下汇合至颧弓上方切口,连接脑室与腹腔的引流管,测试分流管全程通畅后,腹腔端送入盆腔方向,再次按压储液囊弹性良好,缝合切口,结束手术。引流期间及术后常规抗感染,术后根据CT检查情况间断下调分流管压力。所有患者术后均观察4周。
1.3 观察指标①临床疗效。患者术后4周复查头颅CT,显效:脑室前角周围低密度区消失;有效:脑室前角周围低密度区缩小≥ 50%;无效:脑室前角周围低密度区缩小<50%[5]。总有效率=(显效+有效)例数/总例数×100%。②预后情况。在术前、术后4周采用格拉斯哥昏迷评分(GCS)[6]、格拉斯哥预后评分(GOS)[7]进行评估,GCS分值范围为0~15分,GOS分值范围为0~5分,两项评分越高,患者预后情况越好。③神经功能。采用美国国立卫生研究院卒中量表(NIHSS)[8]评估患者神经功能,总分42分,分数与神经功能缺损程度成正比;采用功能独立性评定量表(FIM)[9]评价患者日常功能、认知功能,分值范围为18~126分,评分越高,患者功能独立性越高,越不依赖他人。④炎症因子水平。采集患者术前、术后4周空腹静脉血3 mL后,进行10 min的离心处理,转速为3 000 r/min,取血清,应用酶联免疫吸附实验法检测血清白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平。⑤并发症。统计患者分流管堵塞、移位、分流过度、感染、硬膜下积血、水肿等并发症发生 情况。
1.4 统计学方法采用SPSS 20.0统计学软件分析数据,计数资料以[ 例(%)]表示,两组间比较采取χ2检验,多组间比较采用χ2趋势检验;计量资料经K-S检验符合正态分布,以(±s)表示,两组间比较采取t检验,多组间比较采用重复测量方差分析,两两比较采用SNK-q检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组患者临床疗效比较轻、中度组患者临床治疗总有效率显著高于重度组,差异均有统计学意义(均P<0.05);而轻度组与中度组间比较,差异无统计学意义(P>0.05),见表1。

表1 3组患者临床疗效比较[ 例(%)]
2.2 3组患者GCS、GOS比较与术前比,术后4周3组患者的GCS、GOS均显著升高,且轻、中度组显著高于重度组,轻度组患者GOS显著高于中度组,差异均有统计学意义(均P<0.05);而轻度组与中度组患者GCS比较,差异无统计学意义(P>0.05),见表2。
表2 3组患者GCS、GOS比较( ±s , 分)

表2 3组患者GCS、GOS比较( ±s , 分)
注:与轻度组比,*P<0.05,▲P>0.05;与中度组比,#P<0.05;与术前比,△P<0.05。GCS:格拉斯哥昏迷评分;GOS:格拉斯哥预后评分。
组别例数 GOS GCS术前 术后4周 术前 术后4周轻度组28 3.18±0.28 4.76±0.13△9.02±1.15 12.25±1.14△中度组25 3.15±0.27 4.58±0.21*△8.98±1.14 11.89±1.21△▲重度组20 2.20±0.20*# 3.23±0.33*#△ 5.11±1.02*# 7.24±1.09*#△F值 102.567 300.321 88.797 85.125 P值 <0.05 <0.05 <0.05 <0.05
2.3 3组患者神经功能评分比较与术前比,术后4周3组患者NIHSS评分均显著降低,且轻、中度组显著低于重度组,轻度组显著低于中度组;FIM评分均显著升高,且轻、中度组显著高于重度组,差异均有统计学意义(均P<0.05);而轻度组与中度组患者FIM评分比较,差异无统计学意义(P>0.05),见表3。
表3 3组患者神经功能评分比较( ±s , 分)

表3 3组患者神经功能评分比较( ±s , 分)
注:与轻度组比,*P<0.05,▲P>0.05;与中度组比,#P<0.05;与术前比,△P<0.05。NIHSS:美国国立卫生研究院卒中量表;FIM:功能独立性评定量表。
组别 例数NIHSS评分 FIM评分术前 术后4周 术前 术后4周轻度组 28 26.89±2.74 8.18±1.26△ 41.23±6.68 86.53±5.46△中度组 25 27.10±2.81 9.01±1.30*△ 40.84±6.71 85.72±6.12△▲重度组 20 28.68±2.85 13.96±1.38*#△ 39.97±6.57 71.21±6.08*#△F值 2.696 126.036 0.212 47.257 P值 >0.05 <0.05 >0.05 <0.05
2.4 3组患者血清炎症因子水平比较与术前比,术后4周3组患者血清IL-6、TNF-α水平均显著降低,且轻、中度组显著低于重度组,差异均有统计学意义(均P<0.05);而轻度组与中度组间比较,差异无统计学意义(P>0.05),见表4。
表4 3组患者血清炎症因子水平比较( ±s , ng/L)
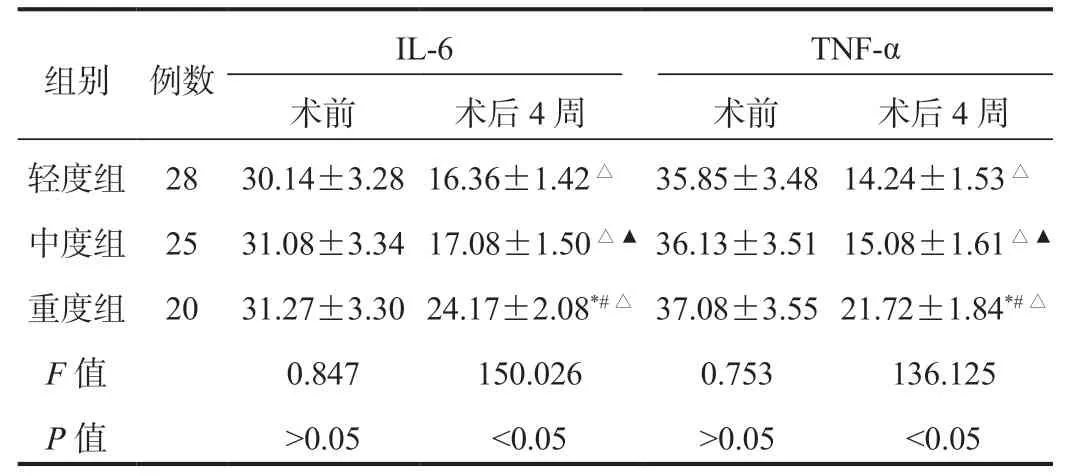
表4 3组患者血清炎症因子水平比较( ±s , ng/L)
注:与轻度组比,*P<0.05,▲P>0.05;与中度组比,#P<0.05;与术前比,△P<0.05。IL-6:白细胞介素-6;TNF-α:肿瘤坏死因子-α。
组别例数 IL-6 TNF-α术前 术后4周 术前 术后4周轻度组28 30.14±3.28 16.36±1.42△35.85±3.48 14.24±1.53△中度组25 31.08±3.34 17.08±1.50△▲36.13±3.51 15.08±1.61△▲重度组20 31.27±3.30 24.17±2.08*#△37.08±3.55 21.72±1.84*#△F值 0.847 150.026 0.753 136.125 P值 >0.05 <0.05 >0.05 <0.05
2.5 3组患者并发症发生情况比较中、轻度组患者并发症总发生率显著低于重度组,差异均有统计学意义(均P<0.05);而轻度组与中度组间比较,差异无统计学意义(P>0.05),见表5。
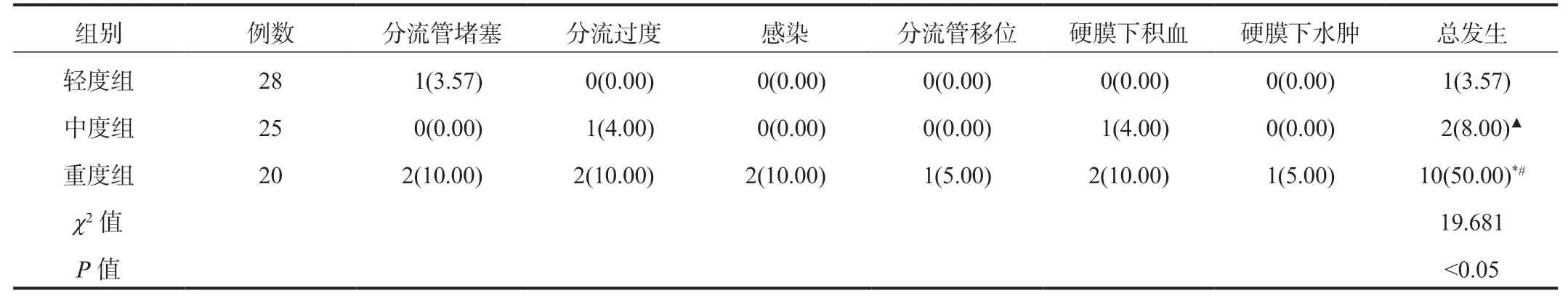
表5 3组患者并发症发生情况比较[ 例(%)]
3 讨论
创伤性脑损伤发病相对急促、病情凶险,患者在脑组织受损或去骨瓣减压术后,蛛网膜颗粒损伤、大气压压迫等因素刺激后,均会影响脑脊液吸收循环过程,最终导致脑积水出现。脑室腹腔分流手术可使去骨瓣减压患者因脑积水而膨出的脑组织回落到骨窗平面,使颅腔形态与结构恢复至正常水平,降低颅内高压,进而促使患者脑生理功能恢复正常;同时,及时、有效的脑脊液分流,能够降低患者的颅内压,为脑生理功能恢复提供相对稳定、平衡的内环境,从而促使脑功能恢复[10]。当前临床治疗多依据患者脑积水严重程度,采用相应的手术方法,以期提高疾病治疗效果。因此临床进行治疗时需深刻了解患者的病情程度,制定个性化方案,以保证治疗 效果。
脑室腹腔分流术运用抗虹吸可调压分流管,可根据患者病情、颅内压等情况,个体化调节分流管的压力,避免出现引流不当,根据颅内压变化调整分流压力,从而提高患者术后安全性[11]。解东成等[12]研究发现,在脑室腹腔分流手术治疗后,轻度脑积水组患者总有效率为96.0%,显著高于重度组的78.0%,且脑室周围水肿带直径小于重度脑积水组。脑积水的发展是渐进性的,且临床表现较为隐秘,多数患者会因为错过分流的最佳时机,导致预后效果差,但在疾病早期进行脑室腹腔分流手术,由于手术所产生的创伤较小,可有效减轻患者的应激反应,有助于患者的恢复。本研究结果显示,轻、中度组患者治疗总有效率均显著高于重度组,术后4周轻、中度组患者NIHSS评分显著低于重度组,且轻度组显著低于中度组;GCS、GOS、FIM评分显著高于重度组,且轻度组患者GOS显著高于中度组,提示创伤性脑损伤后不同程度脑积水患者采用脑室腹腔分流手术治疗的临床效果不同,轻、中度患者的手术治疗效果更为显著,患者的神经功能与预后情况更佳。分析原因可能是,患者脑积水程度越低,脑组织顺应性越高,此时及时采用分流术可使脑顺应性增加,颅内压降低,纠正患者受损的神经功能;若患者病情越严重,引流速度和脑脊液分泌速度处于相对平稳的状态,故采用手术治疗难以达到最佳治疗效果。
创伤性脑损伤患者并发脑积水后,脑损伤、组织缺氧、缺血等会增加机体炎症因子的表达,加剧疾病发生与发展。IL-6、TNF-α是促炎因子,在整个炎症反应中发挥重要作用,其可导致神经元细胞膜、神经纤维髓鞘及血脑屏障的完整性受到破坏,促进病情的进展;脑积水程度越重,机体脑组织炎症反应越剧烈,脑组织缺氧、缺血越明显,故会加剧机体炎症因子的表达,因此,早期对脑积水患者采取脑室腹腔分流手术治疗可更有效促进患者的恢复,从而降低炎症因子水平[13]。本研究结果显示,术后4周轻、中度组患者血清IL-6、TNF-α水平均显著低于重度组;而轻度组与中度组间比较,差异无统计学意义,提示采用脑室腹腔分流手术治疗轻、中度脑积水患者可有效控制病情,阻止炎症反应的加剧。分流术中相关并发症主要包括引流过度、分流管堵塞、分流管移位、硬膜下积液、积血等,而感染虽发生情况较少,但依然存在。本研究中,轻、中度组患者的并发症发生率均显著低于重度组;而轻度组与中度组间比较,差异无统计学意义,提示轻、中度脑积水患者采用脑室腹腔分流手术治疗术后并发症发生率更少,安全性相对较高。主要原因在于,轻、中度脑积水患者常为中、高压性脑积水,分流术后可减轻组织压迫,恢复脑血流正常灌注;而重度脑积水患者多为低压性脑积水,分流术对其作用不明显,术中难以正常分流,易造成分流管移位及堵塞,出现分流过度等并 发症[14]。
综上,轻、中度脑积水创伤性脑损伤后并发脑积水患者采用脑室腹腔分流手术治疗可有效提高临床疗效,促进炎症因子的消除,改善预后情况和神经功能,且安全性较高,值得临床推广。
