淋巴结转移率对Ⅱ~Ⅲ期胃癌根治术后病人预后的评估
2022-11-10戴志强郑金鑫唐兆庆史忠义胡国华孙益红
戴志强,郑金鑫,唐兆庆,张 启,顾 远,史忠义,胡国华,孙益红
(1.复旦大学附属中山医院(厦门)普外科,福建 厦门 361015;2.复旦大学附属中山医院普外科,上海 200032)
淋巴结转移是胃癌最常见的转移方式,也是影响胃癌病人预后的重要因素之一。胃癌根治术中施行合理充分的淋巴结清扫术可明显降低病人术后复发,提高5年生存率。近年研究认为淋巴结转移数目可更为全面地反映淋巴结转移信息,并指出淋巴结转移数目是评估预后、预测复发的主要因素之一,其预后评估的合理性也得到广泛认可[1-3]。国际抗癌联盟 (Union for International Cancer Control,UICC)分期建议胃癌术中淋巴结清扫数目应≥15枚,以期获得准确的肿瘤病理学分期[4]。但临床上由于各种原因,常出现术后受检淋巴结不超15枚的情况。由于淋巴结检取数目会影响N分期预测效果在临床应用中的稳定性[5],有学者提出了淋巴结转移率(metastatic lymph node ratio,rN)的概念。 定义为淋巴结转移数目与送检淋巴结数目的比值,以克服淋巴结分期偏倚现象[6]。但是,对于rN的分组界值、如何将之整合到现有预后评价系统等问题仍存在争议。本研究拟纳入术后病理分期(pTNM)Ⅱ~Ⅲ期的胃癌病人开展回顾性研究,探讨最优rN分组及预后评估价值。
材料与方法
一、一般资料
纳入2004年1月至2008年7月于复旦大学附属中山医院接受胃癌根治术,且根据UICC/美国癌症联合委员会 (American Joint Committee on Cancer,AJCC)第8版TNM分期标准为Ⅱ~Ⅲ期的病人,共 392 例,男性(269,68.6%)为主,平均年龄(61.3±11.6)岁。本研究符合《赫尔辛基宣言》的要求,并已通过我院伦理委员会审查批准。
二、纳入标准和排除标准
(1)纳入标准:①行胃癌根治术且术后病理诊断证实为Ⅱ、Ⅲ期胃腺癌;②术前未接受新辅助放、化疗;③无其他原发恶性肿瘤病史;④无其他影响预期寿命的严重系统疾病。
(2)排除标准:①围术期死亡;②围术期严重并发症发生;③残胃癌。
三、资料收集及随访
收集病人临床病理资料。包括性别、年龄、肿瘤部位、分化程度、淋巴管浸润、神经侵犯、癌结节、rN、N分期、T分期、TNM分期。病理学评估参照日本《胃癌处理规约》第15版规定[7]。病理学分期参照UICC/AJCC制订的第8版胃癌TNM分期标准。
采用门诊、电话对病人进行随访,了解病人术后生存情况,随访时间截至2015年03月31日。总体生存时间定义为自手术日期至末次有效随访日期或病人死亡日期。
四、统计分析
利用X-tile软件计算rN的最佳截断值。应用SPSS 23.0统计软件、R软件(版本4.1.1)以及“survival”“rms”和“pROC”软件包进行分析。正态分布的连续变量以均值±标准差表示,非正态分布的连续变量以中位数(范围)表示。分类变量以频数(百分比)表示。符合正态分布的连续变量组间比较采用t检验,分类资料组间差异采用χ2检验。采用Kaplan-Meier法计算生存率和绘制生存曲线,采用Log-rank检验进行组间比较。采用COX比例风险模型进行单因素和多因素分析。采用受试者操作特征(receiver operator characteristic,ROC)曲线及其曲线下面积(area under the curve,AUC)检验独立预后因素和rN预后预测价值的准确性评价,AUC比较采用Z检验。采用Bootstrap进行内部验证,重复抽样1 000次,绘制列线图预测校准曲线。并与实际观察的1、3及5年生存率进行比较,对校准进行评估,并计算一致性指数(concordance index,C-index)评估模型准确性。本研究使用双侧检验,P<0.05为差异有统计学意义。
结 果
一、rN与其他临床病理因素的相关性
中位随访时间为 104 个月(95%CI:101~107)。3年和5年总体生存率分别为55.1%和45.2%。利用X-tile软件划定rN的截断值分别为0.20(20%)和0.70(70%)。根据截断值将病人分为rN1(0~20%)、rN2(21%~69%)和 rN3(70%~100%)3 个亚组。3年和5年总体生存率rN1组分别为72.0%和64.8%,rN2分别为47.2%和33.9%,rN3组分别为18.1%和12.5%。3组生存情况比较,差异有统计学意义(χ2=95.330,P<0.001)(见图1)。且肿瘤部位、T分期、N分期、TNM分期、淋巴管浸润、癌结节在组间差异有统计学意义(见表1)。
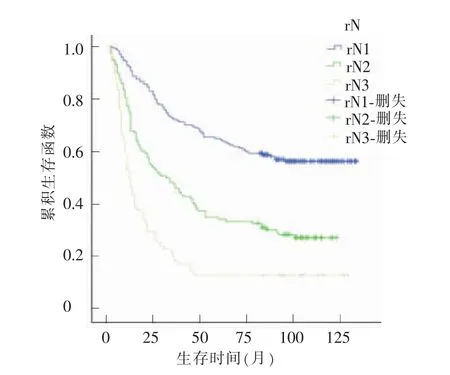
图1 不同rN亚组的总体生存曲线
表1 病人rN与临床病理因素的关系±s/n(%)]
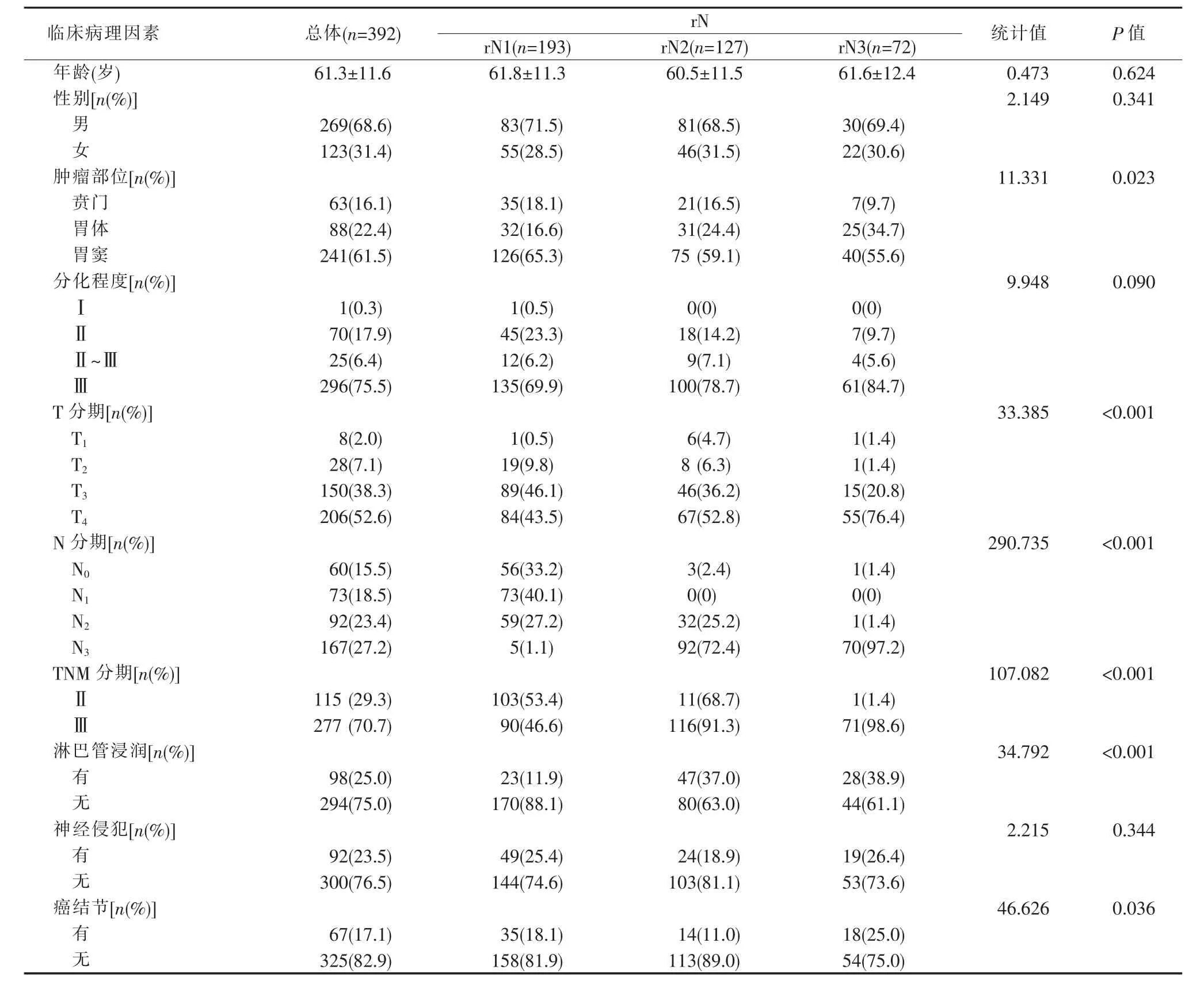
表1 病人rN与临床病理因素的关系±s/n(%)]
临床病理因素 总体(n=3 9 2) r N 统计值 P值r N 1(n=1 9 3) r N 2(n=1 2 7) r N 3(n=7 2)年龄(岁) 6 1.3±1 1.6 6 1.8±1 1.3 6 0.5±1 1.5 6 1.6±1 2.4 0.4 7 3 0.6 2 4性别[n(%)]2.1 4 9 0.3 4 1男2 6 9(6 8.6) 8 3(7 1.5) 8 1(6 8.5) 3 0(6 9.4)女1 2 3(3 1.4) 5 5(2 8.5) 4 6(3 1.5) 2 2(3 0.6)肿瘤部位[n(%)]1 1.3 3 1 0.0 2 3贲门 6 3(1 6.1) 3 5(1 8.1) 2 1(1 6.5) 7(9.7)胃体 8 8(2 2.4) 3 2(1 6.6) 3 1(2 4.4) 2 5(3 4.7)胃窦 2 4 1(6 1.5) 1 2 6(6 5.3) 7 5(5 9.1) 4 0(5 5.6)分化程度[n(%)]9.9 4 8 0.0 9 0Ⅰ1(0.3) 1(0.5) 0(0) 0(0)Ⅱ7 0(1 7.9) 4 5(2 3.3) 1 8(1 4.2) 7(9.7)Ⅱ~Ⅲ 2 5(6.4) 1 2(6.2) 9(7.1) 4(5.6)Ⅲ2 9 6(7 5.5) 1 3 5(6 9.9) 1 0 0(7 8.7) 6 1(8 4.7)T分期[n(%)]3 3.3 8 5 <0.0 0 1 T 1 8(2.0) 1(0.5) 6(4.7) 1(1.4)T 2 2 8(7.1) 1 9(9.8) 8(6.3) 1(1.4)T 3 1 5 0(3 8.3) 8 9(4 6.1) 4 6(3 6.2) 1 5(2 0.8)T 4 2 0 6(5 2.6) 8 4(4 3.5) 6 7(5 2.8) 5 5(7 6.4)N分期[n(%)]2 9 0.7 3 5 <0.0 0 1 N 0 6 0(1 5.5) 5 6(3 3.2) 3(2.4) 1(1.4)N 1 7 3(1 8.5) 7 3(4 0.1) 0(0) 0(0)N 2 9 2(2 3.4) 5 9(2 7.2) 3 2(2 5.2) 1(1.4)N 3 1 6 7(2 7.2) 5(1.1) 9 2(7 2.4) 7 0(9 7.2)T N M分期[n(%)]1 0 7.0 8 2 <0.0 0 1Ⅱ1 1 5(2 9.3) 1 0 3(5 3.4) 1 1(6 8.7) 1(1.4)Ⅲ2 7 7(7 0.7) 9 0(4 6.6) 1 1 6(9 1.3) 7 1(9 8.6)淋巴管浸润[n(%)]3 4.7 9 2 <0.0 0 1有9 8(2 5.0) 2 3(1 1.9) 4 7(3 7.0) 2 8(3 8.9)无2 9 4(7 5.0) 1 7 0(8 8.1) 8 0(6 3.0) 4 4(6 1.1)神经侵犯[n(%)]2.2 1 5 0.3 4 4有9 2(2 3.5) 4 9(2 5.4) 2 4(1 8.9) 1 9(2 6.4)无3 0 0(7 6.5) 1 4 4(7 4.6) 1 0 3(8 1.1) 5 3(7 3.6)癌结节[n(%)]4 6.6 2 6 0.0 3 6有6 7(1 7.1) 3 5(1 8.1) 1 4(1 1.0) 1 8(2 5.0)无3 2 5(8 2.9) 1 5 8(8 1.9) 1 1 3(8 9.0) 5 4(7 5.0)
二、术后预后因素分析
单因素分析显示,淋巴管浸润、rN、TNM分期、T分期、N分期、年龄是影响Ⅱ~Ⅲ期胃癌根治术后预后的相关因素,而性别、神经侵犯、肿瘤部位、分化程度和癌结节与预后不相关(见表2)。
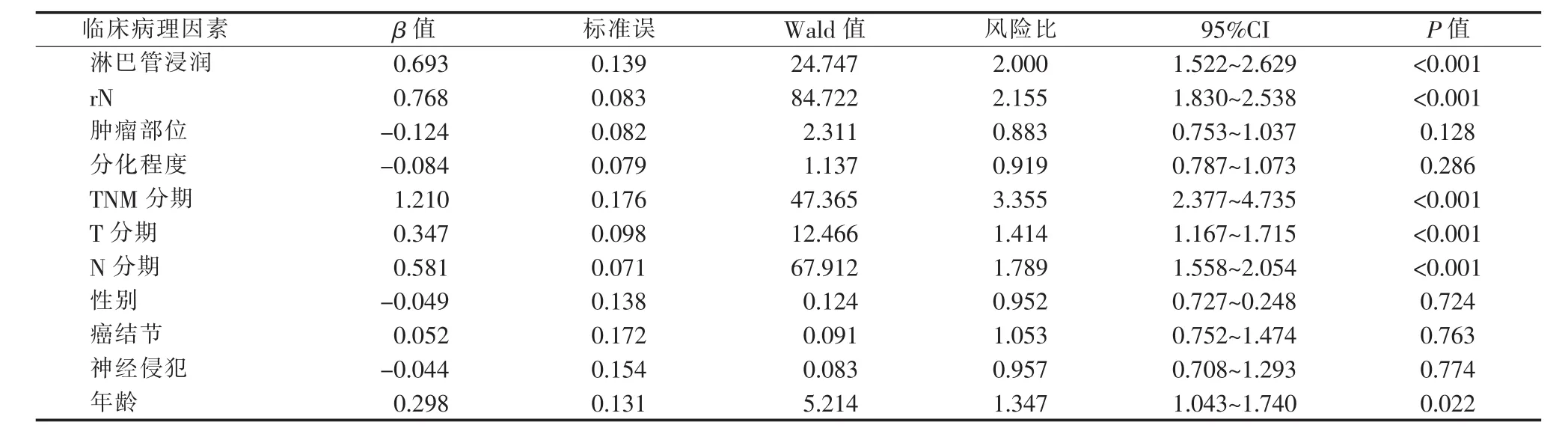
表2 影响Ⅱ~Ⅲ期胃癌根治术后病人预后的单因素分析
将淋巴管浸润、rN、肿瘤部位、T分期、N分期和年龄纳入多因素COX分析,结果显示淋巴管浸润、rN、T分期、N分期和年龄是影响Ⅱ~Ⅲ期胃癌根治术后预后的独立因素(见表3)。
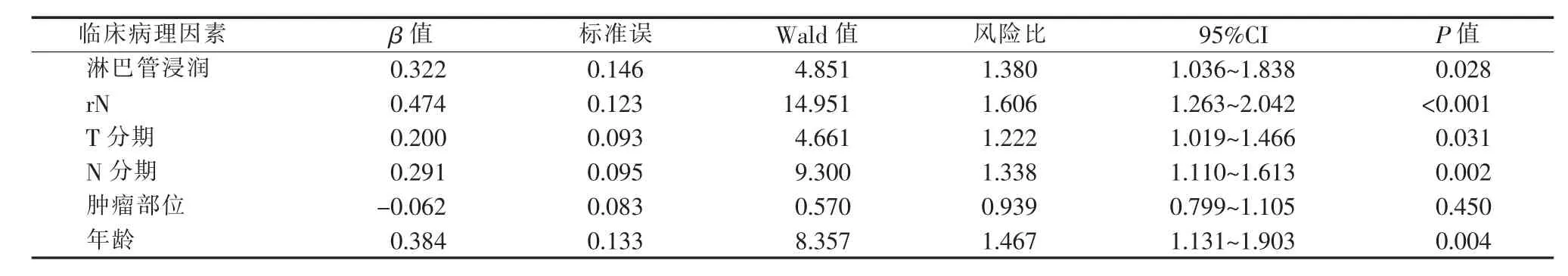
表3 影响Ⅱ~Ⅲ期胃癌根治术后病人预后的多因素分析
三、ROC曲线
分别以rN、TNM分期、淋巴管浸润及年龄绘制Ⅱ~Ⅲ期胃癌根治术后病人总体生存率ROC曲线,其 AUC 分别为 0.699、0.667、0.587、0.561。组间比较发现rN对预后的预测价值显著优于淋巴管浸润(Z=3.983,P<0.001)(见图2)。
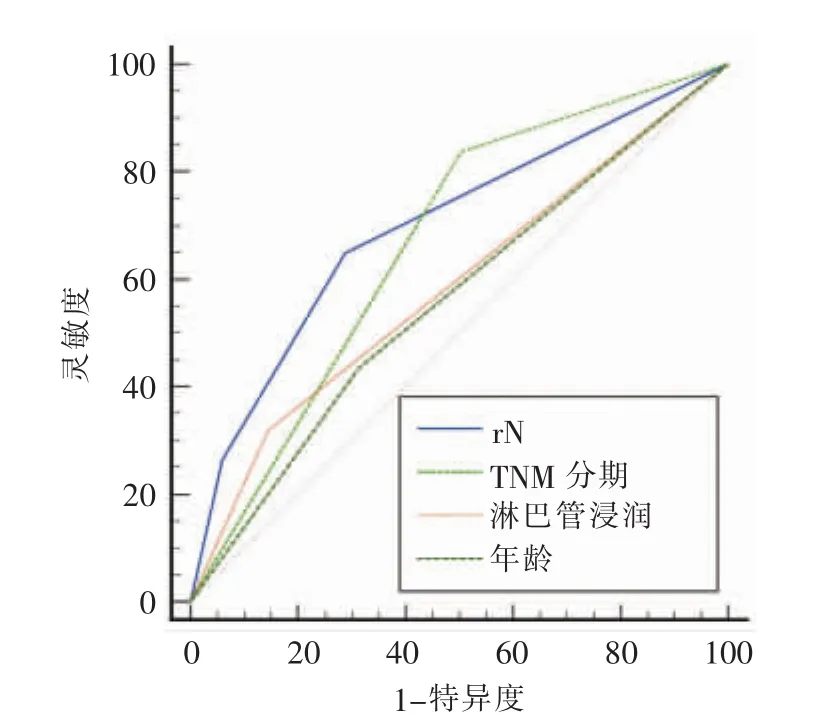
图2 以rN、TNM分期、淋巴管浸润及年龄绘制总体生存率ROC曲线
四、列线图预测模型的建立和验证
基于以上发现,采用rN、TNM分期、淋巴管浸润及年龄构建列线图预测模型(见图3),经Bootstrap方法执行内部验证,构建的列线图预测模型的C-index 为 0.707 (95%CI:0.705~0.708)(见图4)。绘制该列线图预测模型1、3、5年生存率的校正图,与实际相符(见图5)。
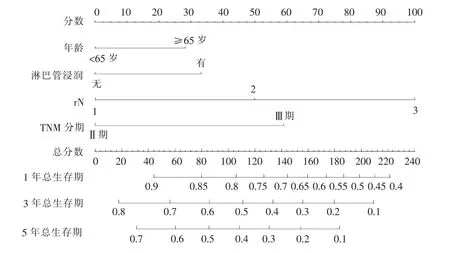
图3 Ⅱ~Ⅲ期胃癌病人根治术后预后的列线图
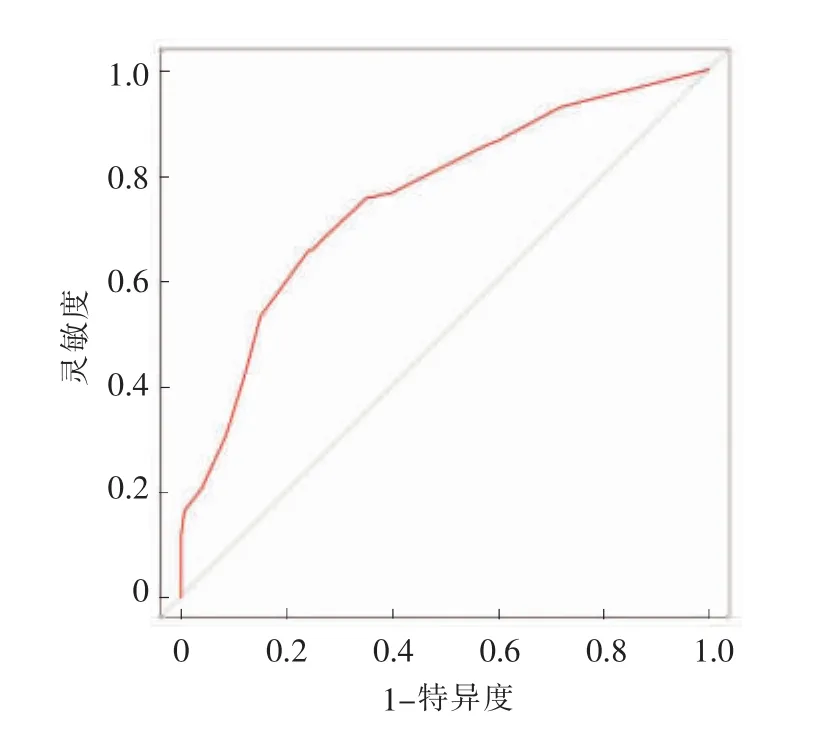
图4 列线图模型的评价
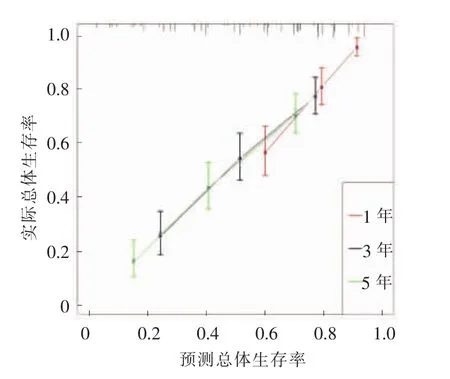
图5 1、3、5年生存率列线图模型校准曲线
讨 论
淋巴结转移为胃癌最常见的转移方式,可见于胃癌各病程,是影响胃癌预后的重要原因之一[8]。围绕胃癌淋巴结N分期的争议未停止过,对于UICC/AJCC分期优化的相关回顾性研究一直在进行[9-10]。近年来,多项研究结果显示淋巴结总数与阳性淋巴结数目同样对胃癌病人预后具有重要预测价值,rN将淋巴结总数与阳性淋巴结数目结合,可以修正淋巴结检取总数不足造成的分期偏倚情况[6]。
对于如何进行rN分期,目前尚无定论。不同研究采用不同标准。Kodera等[11]研究将rN分为0、1%~19%、20%~60%和>60%4组。 Kutlu等[12]按 rN 以 0、1%~20%、21%~50%、51%~100%分为 4组。 SEER研究将分期界值定为6%、30%和70%[13]。Saito等[14]按 rN 大小将 rN 分为 0、1%~5%、6%~10%、11%~20%、21%~30%和>30%6组。研究结果均提示,基于rN的分期能准确预测病人预后,且对淋巴结清扫总数不足的病人有效,是对N分期的有效补充。本研究基于生存数据,通过最佳截断值计算,将rN分为 rN1(0~20%)、rN2(21%~69%)和 rN3(70%~100%)3组,rN值越高,预后越差。
脉管系统是肿瘤细胞向远处扩散的重要途径,是肿瘤侵犯淋巴管或血管的表现[15]。虽然淋巴管浸润目前暂未纳入TNM分期系统中,但已有多项研究证实,其与胃癌病人的预后相关。在本研究队列中,rN在胃癌病人根治术后预后预测价值方面,优于淋巴管浸润并展示更高的灵敏度和特异度。
列线图预测模型作为一种统计工具,可通过简单的图形表示提供最精确的预测,其被证实具有与AJCC制定的TNM分期系统相似的预测预后能力,从而成为一种替代,甚至是新的标准[16-17]。本研究列线图预测模型优势之一是将rN作为预后的独立因子纳入有效参数,并结合Ⅱ~Ⅲ期胃癌根治术后病人的临床病理学资料来构建预后的列线图模型。结果显示,rN的构建效能最大,年龄对应的构建效能最小。各变量对应的分数相加后得到总分可用来预测1、3和5年生存率。总分越高,对应的预后越差。通过此列线图模型所得预测与实际观察的1、3及5年生存率情况符合。
但本研究仍存在一些局限性。首先,对于rN分界值的选择,不同地区和机构有不同的认识,rN的分界值无明确规定,限制了其在国际上的推广应用。其次,本研究是回顾性单中心研究,且样本量有限,研究结果的外延性有待扩大样本或多中心研究进一步探讨。
综上所述,rN是影响Ⅱ~Ⅲ期胃癌根治术后病人预后的独立因素。在判断Ⅱ~Ⅲ期胃癌根治术后病人预后时,rN是N分期的有效补充。结合rN构成的列线图预测预后能力可更好地判断胃癌病人的预后,有助于临床决策。
