头部伽玛刀联合全脑放疗对非小细胞肺癌脑转移瘤的效果评价
2022-11-02于真懿丹东市第一医院放疗科辽宁丹东118000
于真懿 丹东市第一医院放疗科 (辽宁 丹东 118000)
内容提要:目的:分析非小细胞肺癌脑转移瘤患者疾病特点,评价采取头部伽玛刀与全脑放疗联合治疗的预后效果。方法:选择本院收治的80例非小细胞肺癌脑转移瘤疾病患者,随机数字表法分为对照组和观察组各40例。对照组患者采取全脑放疗治疗,观察组患者采取头部伽玛刀联合全脑放疗,伦理委员会审核批准。比较2组非小细胞肺癌脑转移瘤患者的治疗情况,包括临床疗效、卡氏评分(KPS评分)以及不良反应发生情况。结果:治疗后,联合手段治疗的观察组非小细胞肺癌脑转移瘤患者的治疗总有效率90.00%与对照组82.50%接近(P>0.05);治疗3个月后KPS评分方面,观察组(78.60±5.60)分高于治疗前与对照组治疗后的(73.20±5.50)分(P<0.05);组间不良反应发生情况方面,观察组脱发(60.00%)、头痛(20.00%)、肝功能损害(2.50%)不良反应发生率低于对照组(P<0.05)。结论:比较全脑放疗单一治疗,联合头部伽玛刀治疗非小细胞肺癌脑转移瘤效果理想、安全性高,提高了患者的生存质量,是优选治疗手段。
非小细胞肺癌(Non-Small Cell Lung Cancer,NSCLC)是临床上较为常见的恶性肿瘤疾病,脑转移是患者致死的主因。为了提高患者的生存率、生存质量,需积极控制肿瘤进展[1]。临床上对继发性脑转移瘤的治疗方法主要包括全脑放射治疗、立体定向放射外科治疗、化疗及手术,或将以上治疗方法结合使用。因继发性脑转移瘤具有易复发、可多次照射等特性,所以对治疗方法及具体实施方案有了更高标准要求。目前立体定向放射外科方案因并发症少、创伤小、安全性高、容易被病患及家属接受成为治疗脑转移瘤的首选治疗方法之一,该治疗方法在治疗脑深部组织的转移性肿瘤更具有优势。伽玛刀是有效诊断及治疗脑转移瘤的新方法,目前在临床治疗上也有理想成果表现。关于NSCLC脑转移瘤疾病,鉴于手术治疗的局限性,放射疗法是治疗NSCLC脑转移瘤的主要手段,虽在控制肿瘤细胞恶性增殖方面有效果,但放射疗法的对人体的一般性损伤无法避免。而伽玛刀具有小野、三维集束、创伤性较小、疗时短等特点,靶区可以进行高剂量适形照射,对周围重要结构的损伤小,适用于多灶性转移瘤治疗[2]。为了提高NSCLC脑转移瘤患者的生存质量,本院采取头部伽玛刀+全脑放疗治疗手段,整体效果理想,现报道如下。
1.资料与方法
1.1 临床资料
研究对象选自2018年3月~2019年10月NSCLC脑转移瘤患者80例,经实验室、病理、影像等检查确诊[3]。将患者分为对照组、观察组治疗,2组NSCLC脑转移瘤患者病例数相同。对照组(n=40):男30例,女10例;患者年龄45~78岁,平均(61.80±6.80)岁;肿瘤类型:腺癌23例,非腺癌17例;病灶数情况:单发18例,多发22例。观察组(n=40):男28例,女12例;患者年龄46~77岁,平均(62.20±6.50)岁;肿瘤类型:腺癌22例,非腺癌18例;病灶数情况:单发19例,多发21例。分组后NSCLC脑转移瘤患者性别分布、年龄、肿瘤类型等情况比较,P>0.05,均衡具有可比性。
纳入标准:①上报医院伦理委员会批准;②治疗方案患者与家属签署知情同意书;③基线资料完整。排除标准:①免疫疾病患者;②其他肿瘤疾病患者;③精神障碍患者;④丧失配合能力或拒绝配合患者。
1.2 方法
对照组:全脑放疗。全脑对穿照射,6MV射线,剂量25~45Gy、2.25~3.00Gy/次、1次/d、照射5次/周,连续照射2~4周。
观察组:头部伽玛刀+全脑放疗。OUR-XGD型头部伽玛刀,以50%~60%等剂量曲线覆盖脑转移瘤病灶边缘,靶周边15Gy、中心30Gy,期间保护患者的保护敏感部位,连续治疗5d暂停2d为1个疗程,连续治疗4个疗程。
1.3 观察指标
记录NSCLC脑转移瘤患者的治疗效果、生存质量KPS评分以及脱发、头痛、肝功能损害不良反应发生情况。
1.4 判定标准
按WHO实体瘤标准评价,完全缓解:可见病灶完全消失;部分缓解:病灶缩小≥30%;稳定:病灶半径基本无变化;进展:病灶半径增加、有新病灶[4]。总有效率=(完全缓解例数+部分缓解例数)/总例数×100.00%。
1.5 统计学分析
以SPSS19.0导入NSCLC脑转移瘤患者观察指标,计数资料以n、%表示,χ2检验,计量资料以±s表示,t检验。P<0.05为有统计学意义。
2.结果
2.1 计数资料比较
2组NSCLC脑转移瘤患者治疗效果、不良反应情况见表1。经统计学计算,组间治疗效果接近(P>0.05);组间不良反应比较,观察组脱发、头痛、肝功能损害不良反应发生率均低于对照组(P<0.05)。
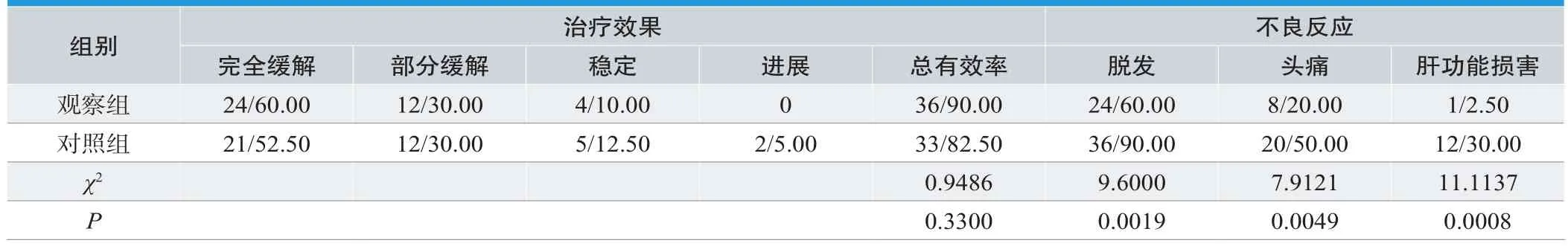
表1.NSCLC脑转移瘤患者组间计数资料分析 (n=40,n/%)
2.2 计量资料比较
2组NSCLC脑转移瘤患者治疗期间KPS评分情况见表2。经统计学计算,2组患者治疗后KPS评分改善,观察组治疗后评分高于对照组,P<0.05,具有统计学意义。
表2.NSCLC脑转移瘤患者组间KPS评分情况对比(n=40,±s,分)
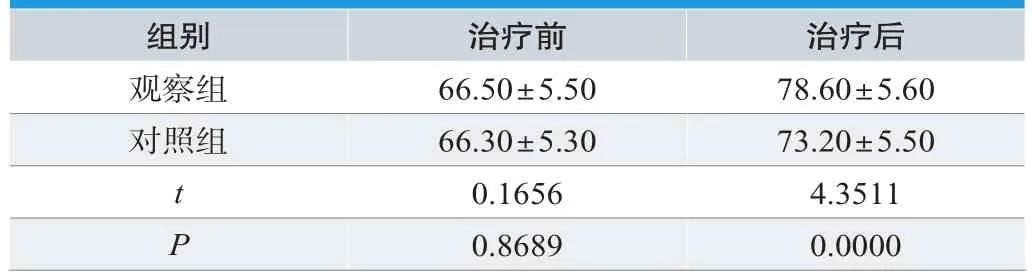
表2.NSCLC脑转移瘤患者组间KPS评分情况对比(n=40,±s,分)
组别 治疗前 治疗后观察组 66.50±5.50 78.60±5.60对照组 66.30±5.30 73.20±5.50 t 0.1656 4.3511 P 0.8689 0.0000
3.讨论
NSCLC脑转移瘤属于恶性肿瘤,疾病发病迅速,多数患者预后差,具有较高的致死风险[5]。关于此类疾病的治疗,重点是控制肿瘤进展、延长患者的生存期[6]。结合疾病治疗经验,既往治疗中,多采用吉非替尼抑制肿瘤生长,全脑放疗是常用治疗手段,但治疗后脱发等不良反应明显,一定程度上影响患者的生存质量以及患者的治疗耐受程度、参与性[7]。所以,需进一步优化疾病治疗工作,以促进患者预后。头部伽玛刀是定向、立体放射技术,对脑部转移瘤控制率高[8]。另外,可以减少化疗药物使用,提高患者的生存率[9]。伽玛刀是放射技术治疗的特定形式,基于放射理念,病理类别不同的肿瘤会产生不一样的射线敏感度,可基于肿瘤大小体积、病理类别、解剖方位等确定治疗方案及放射剂量。能将射线集中于肿瘤集中部位,且能清晰地看到脑转移瘤的病灶附近情况,通过MRI 图像可发现,肿瘤与健康组织的边界划分很显著,便于靶区的精准绘制以及制定相对应的治疗方案。在治疗继发性颅内转移肿瘤时采用的伽玛刀方法的原理机制是肿瘤细胞具有超的杀伤力、加快肿瘤细胞死亡以及产生血管效应。基于某层面看,放射高剂量区域的肿瘤细胞会加快凋亡速度,放射低剂量区域的肿瘤细胞容易使染色体分解及破坏细胞器,进而有效控制细胞分裂进度;此外,靶区肿瘤血管的细胞会出现肿胀、脱落、内皮增生,管壁玻璃形状发生变化、厚度增加,最终形成血栓,导致血管被堵塞。双管齐下实现肿瘤细胞生长进度的有效管控。另外,放射效应需具备剂量及时间的高度依赖性。单次高剂量射线可立即杀死肿瘤细胞。其中脑转移瘤是放射早反组织,占位体积较小,可清晰呈现原病灶发展情况,所以成为最理想的GKS 治疗适应症。伽玛刀可定向放疗,NSCLC脑转移瘤治疗后,以准直器对准靶点致组织局限性盘状坏死,单次可治疗多个病灶。伽玛刀可利用三维集数,单次可治疗多个病灶,靶区可得到适形照射,提高了放射抵抗肿瘤反应性[10]。头部伽玛刀与全脑放疗联合治疗的基础上,缩短了患者的治疗时间,提高了患者的治疗耐受性与安全性[11]。本文结果显示,联合治疗后观察组NSCLC脑转移瘤患者的KPS评分(78.60±5.60)分高于对照组的(73.20±5.50)分,不良反应脱发率60.00%、头痛率20.00%、肝功能损害率2.50%均低于对照组的90.00%、50.00%、30.00%,P<0.05。另外,观察组治疗总有效率90.00%高于对照组的82.50%,但差异不明显,P>0.05。本文结果与石莉莉等[12]研究结果有一致性,治疗后观察组KPS评分高于对照组,脱发等不良反应发生率低于对照组,P<0.05。
关于脑转移瘤伽玛刀治疗后是否加全脑放疗尚存争议。多数学者认为, 多发性脑转移瘤在伽玛刀治疗后应辅加全脑放疗,尤其是在伽玛刀仅能治疗部分多发病灶时。全脑放疗的目的是针对影像检查所未能发现的隐匿性病灶, 以期减少伽玛刀治疗后复发的危险。笔者在临床实践中发现, 先行伽玛刀治疗可提高肿瘤靶区剂量、缩短治疗时间、减少放射治疗过程中残存肿瘤细胞加速再增殖的概率, 提高对肿瘤的杀伤作用, 但也不能忽视全脑照射的作用。伽玛刀治疗后联合全脑放疗, 可杀灭影像学检查未能发现的微转移灶, 延长脑转移瘤患者的生存期,减少复发率,提高疗效。笔者体会,治疗中需注意事项:① 多发占位最长直径应不超过3cm,单次照射病灶不宜超过4 个,若病灶直径小于2cm 可一次性治疗68 个;② 单发转移瘤直径不应超过4cm;③ 以往大多认为颅内高压、神经缺失症状是伽玛刀治疗禁忌症,但现代医学研究表明对此类患者提供正确有效的对症干预后(甘露醇、激素等)也可根据其实际情况适时选择伽玛刀治疗;④ 体积较大并且数量较多者可行分次分割照射;⑤ 肿瘤体积较大(超过30cm3)者可分次切除;⑥ 伽玛刀治疗时周边剂量宜25Gy 左右,但应考虑此剂量可能会对头皮、颅神经、脑组织造成一定伤害(到达耐受极限);⑦ 伽玛刀治疗脑转移瘤与临床控制原发疾病同样重要,提示应在正确治疗脑转移瘤的同时积极控制原发疾病,从而达到更为满意的治疗效果;⑧ 经伽玛刀治疗后应积极预防肿瘤卒中、癫痫或其持续状态、脑水肿(顽固性)、脑梗死等相关并发症。
综上所述,NSCLC脑转移瘤致死风险较高,积极的治疗是提高患者生存质量、延长生存时间的关键。其中,头部伽玛刀加全脑放疗预后效果理想。
