探索胸痛中心对不同入院途径的STEMI患者预后的影响
2022-10-28袁敏黄桂忠彭博刘华勇廖驰林梁东黄梦照黄永义黄丽军零达红
袁敏,黄桂忠,彭博,刘华勇,廖驰林,梁东,黄梦照,黄永义,黄丽军,零达红
(1.右江民族医学院研究生学院,广西 百色 533000;2.右江民族医学院附属西南医院,广西 百色 533000)
0 引言
胸痛是心肌梗死患者最常见的临床表现之一,对于极有可能患有心梗患者而言是需要迅速、准确且有效的诊断过程的[1]。以急性冠脉综合征(Acute coronary syndrome ,ACS)的临床表现相对严重,表现为冠状动脉疾病的突发性,临床表现可分为冠状动脉猝死,主要包括ST段抬高型心肌梗死、非ST段抬高型心肌梗死(Non ST segment elevation myocardial infarction , NSTEMI)和不稳定心绞痛(Unstable angina, UA)这几类。如若诊断为ACS患者,则需要尽早接受靶向治疗,才能够显著的改善临床预后[2]。在全世界,缺血性心脏病是促使死亡率不断增加的重要因素。在众多相对发达的国家及地区,导致死亡率升高和生活质量降低的主要原因也是心血管疾病。自本世纪以来,急性心梗一直是导致死亡的主要原因,每年在各类疾病致死率排名中都稳居前列[3]。
STEMI在ACS中发病率最高,也是世界范围内一个主要的死亡原因,比如在英国,就其占所有心肌梗死住院率的39%。STEMI是在冠状动脉粥样硬化和斑块破裂的基础上,血栓形成导致冠状动脉急性闭塞的一种临床综合症[4]。冠状动脉阻塞超过20分钟会对心肌细胞造成不可逆的损害。STEMI治疗的首要任务是快速恢复血管通畅,最大限度的挽救心肌细胞。在STEMI的治疗中,SOto-B时间及D-to-B与复发率和死亡率的关系在全球已得到公认[5]。
SO-to-B时间是指急性心肌梗死患者从胸痛发作到开通梗死血管所需要的时间,简化来说即为心肌总缺血时间。根据调查研究发现,早在2002年就有研究者发现球囊扩张时间与预后有关,但其研究结果却存在差异[6]。于是,在2016年Solhpour A等研究发现SO-to-B扩张时间在预测死亡率方面与D2B时间相比较的更具优势[7]。之后,林晓圳等在研究SO-to-B时间对STEMI患者预后的影响中发现SO-to-B时间小于6 h,通过两组的对照比较得出手术后的冠脉动脉血流率分级情况、术后ST段回落表现以及手术前后1天和1周的BNP等指标,最终得到的结果优于时间较长的B组,则说明SO-to-B时间缩短能够改善心肌灌注,减少心肌梗死范围,提高对心脏的救治率,使患者临床预后显著提升[8]。
CPC的发展建设、急救系统转运效率不断完善和区域协同救治模式的共同发展都持续性的促进了SO-to-B时间的缩短。当前我国SO-to-B时间的中位数是3.3~3.5 h,发达国家及地区这一时间中位数是2~3 h,可以直接看出我国STEMI患者的救治率因SO-to-B时间的延长而与西方国家存在一定距离[9]。SO-to-B时间的延误主要包括患者入院时间的延误和医疗系统时间的延误。而这两大时间的延迟中由于患者存在不确定性,其患者的延迟时间不在可控范围内。究其原因主要是患者及家属对于急性心梗的认知缺乏,家属对于知情同意考虑时间过长,从而延误了SO-to-B时间,导致其严重影响治疗效果。目前通过CPC的建立以及认证发展、区域协同救治模式的不断完善,故对于医疗系统的延迟时间能够在可控范围内,能有效的缩短SO-to-B的时间[10]。郑伟在研究STEMI发病患者在球囊扩张时间延误的主要影响因素中,发现主患者的就医决策延迟是主要的影响因素。另外,还包括其他的影响因素如患者的职业、是否患有相关的心脏疾病、发病急缓、症状表现等。郑伟还发现患者在转运过程中紧急医疗服务的使用率很低,影响紧急医疗服务使用率因素中主要包括接受教育程度、是否有医疗保险、对疾病的认知程度,胸痛程度以及所处地区的医疗条件等因素。通过观察发现多数患者只有在胸痛症状明显加重的情况下才会选择紧急医疗服务转运。其次,还包括家属对相关手术的知情同意时间过长导致手术的签字时间过久,从而使SO-to-B的时间延长,降低了救治率[11]。美国已证明建立胸痛中心是可以提高ACS抢救率,降低死亡率,改善预后的有效措施,并且它还有助于检测肺栓塞,主动脉夹层和低危ACS,从而减少误诊,漏诊和过度治疗。
“D-to-B时间”,是心肌梗死患者入院至初次球囊扩张的时间,决定了急性心肌梗死患者接受再灌注治疗的重要因素,也是急性心梗病人能否及时获救的一项重要指标,所以对于急性心梗患者必须争分夺秒在最短的时间内开通闭塞的血管,及时恢复缺血心肌的血液供应,使心肌受损程度能够降到最低,从而对急性心梗患者进行及时有效的救治。而目前国内在指标中对于D-to-B的时间要求均需要≤90min。同时,D-to-B时间也是应用最早评价STEMI患者经皮冠状动脉介入治疗(PPCI)质量的量化指标,因此,缩短D2B时间对于救治急性心梗患者具有重要的意义。为了进一步了解当前D2B的治疗时间管理情况,从而对其相关影响因素进行分析,更好的为CPC的时间管理及流程提供建设性的建议和理论依据[12]。
“CPC”建立的目的就是为了便于更安全、经济有效的管理到急诊科就诊的有心肌缺血症状的低中危患者。虽然这些部门最初是为了应对急性心肌梗死患者的紧急治疗需求而开发的,但现在大多数集中在低风险的心梗人群,包括多数胸痛就诊的急诊患者,也能够享受到CPC的便利。这些专门的部门被称为胸痛中心,胸痛观察单位和胸痛急诊单位。随着需求的增加,据统计,CPC建设已达到上千个,并且还在持续增长。
百色市人民医院2017年6月16日成立胸痛中心,2019年4月11日通过第一批中国胸痛中心认证,通过对不同入院途径的STEMI患者各时间节点进行研究,并对重要的时间点进行机制的探索,研究结果可为百色市人民医院的急性心肌梗死(AMI)患者的救治工作及CPC建设的持续改进提供依据,为临床工作提供一些参考价值,比如生存时间的延长,生存质量和存活率的提高。并且可以对我院医疗水平的提升和CPC优化提供一定的建议,促进我院CPC的国际化和标准化。
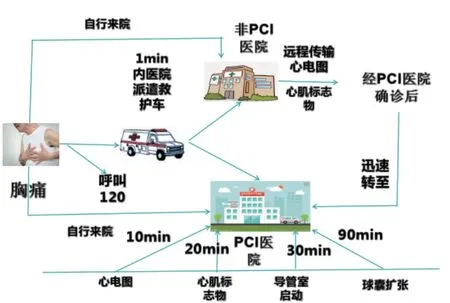
图1 胸痛中心转运大体流程
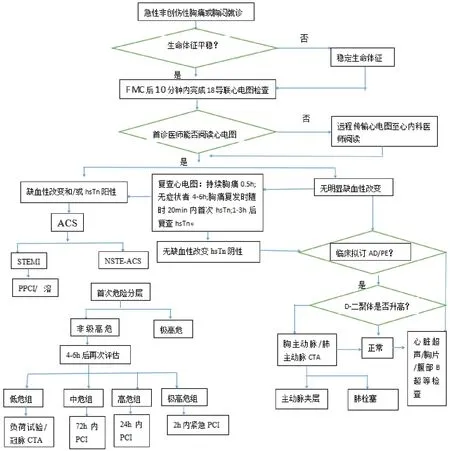
图2 急性胸痛诊疗思路与流程
1 资料与方法
1.1 一般资料
回顾性分析2017年6月16日至2021年10月30日于百色市人民医院治疗并诊断为STEMI。并由百色市人民医院心血管内科成功行PPCI的163例STEMI患者。人选标准:符合心肌梗死通用定义;发病12 h内入院,或发病12~24h胸痛仍不缓解或血流动力学不稳定的患者;PPCI成功且术中获得TIMI3级血流的患者。排除标准:胸痛症状持续超过1天、胸痛症状已经消失;院前溶栓成功者;信息缺失者;因STEMI入院但未行PCI者[13-15]。
1.2 方法
所有入选患者的资料均来自中国胸痛中心认证数据管理云平台(网址:https://data.chinacpc.org/),所收集的数据获得了医院研究伦理委员会的批准。依据来院途径的不同方式分为A组(120接诊组,23例)、B组(自行就诊组,102例)和C组(转院组,31例),患者均来源于百色市区内。选择收集百色市人民医院胸痛中心成立后因STEMI而行PCI治疗的患者作为研究对象。收集上述病人的发病时间、入院时间、首次接触时间、球囊时间、性别、年龄、预后、并发症等,分析不同组别各时间节点及相关因素是否有差异,并收集患者的心血管临床不良事件(如术后感染、术后心力衰竭、恶性心律失常等),以分析不同入院途径对患者预后的影响如何。
1.3 观察指标
比较三组患者的D-to-B时间、SO-to-FMC时间、FMC-to-B时间、SO-to-B、术后并发症、性别、年龄、预后等因素。
1.4 统计学分析
SPSS软件19.0用于统计分析。连续变量以均数±标准差(±s)或中位数土四分位数间距(四分位数1-四分位数3)表示(M±Q)表示,分类资料组间比较采用卡方检验,连续变量资料组间比较采用方差分析和秩和检验。对有统计学差异的变量采用Kruskal-wallis H进行组间两两比较,用Bonferroni法校正P值,分类数据以例数和百分比表示。P值<0.05被认为差异有统计学意义。
2 结果
2.1 A组、B组与C组的比较情况(如表1所示)
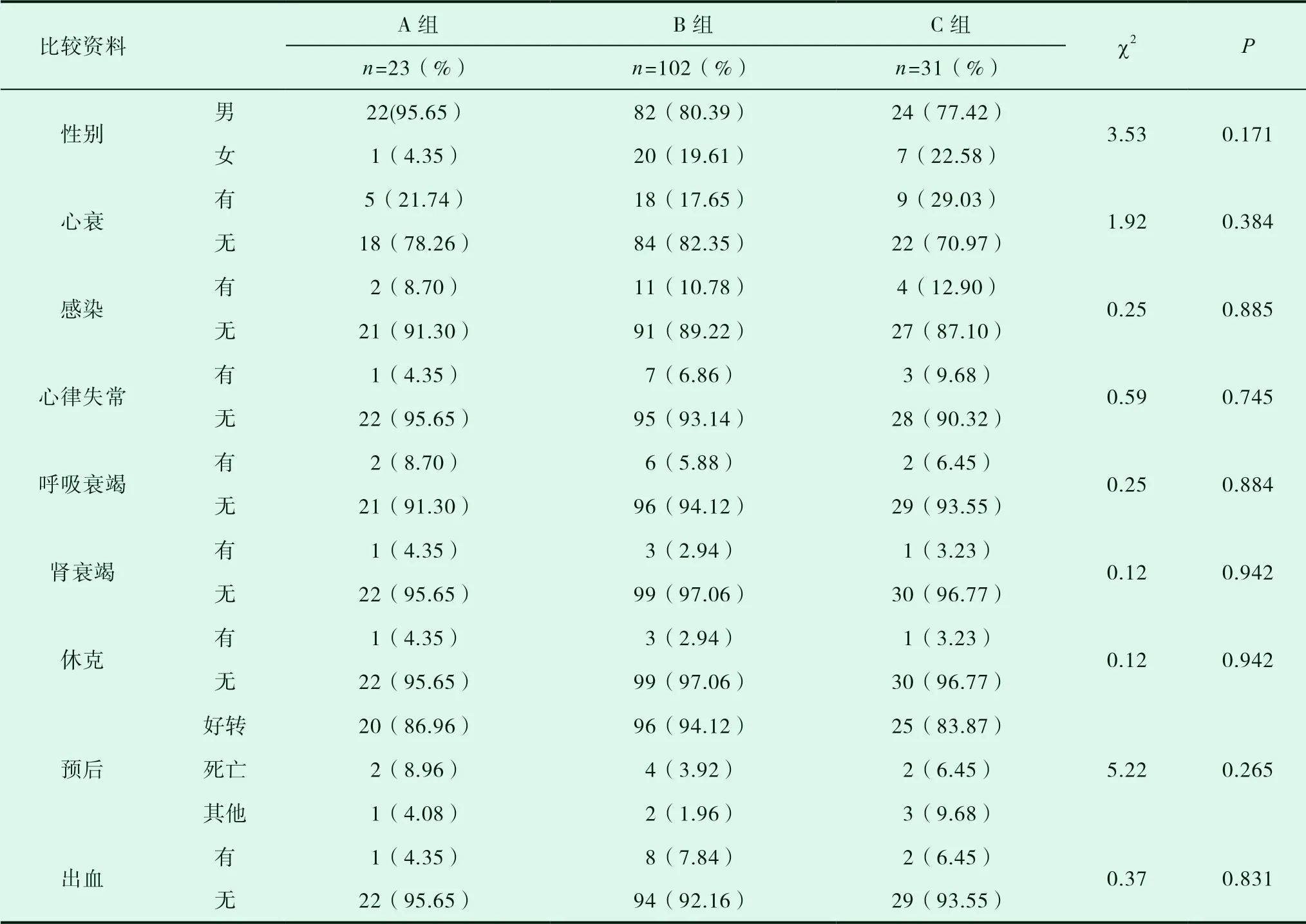
表1 组间分类资料的比较[n(%)]
三组间性别、术后心力衰竭、术后感染、术后恶性心律失常、术后呼吸衰竭、术后肾衰、休克、术后出血及临床预后之间差异无统计学意义(P>0.05)。
2.2 A组、B组、C组的相关指标比较(如表2所示)

表2 组间变量资料的差异性比较
研究表明,三组间的住院治疗总费用、住院天数之间、年龄差异无统计学意义(P>0.05)。
2.3 A组、B组、C组的关键时间节点的比较情况(如表3-表5所示)
由表3可知,B组的SO-to-B时间1552.08min最 长,C组 的1253.32min最 短;B组 的D-to-B时 间99.67min最 长,C组 的73.84min最 短;B组的SO-to-FMC时间1397.90min最长,C组的1056.23minmin最 短;C组 的FMC-to-B时间180.48min最长,B组的101.37min最短。总平 均FMC-to-B时 间1382.51min、D-to-B时 间85.08min、 SO-to-FMC时 间1192.55 min、FMCto-B时间126.19min。其中SO-to-FMC时间占SO-to-B时间最大,由此可得,发病首次接触(SOto-FMC)时间是对心肌再灌注影响最显著的时间节点。
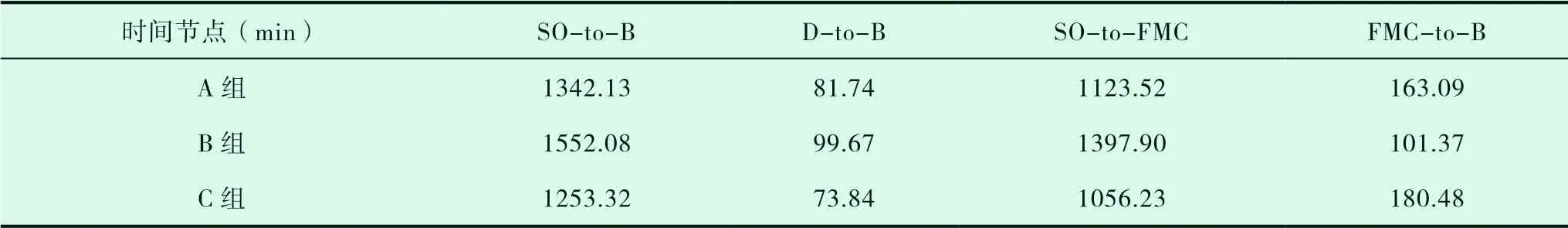
表3 关键时间节点均值的比较
由表4、表5可知,C组的D-to-B时间最短,B组的D-to-B时间最长,A组、B组、C组的门球时间差异有统计学意义(P<0.05),进行组间两两比较得出:A组与B组之间P>P',A组与C组之间P>P',B组与C组之间P=0.002,P<P',说明A组与B组、A组与C组之间门球时间差异无统计学意义,而B组与C组之间门球时间差异有显著性意义,C组的门球时间要显著短于B组;B组的FMC-to-B时间最短,C组的FMC-to-B时间最长,A组、B组、C组的FMC-to-B时间差异有统计学意义(P<0.05),两两比较得出:A组与B组之间P=0.22,P>P',A组与C组之间P=0.21,P>P',B组与C组之间P=0.00,P<P',说明A组与B组、A组与C组之间首次接触-球囊时间差异无统计学意义,而B组与C组之间首次接触-球囊时间差异有显著性意义,说明C组的首次接触-球囊时间要显著长于B组;C组的SO-to-B时间、SO-to-FMC时间最短,B组的SO-to-B时间、SO-to-FMC时间最长,三组间SO-to-B时间、SO-to-FMC时间差异无统计学意义(P>0.05)。
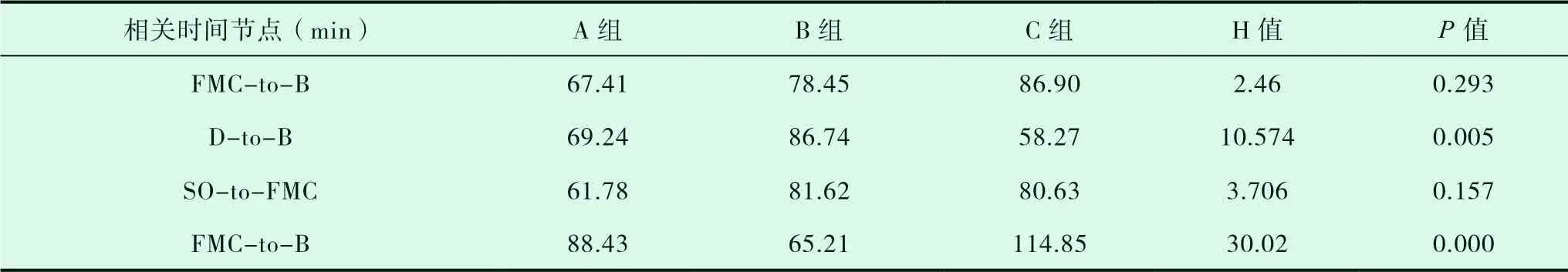
表4 关键时间节点的秩均值比较
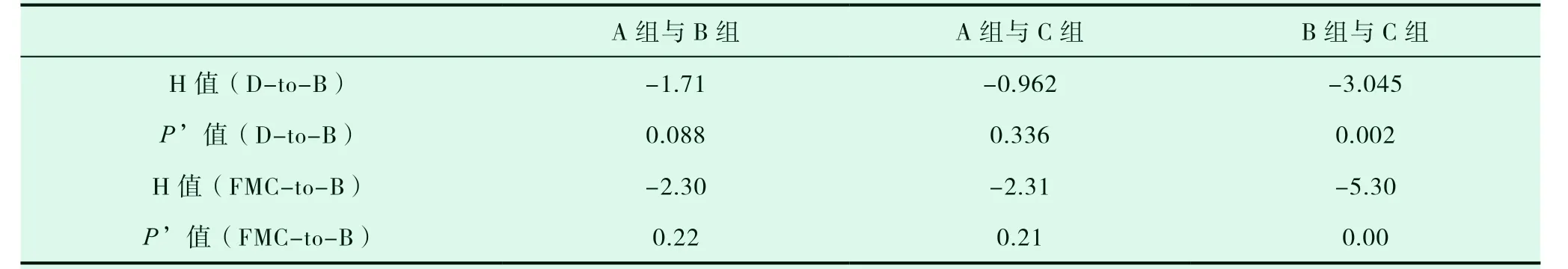
表5 组间D-to-B、FMC-to-B时间差异的比较
2.4 三组间各个时间段的中位数比较
由表6可得,C组的SO-to-B时间的中位数最长,A组的SO-to-B时间的中位数最短;C组的D-to-B时间的中位数最短,B组的D-to-B时间的中位数最长;A组的SO-to-FMC时间的中位数最短,B组的SO-to-FMC时间的中位数最长;B组的FMC-to-B时间的中位数最短,C组的FMC-to-B时间的中位数最长。
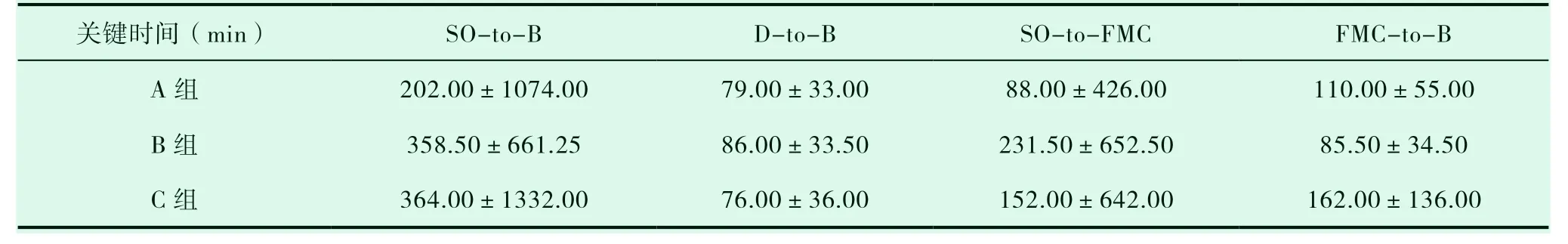
表6 三组关键时间节点的中位数±四分位数间距(M±Q)
3 讨论
目前心血管疾病是中国患者的首要死因[16-18],患有心血管疾病的人约有2.9亿[19-21],其中STEMI患者正在逐渐增加。STEMI救治的最重要措施是缩短从发病到进行再灌注的总缺血时间。当前国内外指南Ⅰ类推荐通过PPCI的方法对STEMI患者进行再灌注治疗。建立胸痛中心的主要目的一直都是尽量缩短STEMI患者总再灌注时间。我国相比发达国家的STEMI治疗有明显差距。胸痛中心对STEMI患者救治的目标是要缩短STEMI患者的总缺血时间,所以我们必须关注从发病到再灌注的每一个环节。
SO-to-B时间是指急性心肌梗死患者从胸痛发作到初次开通梗死血管所需要的时间,简化来说即心肌缺血的总时间。大多数研究重点都在D-to-B时间上,而SO-to-B时间却很少见到报道。Solhpour等人根据SO-to-B时间的时间不同,将患者分为3组,同时也对D-to-B时间进行分组,对两个时间点以及患者死亡率进行研究,发现患者的死亡率与D-to-B时间无关,但与SO-to-B时间有关,SO-to-B时间与D-to-B时间相比,与死亡率和梗死面积具有更好的相关性,STEMI护理的重点应该放在早期治疗和缩短SO-to-B时间的时间上,而不仅是D-to-B时间上。Menees[22]等人通过对96738例涉及PCI的STEMI患者进行研究,发现D-to-B时间在3年里显著下降,但是,住院患者的死亡率并没有下降。总得来说,STEMI的管理重点应该放在SO-to-B时间上,必须要有效的进行社区和患者的教育,以帮助患者缩短心肌缺血的时间。同时,在院前开启治疗,与接收医院进行快速的沟通以及做好区域化系统规划更有助于冠脉再通。
SO-to-FMC时间是指患者发病到首次接触医疗的时间。本研究表明,其所占SO-to-B时间的比例最大,即SO-to-FMC时间是影响心肌缺血最为显著的关键时间节点。虽然CPC的建立缩短了D-to-B时间和FMC-to-B时间,但是SO-to-FMC时间仍然影响着整个抢救系统,而且目前对于SO-to-FMC时间的研究较少。Ming-wei Wang等[23]人将胸痛患者分为胸痛教育组和对照组,通过对361609人进行研究发现胸痛教育组的SOto-FMC时间要短于对照组,教育组的死亡率要明显低于对照组。2001-2011年全国PCI住院率增加了2倍,然而院内的死亡率并没有变化[24],西方发达国家的AMI的死亡率为5%-6%低于我国的死亡率10%[25],我国的SO-to-FMC时间平均为4h要长于美国的SO-to-FMC时间[26],因此,缩短SO-to-FMC时间更有助于缩短患者的心肌总缺血时间,更有助于降低病死率。为进一步有效缩短SO-to-FMC时间,我院也可开展中国近期实施的一项关于胸痛社区的教育计划,即每个社区都成立当地的咨询室,宣教小组,由医疗保健人员和其他相关人员组成,这些人员均经过培训。可以提供更好的社区干预,有效地提高社区居民对胸痛的认识和警觉,有效的缩短SO-to-FMC时间,从而提高治愈率,降低病死率,有效改善患者的心功能和治疗后的生活质量。此外,还可以开展研讨会、会议和社交媒体(微信群、QQ群、抖音、快手)的形式,对医生、护士、急诊室、救援中心和相关工作人员等进行持续教育与沟通,同时还可以在社区服务中心举办科普展览、发放宣传册及工作坊,使这些社区人群能够认识到早期识别胸痛并就诊对挽救生命,改善预后的重要性[27]。
D-to-B时间是最早应用于对STEMI患者PPCI质量评价的量化指标。根据研究表明D-to-B时间与STEMI患者1年内死亡率有相关性,即死亡率随门-球时间延迟而不断增加。不同来院方式对STEMI患者再灌注时间的延迟有不同的影响,呼叫EMS会比自行就诊更明显缩短再灌注时间。实现院前明确诊断、绕行急诊和监护室,是减少院内环节的主要途径。本院的STEMI患者总平均门-球时间85.05min,已经达到<90min的国际标准,其中转院组门-球时间73.84min最短,分析其原因就是转院的STEMI患者由胸痛中心专科医师出诊接回,在院前基本能诊断明确并获取患者家属行PPCI治疗的口头同意,做到在院前已启动导管室,绕行急诊及CCU直接送入导管室,显著减少院内环节的延误。A组中位数79min,C组的中位数为76min,A组比C组的时间长,原因A组接诊急救医师而非心内科专科医师,虽然经过培训,但缺乏明确诊断的专业自信心和获取知情同意的主动性,多数无法做到院前启动导管室。而自行来院组患者门-球时间中位数86min相对最长,自行来院的患者,从医院大门到进入导管室间的院内环节比呼叫“120” 更为复杂,比如患者家属未到场、进入非专科门诊、对病情的不了解等。本研究发现D-to-B在三组间只有B组与C组间差异有统计学意义,而A组却没有体现出优势,可能有以下几个方面的原因:我院尚处于胸痛中心建设的初级阶段,对胸痛患者的转运流程可能还不够熟悉;我院位于西南边陲地区,交通不便、路况不佳及商贩较多等因素对转运有一定的影响;120接诊的医师接待的速度还不够迅速,急救意识方面还不够高。因此,为了有效的缩短D2B的时间,我院也可以在急诊科设立一个胸痛诊室,由心脏病专家轮流坐诊,当胸痛患者入院后,由这些胸痛专家诊断,不用请示心血管内科医师会诊,直接与介入室联系行PCI术。转院患者均在外院确诊为STEMI,并在转院前医生与医生之间通过电话或微信联系并填写转诊表(包括就诊信息、转诊信息、转诊目的以及联系方式等)。在患者到达医院之前,急诊科医生同时启动工作,心脏病专家也常驻现场。这样更有利于缩短心肌总的缺血时间。同时,提高PCI技术也可促使D-to-B时间的缩短[28-29]。
FMC-to-B时间:国际指南已将以前的门-球囊时间更改为从FMC到实施再灌注的时间作为追求目标。如欧洲指南提出的目标是FMC-球囊时间应在90min内完成。Hira 强调现在的重点是将FMC-to-B时间控制在60min内[30]。FMC-to-B时间涉及区域内医疗机构间的协调运作,救治方案的统一规范和胸痛救治信息网络建设等。从本院的实际数据来看,总的FMC-to-B时间126.19min,其中C组的患者的FMC-to-B时间中位数162 min最长,可能有以下原因:120医师、基层医院的医师的诊断不够及时;当地急救系统调度缓慢。未来应加强对基层医院及急救医师培训,升级急救调度机制,提高基层医院转运比例。SO-to-FMC时间:随着介人诊疗技术的普及,越来越多的医院开展PPCI,但STEMI患者住院死亡率并无明显改善,主要原因之一是患者延迟。本研究发现,本院STEMI患者SO-to-FMC时间1192.55 ,其中B组1397.90 min最长,可能是患者家庭经济实力、教育、交通水平以及对急性心肌梗死的不了解所致。所以,加强宣教,提高人们对STEMI的认识,才能缩短STEMI患者的SO-to-FMC的时间,从而缩短心肌总的缺血时间。
STEMI患者在整个救治中经历发病-FMC-进入医院大门-实施再灌注的过程,只有缩短患者延迟及缩短医疗体系内延迟两手抓,才能改善预后。比如:(1)年龄方面:由于人口老年化的增加,老年人口的基数越来越大,相对于年轻的青壮年而言,老年心梗患者会更为严重,其一,是随着年龄的增加身体器官和组织生理功能逐渐退化;其二,是可能伴随其他的并发症,如糖尿病,高血压等。因此大大加强了手术的难度,使D-to-B时间延长,不利于患者的救治。为了应对此类不良情况,所以,建议医护人员在接诊年龄较大的患者时应重点注意其病情变化及生命体征状况,及时明确的进行医患沟通,减少不必要的流程,进而缩短D-to-B时间。(2)入院方式:可分为主动和被动两大组,即:自行来院组,其主要延迟原因是签署知情同意书时间过长,另外一组是呼叫“120”组和非PCI医院转诊组,其主要延迟原因是导管室占台。因此建设区域协同救治模式显的尤为重要,可显著缩短CPC对于被动组的D-to-B时间,但仍需增强对不同来院途径的流程优化。建立区域协同救治模式,对于就诊于非PCI医院的STEMI患者而言,可通过便捷的转诊方式和实施统一的再灌注流程,缩短再灌注时间。研究发现,CPC成立后,呼叫“120”入院患者的D-to-B时间显著缩短,达标率有明显提升。其主要原因是急救系统的不断完善,加上院内流程的层层配合,在入院前完成大量筛查,减少了大量步骤,最后直接进入导管室,故极大地缩短了院内环节的延误。然而多数患者发病后直接就诊于非PCI医院,未能接受PPCI治疗,所以推广区域协同救治模式,能够促进CPC的完善,缩短D-to-B时间,从而提高急性心梗患者的救治率。(3)疾病认知:根据魏腾飞等人的研究可以知道,患者及家属对于急性心梗的认知程度会影响D2B的时长,患者和家属对于该疾病的认知缺乏,会造成救治时间的延误。所以需增强群众对心血管相关疾病知识的健康教育,提高其鉴别能力,了解急性心梗发作的临床表现和急救措施,缩短救治时间,拯救心梗患者生命。(4)经济因素:由于PCI的费用相对高昂,对经济状况不太乐观的患者及家属而言,会犹豫不能够及时支付费用,而浪费时间,会造成D-to-B时间延长,因此,为了缩短D-to-B的时间,可以采取一定措施,简化手续办理流程,给经济困难人群申请一定的经济资助,实现真正的病有所医。(5)政策支持:现如今我国已通过认证的胸痛中心已经超过1000多家。且国家霍勇教授介绍,CPC建设现已纳入国家政策,国家卫生计生委办公厅下发关于加强急性心脑血管疾病急救体系建设的通知中提到,网络医院要逐步完善并形成胸痛中心、卒中中心诊疗模式,缩短再灌注治疗时间,进一步提高急性心脑血管疾病医疗救治水平。
综上,可以发现D-to-B的流程中存在一定的影响因素,年龄,对疾病的认知,入院途径,经济情况和政策支持等均对D-to-B有影响。影响程度根据具体范围而定,对其影响因素采取一定的措施,则能够达到缩短D-to-B的目的,从而增加救治率,降低死亡率。
本研究结果表明:不同入院途径对STEMI患者的预后没有差别;还有两种可能就是,SO-to-FMC时间过长,由于院前时间的过度延长,而导致患者失去了最佳再灌注时间所致;本研究的患者数量过少尚不足以证明这三种不同入院方式的差异性。同时本研究也存在一定的局限性,首先我们的研究是回顾性研究,尽管数据均是从云数据库中获得,但是也可能存在一定的偏差和误差。
建立完善的CPC,促进非PCI等医院的接诊和转运效率提高,不仅能缩短D-to-B时间,还能促进SO-to-B时间的缩短,从而实现对心肌总缺血时间的缩短。SO-to-B是一个极为重要的时间,它涵盖了几乎院前急救的全部时间,魏腾飞等人研究表明将心肌梗死的救治时间从“院前急救”,提前到了“发病即时救治”是一个重大的进步[31]。另外,需要医疗系统的更好相互配合与完善,医院也需要加强对相关疾病的知识宣讲,使患及家属对该疾病有相关的认知。建设科学的区域协同转运和规范的急救体系才能够有效的提高急性心肌梗死患者的救治率,达到临床治疗的目的。
