中国肺癌患者真实世界免疫检查点抑制剂相关性肺炎的流行病学分析
2022-07-26吴建辉储香玲王李强林心情谢晓鸿谢梦青邓海怡杨伊霖邱桂焕周茂林邓佳茜潘柏林秦茵茵苏春霞周承志
吴建辉,储香玲,王李强,3,林心情,谢晓鸿,谢梦青,赵 静,邓海怡,杨伊霖,邱桂焕,周茂林,孙 霓,李 茹,4,陈 萤,邓佳茜,曾 晨,潘柏林,秦茵茵,刘 明,苏春霞,周承志
1.呼吸疾病国家重点实验室,国家呼吸系统疾病临床研究中心,广州医科大学附属第一医院,广州呼吸健康研究院,肿瘤内科一区,广东 广州 510120;2.同济大学附属上海市肺科医院肿瘤科,上海 200433;3.河南大学生命科学学院,河南 开封 475001;4.河南大学临床医学院,河南 开封 475001;5.广州医科大学第一临床学院,广东 广州 510182
近年来免疫检查点抑制剂(immune checkpoint inhibitor,ICI)已经改变了肺癌的治疗现状,相比于化疗时代,ICI可以显著延长肺癌患者的生存时间,已成为局部晚期和晚期驱动基因阴性的非小细胞肺癌(non-small cell lung cancer,NSCLC)患者的首选治疗手段[1-2]。然而,ICI相关的不良反应也逐渐引起关注,ICI在激活免疫细胞攻击肿瘤的同时,也能通过多种机制造成机体器官的损伤,严重时可危及生命,这种独特的不良反应称为免疫相关不良反应(immune-related adverse event,irAE)。一项纳入20项随机对照试验的研究[3]表明,免疫检查点抑制剂相关性肺炎(checkpoint inhibitor-related pneumonitis,CIP)是最常见的致命性程序性死亡[蛋白]-1(programmed death-1,PD-1)/程序性死亡[蛋白]配体-1(programmed death ligand-1,PD-L1)抑制剂相关的致命性irAE。CIP目前仍缺乏大型流行学数据,其发病率仍有争议,既往研究[4-6]显示,CIP的发病率为3%~19%。
CIP缺乏典型临床表现,常见症状为咳嗽、呼吸困难、发热、胸痛,且近1/3的CIP患者发病时无明显症状[7-9]。CIP不及时治疗容易发展为致死性的不良反应事件,因此,识别CIP的危险因素能为CIP提供防治策略。既往研究[10]显示,PD-1抑制剂比PD-L1抑制剂有更高的CIP发生率。此外,高龄、肺纤维化、间质性肺疾病、自身免疫性疾病、鳞癌、既往胸部放疗病史等都是CIP发生的高危因素[11-16],我们的既往研究[17]也表明,高水平的IL-6和低水平的白蛋白是影响严重CIP发生的独立危险因素。然而,这些研究更多是基于小样本量患者进行的,使得其结论的可信度十分有限。对于CIP的治疗,尽管目前有多种指南指导,真实世界中CIP的治疗现状以及转归总结的大型研究仍然有限。基于此,我们开展了本项中国真实世界肺癌免疫治疗的CIP发病率流行病学研究,并进一步总结CIP的特征,了解其治疗现状和转归。
1 资料和方法
1.1 研究对象
本研究分析了2019年1月—2021年9月在广州医科大学附属第一医院和上海市肺科医院肿瘤科经病理学诊断为肺癌且首次接受ICI(抗PD-1和抗PD-L1)治疗的患者,包括临床试验以及非临床试验的患者,研究随访截至2022年4月。非肺癌、外院首次免疫治疗、外院发生CIP后转入、无法确定是否接受ICI的临床试验患者或安慰剂组患者被排除在外。
1.2 一般资料
从电子病历系统中收集免疫队列首次接受ICI时的基线临床数据,包括人口统计学信息(性别、年龄),肺癌病理学类型,免疫治疗时间、免疫药物、免疫治疗方案(单药或联合化疗)以及免疫治疗的线程(新辅助治疗和辅助治疗、一线治疗、二线治疗、三线及以上治疗)。对于诊断CIP的患者,收集CIP的发生时间、等级、治疗方案和转归等信息。观察期定义为首次ICI暴露到最近一次随访之间的天数;CIP发生时间定义为首次接触ICI到肺炎发病之间的天数。根据中国的节气特征,我们对季节和月份关系的定义分别为春季(3—5月),夏季(6—8月)、秋季(9—11月)和冬季(12月—次年2月)。CIP的严重程度采用不良事件通用术语标准5.0版(CTCAE 5.0版)进行分级。在激素剂量的定义中,小剂量为泼尼松<7.5 mg或等效剂量,中剂量为7.5~30.0 mg或等效剂量,大剂量为30.0~100.0 mg或等效剂量,超大剂量为100.0~250.0 mg或等效剂量,冲击剂量为大于250.0 mg或等效剂量。
1.3 免疫检查点抑制剂相关性肺炎的定义及诊 断
CIP的诊断和鉴别诊断遵循美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)、美国临床肿瘤学会(American Society of Clinical Oncology,ASCO)、癌症免疫治疗学会(Society for Immunotherapy of Cancer,SITC)和欧洲肿瘤内科学会(European Society for Medical Oncology,ESMO)的指南。CIP的诊断标准如下[7-8]:①ICI用药史;② 出现新的/恶化的症状,包括咳嗽、呼吸急促、发热或不发热等;③放射影像中可归因于ICI的新原发灶;④ 根据实验室和(或)组织学检查排除其他诊断,包括细菌性肺炎、肺结核、肿瘤进展等(但当抗感染治疗无效时,允许CIP合并感染)。当患者被诊断为1级CIP时,标准②可能不存在。所有案例的胸部CT均由至少两名有经验的呼吸科医师进行阅片,评估其他临床资料并确定诊断。对于可疑案例,进行多学科团队讨论并最终确定。
1.4 统计学处理
采用SPSS 25.0软件进行统计分析。连续变量使用中位数或四分位数间距(interquartile range,IQR)表示。两组基线特征比较中,连续变量且满足正态性分布时采用独立样本t检验,不满足时使用独立样本的秩和检验;分类变量表示为n(%),采用χ2检验或Fisher精确概率检验比较两组的差异。发病率定义为总体或各亚组中接受ICI治疗的患者在随访期间发生CIP的比例。所有显著性检验均为双侧,P<0.05为差异有统计学意义。
2 结果
2.1 免疫治疗患者的基线特征以及CIP的发病率
研究共纳入2 031例免疫治疗患者(图1),其特征见表1。我们对比了CIP患者与非CIP患者的基线特征,发现两组患者在性别、年龄、免疫治疗方案以及线程等方面差异有统计学意义,与非CIP组患者相比,CIP组患者男性、老年(>65岁)、联合治疗、晚期治疗一、二线免疫治疗的患者比例更高。在总队列中,CIP的发生率为7.2%(147/2 031)。在CIP发病率的对比中,我们发现各亚组中CIP的发病率差异很大。在各亚组中,男性、>65岁、鳞癌、联合治疗、抗PD-1单抗、晚期治疗中一线治疗和二线治疗的发病率更高。此外,我们发现不同年份的CIP发病率有逐年下降的趋势。
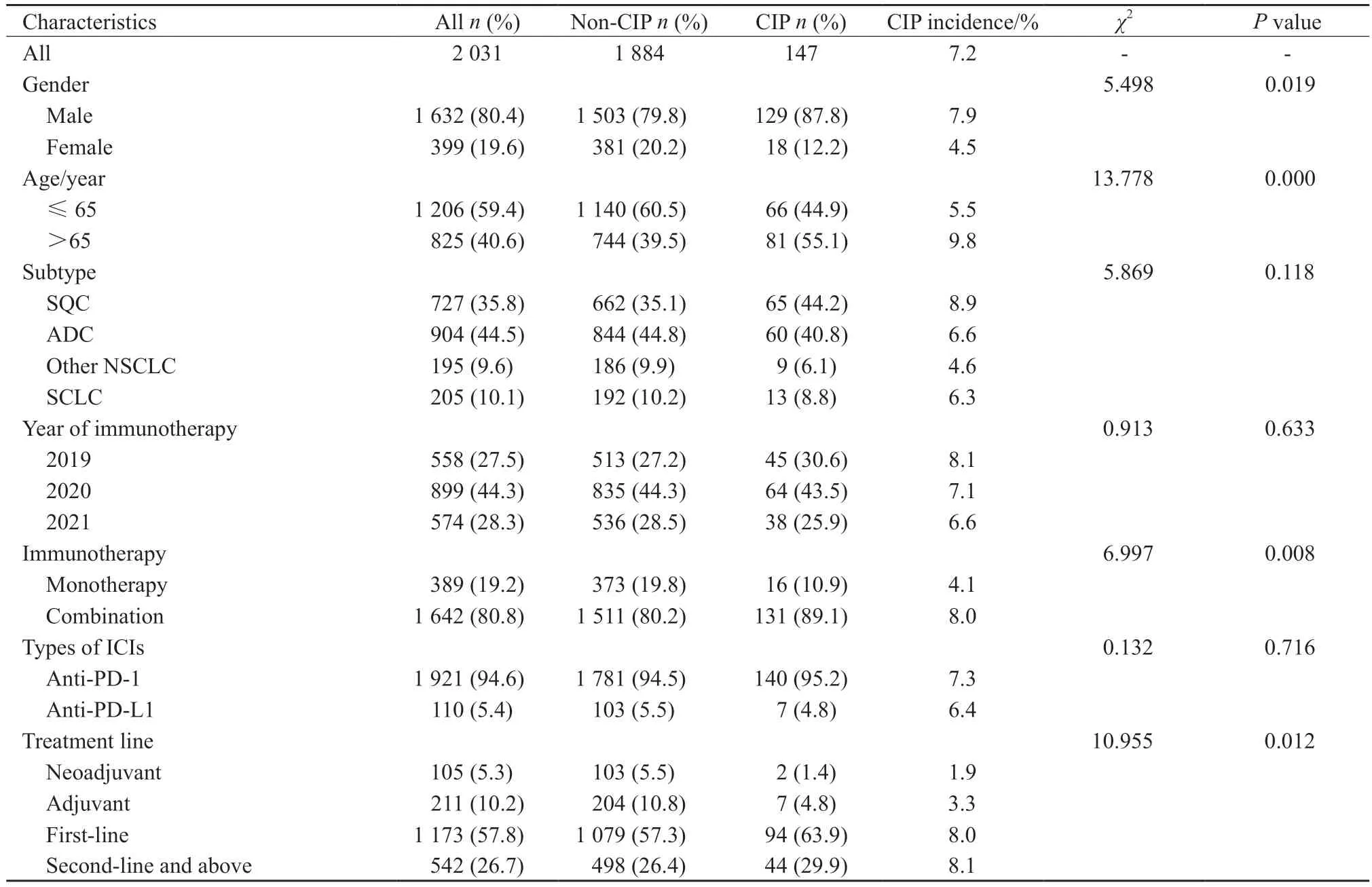
表1 免疫治疗队列的患者特征和亚组CIP的发生率Tab.1 Patient characteristics of the immunotherapy cohort and incidence of CIP by subgroup

图1 研究设计及患者筛选流程图Fig.1 The flow chart of study design and patients inclusion
2.2 不同等级CIP患者的特征对比及CIP重症率
总人群CIP重症率为2.6%,致死率为0.4%;发生CIP人群重症率为35.4%,致死率为6.1%。对147例CIP按严重等级进行分组,两组患者的特征见表2。147例发生CIP的患者中,男性占87.8%,中位年龄为66岁,以鳞癌和腺癌为主,多数为晚期治疗患者。两组患者的特征在性别、年龄、病理学分型、免疫治疗方案、ICI类型以及线程等方面差异均无统计学意义。在所有CIP患者中,重症患者占35.4%。各亚组的对比中,男性、腺癌、单药、抗PD-L1单抗、新辅助治疗和晚期一线治疗的患者有着比较高的重症率。在年龄的各亚组中,我们发现≤65岁和>65岁两组患者的重症率相当。

表2 CIP患者特征和重症率Tab.2 Patient characteristics and severe rate of CIP
2.3 CIP发病的时间规律与季节分布
为进一步了解147例CIP患者的发病规律,我们总结了CIP的发病时间以及分布(图2A~C)。本研究中CIP的中位发病时间为148(63~242) d,有两个发病高峰(图2D),分别是免疫治疗后60~90 d及150~210 d。总体而言,CIP的发病时间主要集中在首次免疫治疗开始1年内,前3个月的发病风险最高,占所有发病患者数的33.6%,此后的发病率逐渐递减。为研究CIP的发生与季节的关系,我们进一步统计了各个月份以及各个季节的CIP的发生率。我们发现,CIP在1—2月以及7—12月都有着比较高的发病率,而这个时间段正对应秋冬季节;在季节分布图(图2C)中,我们也得出了类似的结果。本研究发现相对于春夏,季秋冬季节CIP发病率更高,尤以秋季为甚。
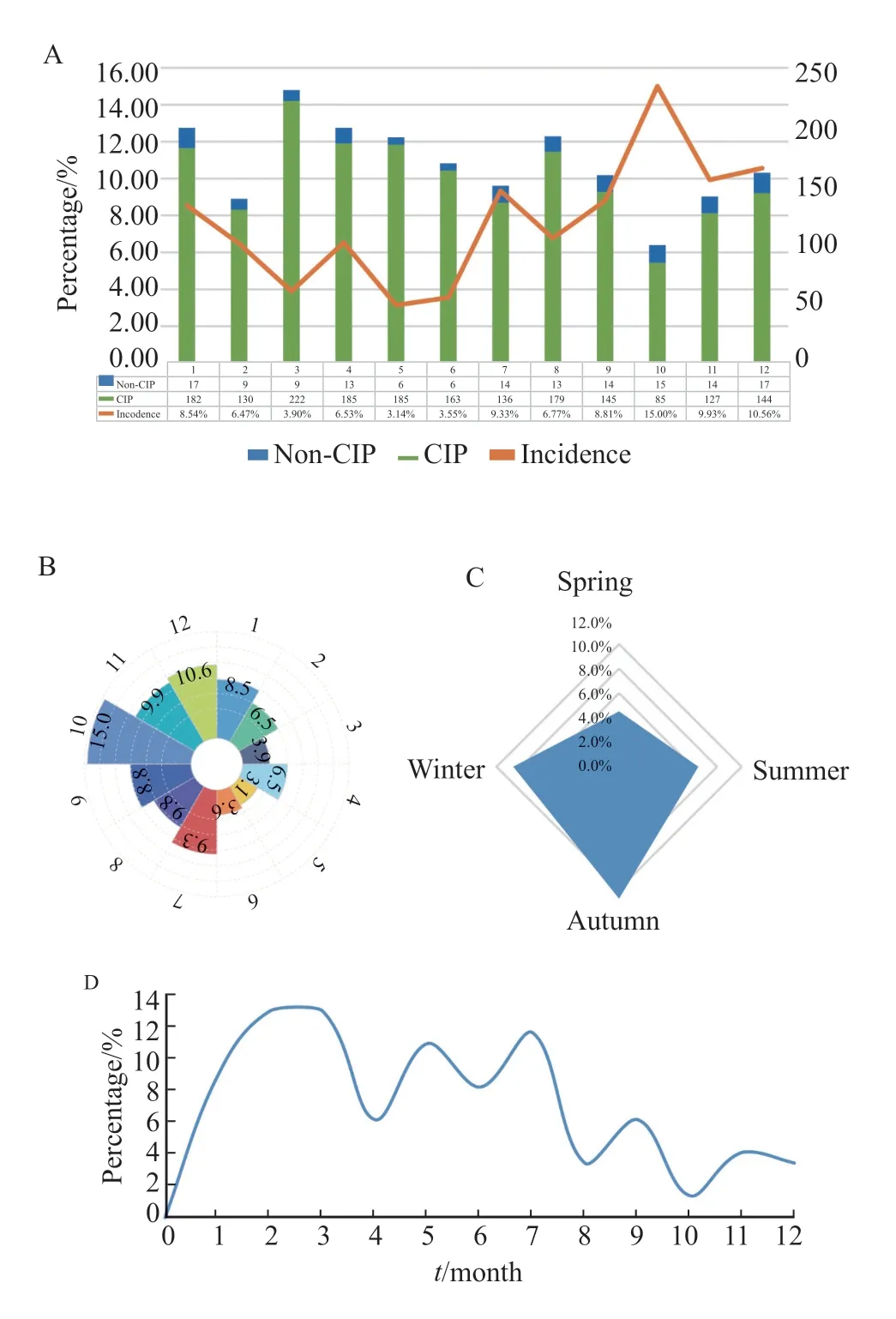
图2 CIP发生率及发病时间分布Fig.2 Incidence of CIP and distribution of CIP onset time
2.4 CIP的治疗现状和转归
我们对发生CIP后接受免疫抑制治疗的现状进行了总结(表3)。在总体CIP人群中,免疫抑制治疗率为76.2%(112例),这些患者都接受了激素治疗,61例(54.5%)患者经激素治疗后CIP好转或完全恢复,22例(19.6%)患者在接受激素治疗后疗效不显著,进一步联用了其他免疫抑制剂,包括人免疫球蛋白18例,吗替麦考酚酯2例,托珠单抗2例,其中14例患者接受二线治疗后CIP预后良好,3例患者CIP情况进一步恶化,5例患者因CIP死亡。在初始应用激素剂量的对比中,36.8%的轻症患者未使用激素治疗,47.4%的患者接受了大剂量激素治疗;而在重症患者中,73.1%的患者接受了大剂量激素治疗,17.3%的患者接受了超大剂量激素治疗。在治疗转归的对比中,我们发现大部分轻症CIP患者(97.9%)预后良好,仅2.1%的轻症患者CIP出现恶化加重,无轻症患者因CIP死亡。而在重症患者中,71.2%的患者在治疗后预后良好,11.5%的患者尽管接受了免疫抑制治疗病情仍进一步恶化,此外有17.3%的患者因CIP死亡。

表3 CIP患者的治疗及转归Tab.3 Treatment and outcomes of CIP patients

图3 CIP总患者转归及治疗方案Fig.3 Outcomes of CIP patients and treatment protocol
3 讨 论
当前CIP的发生率仍有争议,临床研究中报道的发生率为3%~5%,部分真实世界数据显示CIP发生率高达9.5%~19.0%[5,12,18]。临床研究与真实世界CIP的发病率差异是值得重视的,一般认为真实世界研究的数据更能反映CIP的发病率,与真实世界患者相比,临床研究中纳入的人群往往是经过选择的,规避了一些发生肺炎的风险,从而导致观察到更低的CIP发生率。在本研究中,免疫治疗队列中2 031例肺癌患者所有级别CIP的发病率为7.2%,与临床研究相比其发病率显然更高。然而,与既往肺癌队列CIP发生率相比,本队列的CIP的发病率更低。Cho等[12]纳入167例NSCLC免疫治疗患者,所有等级的肺炎发生率为13.2%;Suresh等[18]纳入205例肺癌患者,所有等级的肺炎发生率为19%;Atchley等[19]纳入了315例主要接受纳武利尤单抗(76.5%)或帕博丽珠单抗(22%)治疗的肺癌患者,CIP的发生率为9.5%。尚无法确定真实世界肺癌免疫治疗人群CIP发病率差异巨大的原因,可能的原因主要包括上述研究与本研究存在样本量小、人种差异、资料收集完整性等差异。
临床研究中发现,新辅助免疫治疗出现不良反应的的风险较低[20],出现CIP的风险更低。本研究观察到,在不同线程中CIP的发生率以及发生风险是不同的,与一线及以后的线程相比,新辅助治疗和辅助治疗的CIP发生率明显更低,这可能是接受新辅助治疗患者本身状况较好,接受更少的免疫治疗次数所致。对于辅助治疗患者,患者在接受辅助免疫治疗时处于无瘤状态,减少了肿瘤相关免疫作用对机体免疫系统的刺激所诱发的CIP风险。但随着接受免疫治疗次数的增加,风险也相应地逐渐增加。Suresh等[18]研究也发现,随着ICI在晚期NSCLC的一线药物和Ⅲ期NSCLC的维持治疗,这些人群的CIP发生风险可能会增加。
对于CIP的发病时间已有较多的研究。既往研究[18-19]显示,CIP可能在任何时间发生,中位发生时间在2~3个月。与此前研究不同的是,在本研究中总体CIP发病的中位发生时间主要在148 d,其中轻症组为134 d,而重症组为156 d。我们发现轻症组中的发病时间远早于重症组,考虑到轻度CIP的发病具有隐匿性,随着病情的迁延进展最终发展为重症CIP,从而使得重症CIP患者的发病时间明显更长。此外,CIP的发病与季节的相关研究不多。一项研究[18]发现,CIP的发生具有季节性模式,冬季时节的病例数量增加,并认为ICI治疗、病毒感染与CIP可能存在相关性,季节性病毒感染可能促使CIP发生。与此前研究类似的是,我们标准化各个季节的CIP发生率后,发现CIP确实存在季节模式,秋冬季发生率更高。目前尚无研究比较秋冬季与春夏季CIP在感染特征方面的差异。CIP的发病高峰与病毒性肺炎的高发时间段都是秋冬季,与呼吸道病毒感染的季节模式类似[21],因此我们猜想秋冬季部分CIP的发病可能是由某些呼吸道病毒感染后诱导产生的。因此,对于接受免疫治疗的患者而言,必须注意在秋冬季预防肺部感染,从而避免感染诱发的CIP发生。
当前有关CIP治疗及转归的研究有限,大部分研究中CIP的治疗均符合指南要求,而治疗的转归仍有待总结。Fukihara等[22]研究显示,27例CIP患者中,20例(74.1%)患者接受了皮质类固醇激素治疗,17例患者出现好转,7例仅停用了ICI,未接受皮质类固醇激素治疗的患者,5例出现好转。Suresh等[18]发现39例CIP患者均接受了皮质类固醇激素治疗,22例患者情况获得改善;14例对激素治疗无效的患者中,5例接受二线方案(人免疫球蛋白、吗替麦考酚酯、英孚利昔单抗)治疗,并有4例获得改善。与此前研究类似,本研究发现大部分轻症CIP患者预后转归较好,而在重症CIP患者中,27%的患者预后不佳,这些预后差的患者有一半死于CIP。本研究中,22例患者接受二线免疫抑制方案治疗,14例(63.6%)治疗后CIP预后良好,3例患者CIP情况进一步恶化,5例患者因CIP死亡。结合此前研究,我们认为激素疗效不佳的CIP患者可从进一步的免疫抑制治疗中获益。
本研究仍存在许多局限性。首先,本研究为回顾性研究,其次,本研究并未纳入吸烟、基础疾病、PD-L1表达量、相关基因表达情况等指标;最后,本研究仅入组两个中心,代表性不足。
总之,本研究结果显示,真实世界肺癌患者免疫治疗时总人群CIP发生率为7.2%,重症率为2.6%,致死率为0.4%;发生CIP人群重症率为35.4%,死亡率为6.1%。CIP中位时间有双高峰特点,且秋冬季更高发;男性、老年、鳞癌、联合治疗、抗PD-1单抗、晚期一线及二线治疗的患者CIP发病率高。大部分CIP患者经过免疫抑制治疗后转归良好。这些流行病学研究结果将为确立肺癌患者CIP的防治策略奠定基础。
利益冲突声明:本文中所有作者均声明无利益冲突。
