不同术式内镜逆行胰胆管造影术对Oddi括约肌功能的影响研究进展
2022-07-14焦黎王军民
焦黎,王军民
河北医科大学第三医院消化科,石家庄 050000
胆总管结石是目前临床上较常见的消化系统疾病,好发于胆总管中下段,容易产生化脓性胆管炎等,严重者甚至危及患者生命[1-2]。内镜逆行胰胆管造影术(endoscopic retrograde cholangiopancreatography,ERCP)经过几十年的发展,目前已广泛运用于胆总管结石的诊断及治疗[3]。ERCP具有创伤小、疼痛轻、恢复快及术后并发症少等诸多优势,已成为治疗胆总管结石的首选方法[4]。ERCP的主要及新兴术式包括内镜下乳头括约肌切开术(endoscopic sphincterotomy,EST)、内镜下十二指肠乳头气囊扩张术(endoscopic papillary balloon dilation,EPBD),以及在此基础上发展而来的内镜下乳头括约肌小切开联合气囊扩张术(endoscopic sphincterotomy plus balloon dilation,ESBD)、内镜下钛夹乳头成形术(endoscopic endoclip papilloplasty,EEPP)等。
Oddi括约肌结构精巧、复杂,由胆总管括约肌、胰管括约肌及壶腹括约肌组成,其中胆总管括约肌位于胆总管末端,是胆总管最强的肌纤维及Oddi括约肌最主要的组成部分,其收缩可以关闭胆总管末端[5]。Oddi括约肌被喻为控制胆胰管通道的“阀门”,可有效防止十二指肠内容物的反流,防止细菌等逆行感染,同时又能间接调节胆汁及胰液的分泌和储存,对于维持胆胰管正常生理功能具有不可替代的作用[6]。如何在ERCP术中保护Oddi括约肌的功能越来越受到医师们的重视,本文就ERCP的几种常见术式对Oddi括约肌功能的影响进行综述。
1 EST对Oddi括约肌功能的影响
1974年,Kawai等[7]首次报道了ERCP下采用EST治疗胆总管结石,乳头括约肌切开直径通常≥1 cm(图1)。经过几十年的发展,EST技术已逐渐成熟,成为治疗胆胰疾病如胆总管结石、胆胰汇合部异常、胆管肿瘤、胰头肿瘤、壶腹周围癌、乳头旁憩室等的重要手段之一[6]。
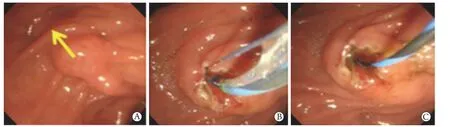
图1 内镜下乳头括约肌切开术操作过程Fig. 1 Operation process of endoscopic sphincterotomy
1.1 EST术后胆管测压的改变 大量临床研究表明,Oddi括约肌被切开后,其功能会永久丧失。钟文洲等[8]对198例胆总管结石患者进行研究发现,EST术后Oddi括约肌收缩压高峰值为(31.49±4.22) mmHg,收缩频率为(3.78±0.53)次/min,均明显低于术前[分别为(112.19±7.29) mmHg、(8.56±0.89)次/min],差异有统计学意义(P<0.05);术后Oddi括约肌基础压力[(8.23±1.03) mmHg]低于术前[(9.82±1.34) mmHg],但差异统计学意义(P>0.05)。Yang等[9]对139例胆总管结石患者进行研究发现,EST术后患者的胆总管压力、Oddi括约肌基础压力、峰值压力及收缩频率均显著下降,术后2年患者的Oddi括约肌收缩幅度及频率仍不能恢复。Berger等[10]对14例EST术后患者进行胆管测压发现,所有患者的胆管-十二指肠压力梯度均缺失,7例患者的十二指肠基础压力降为0,3例患者的相对肌动活动缺失,静脉注入抗胆碱能药物后,仅9例患者的Oddi括约肌基础压力及时相收缩频率能被观察到。由此可见,EST不仅会破坏Oddi括约肌平滑肌,而且会阻断十二指肠括约肌神经回路。
1.2 EST术后远期并发症发生率高 EST会导致Oddi括约肌功能丧失,从而造成一系列远期并发症,包括复发性胆总管结石、胆囊炎、胆管炎、肝脓肿、乳头狭窄等。上述远期并发症的发生机制可能是EST导致抗反流屏障消失,长期胆肠反流造成反复胆道感染及消化酶激活,从而破坏胆胰管内环境[11]。有研究表明,60%的患者术后会出现有症状或无症状的菌胆症[12]。
远期并发症中,结石复发最为常见,其发生率最高可达17%[13]。刘文博等[14]对357例胆总管结石患者行EST,其中结石复发组的乳头切口为(15.6±1.9) mm,显著大于未复发组的乳头切口[(7.9±2.2) mm],差异有统计学意义,提示乳头切口≥15 mm为患者术后结石复发的独立危险因素。这也暗示了由于括约肌被大幅度切开引起的肠道细菌逆行感染可能是结石复发的主要因素,其机制为肠道内的主要细菌革兰阴性杆菌反流入肝胆系统后,可以产生β-葡萄糖醛酸酶及磷脂酶A,分别水解胆汁中的结合胆红素及卵磷脂,其产物非结合胆红素及软脂酸与钙离子结合形成沉淀,易造成结石复发[15]。
一些研究表明,细菌定植、胆管内毒素成分对胆道系统的慢性炎性刺激可引起胆道系统上皮的改变,诱发胆管上皮癌变[13,16-17]。Wang等[17]对537例行EST术的患者平均随访3.4年,2.05%(11/537)的患者继发胆管癌,高于未行EST的对照组(0.65%),差异有统计学意义(P<0.05)。提示Oddi括约肌破坏的另一严重后果为显著增加胆管肿瘤的发生风险。对于此类患者,术后需密切随访,尤其对年轻患者,保护Oddi括约肌的功能非常重要。
目前,EST切开长度对Oddi括约肌功能的影响尚无定论,普遍的观点认为Oddi括约肌切开越长越容易引起肠胆反流。近年来,为了保护Oddi括约肌功能,EST已由早期的大切开向小切开转变,但括约肌切开的具体长度尚无统一标准[18-20],有待进一步研究。
2 EPBD对Oddi括约肌功能的影响
EPBD是治疗胆总管结石的常用方法,最先在1983年被Stanitz等[21]作为一种保护Oddi括约肌功能的方法提出。EPBD的具体操作方法为通过十二指肠镜到达十二指肠乳头,经造影导管将导丝插入胆总管,然后移去导管,根据结石大小及胆管梗阻情况,选取不同直径气囊扩张导管,沿导丝将头端带有气囊(一般直径4~10 mm,长度30~40 mm)的导管插入,缓慢注入造影剂(一般压力达8~12个标准大气压),待气囊完全扩张后,通过取石网篮或气囊来进行胆管取石[22](图2)。有研究发现,EPBD与EST在取石成功率方面无明显差别[23],但EPBD会导致术后胰腺炎的发生率增高[24]。
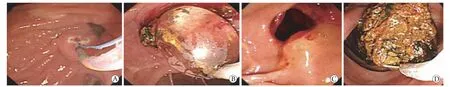
图2 内镜下十二指肠乳头气囊扩张术操作过程[22]Fig. 2 Operation process of endoscopic papillary balloon dilation[22]
2.1 EPBD对Oddi括约肌的保护作用 EPBD为使用气囊扩张乳头括约肌,而非切开,主要优点是可完全或部分保护Oddi括约肌功能,从而减少胆管炎、胆囊炎、结石再发等一系列远期并发症的发生。Yasuda等[25]通过对70例胆总管结石患者(其中35例患者行EPBD,35例患者行EST)的研究发现,术后1年EPBD组胆管积气发生率较EST组显著下降;术后1年,应用胆道测压法对行EPBD治疗的28例患者进行测压发现,术后1年基础压力为4.2 mmHg、峰值压力为74.6 mmHg,而术后1周基础压力为3.3 mmHg、峰值压力为58.3 mmHg,术前基础压力为9 mmHg、峰值压力为111 mmHg,由此可见,术后1年的Oddi括约肌压力较术后1周明显恢复,但仍低于术前水平。Tsujino等[26]采用EPBD治疗837例胆总管结石患者,随访(4.4±2.8)年发现,胆管炎及结石复发率分别为4.4%及2.2%,均较低。Mac Mathuna等[27]对猪模型进行研究发现,行EPBD(小气囊扩张直径8 mm)治疗后2 h、12~16周,猪的Oddi括约肌功能无明显改变,其推断EPBD能引起急性透壁炎症反应及慢性滤泡增生,而这些都不会改变乳头的结构及功能。
2.2 气囊扩张直径对Oddi括约肌功能的影响 上述研究均是应用直径小于1 cm的气囊进行扩张,然而对于直径大于1.2 cm的胆总管内大结石,需应用直径1.2~2.0 cm的大气囊行十二指肠乳头扩张(endoscopic papillary large balloon dilation,EPLBD)。气囊直径增大对Oddi括约肌的功能影响如何?以往研究也进行了相关探讨。孔雷等[28]根据气囊直径将565例胆总管结石患者分为8 mm组、10 mm组、12 mm组、14 mm组,发现随着气囊直径的增加,胆道积气的发生率逐渐增高,尤其当柱状气囊扩张到14 mm时,胆道积气的发生率高达58.7%,而8 mm组为5.5%。由此可见,气囊扩张直径越大,对Oddi括约肌功能的损害越大。Hisatomi等[29]也证实了这一点,他们对猪的胆道标本采用不同大小的气囊进行扩张,观察术后Oddi括约肌的组织学变化,发现8~10 mm的气囊不会损伤Oddi括约肌功能,直径12 mm的气囊扩张可导致部分管壁平滑肌撕裂,但不会引起穿孔,而直径>15 mm的气囊扩张可导致整个管壁平滑肌撕裂,引起穿孔。
有研究显示,气囊扩张直径大于1.2 cm是Oddi括约肌功能丧失的唯一因素[30]。Tsai等[30]回顾性研究了185例已行EPLBD治疗的胆总管结石患者,气囊扩张直径为(1.1±0.2) cm,结果显示55.7%的Oddi括约肌基础压力为0,16.2%小于10 mmHg,26.5%为10~40 mmHg,1.6%大于40 mmHg。由此可见,超过28.1%的患者接受EPLBD后对Oddi括约肌有保护作用(≥10 mmHg),而71.9%的患者Oddi括约肌基础压力丧失(<10 mmHg)。Kamezaki等[31]对153例胆总管大结石(直径>12 mm)患者行EPLBD(气囊扩张直径12~20 mm)治疗,随访4年,结石复发率高达49.4%。而王渊等[32]研究发现,气囊直径大小并不影响结石的复发,他们将343例胆总管结石患者根据气囊扩张直径分为较小气囊组(12.0~13.5 mm组)、中等气囊组(15.0~16.5 mm组)及较大气囊组(18.0~20.0 mm组),随访3.92(2.33,5.16)年,发现各组胆总管结石复发率分别为12.7%、15.8%及7.4%,差异无统计学意义(P>0.05)。
3 ESBD对Oddi括约肌的影响
由于EST及EPBD两种术式各有优缺点,为进一步改善治疗效果,弥补两种术式的不足,2003年Ersoz等[33]首先报道了用ESBD治疗大的胆管结石(直径>15 mm)。
3.1 ESBD的疗效及安全性 与传统术式相比,ESBD的取石率高,尤其对于胆总管大结石[34],且术后出血、穿孔等并发症发生率明显降低[35]。故该术式治疗胆总管结石逐渐在临床上开始推广。ESBD是在行乳头括约肌小切开(≤5 mm)后,根据结石大小及乳头情况给予不同时间及压力的气囊扩张。由于切开范围小,不会对Oddi括约肌造成不可逆的损伤,同时加上气囊对伤口的压迫作用,故其术后出血、穿孔等并发症的发生率明显下降,对于胆总管大结石,机械碎石率亦明显下降[36-39]。Ishii等[19]认为应该将ESBD作为一线方案用于治疗胆总管结石。
胰腺炎是ERCP术后最致命的并发症之一,EPBD术后患者发生胰腺炎的概率高达21%[22]。ESBD由于先行EST,使胆管与胰管开口分离,可以有效引导球囊扩张朝胆管括约肌而不是朝胰管括约肌方向伸展,减少了对胰管的压迫,明显降低了术后胰腺炎的发生风险[33,40-41]。
3.2 ESBD对Oddi括约肌的作用 ESBD对Oddi括约肌的切开长度小,可以有效保护Oddi括约肌功能。夏焱等[35]比较了EST(68例)与ESBD(90例)治疗老年胆总管结石的情况,结果显示,EST组反流性胆管炎发生率为2.9%,ESBD组为0;EST组结石复发率高达10.3%,ESBD组为2.2%。同样,Ishii等[37]的研究发现ESBD组术后胆管炎发生率低于EST组(0.9%vs. 1.8%)。孙敏等[42]对78例胆总管结石患者分别行ESBD与内镜乳头括约肌小切开(SEST),每组39例,术后通过胆管测压发现,两组胆总管压力相近,术后6个月随访时两组的胆管积气、胆总管反流及反流性胆管炎发生率相近。
3.3 关于ESBD的争议 关于ESBD对Oddi括约肌的作用及安全性,国内外也有不同的观点。Lyu等[43]对涉及997例患者的9个研究进行系统分析,结果提示ESBD术后胆管炎的发生率与EST及EPBD相比并无明显差异。李运红等[44]对60例胆总管结石患者行EPBD及ESBD治疗,每组30例,结果发现ESBD组术中及术后出血率高于EPBD组(10.00%、3.33%vs. 3.33%、0),分析其原因为ESBD对局部的血管是直接切割,而EPBD是钝性分离,所以ESBD的出血率较EPBD高。目前国内外关于ESBD的看法褒贬不一,尚需大样本的临床研究及长期随访探讨其术后并发症发生情况。
4 EEPP对Oddi括约肌的影响
4.1 EEPP的由来及作用 EST引起Oddi括约肌损伤并诱发的一系列并发症近年来逐渐受到重视,很多学者对损伤后如何修复十二指肠乳头括约肌、有效保护其功能进行了多种尝试。曾建平等[45]对14例EST术后患者经传统的开腹路径行十二指肠Oddi括约肌修复术,发现远期疗效可观,但围手术期并发症发生率为14.3%。2018年黄永辉等[46]首次提出利用和谐夹行十二指肠乳头成形术,并命名为EEPP,该方法行EST(切开≥1.0 cm)后留置胰胆管支架,并用和谐夹夹闭十二指肠乳头,3周后取出胰胆管支架。他们对3例患者及4只家猪实施了EEPP,术后3周患者的胆总管压力、Oddi括约肌基础压力、时相收缩幅度、时相收缩频率均与术前无明显差异,内镜下显示乳头完全愈合,且无出血、穿孔、胰腺炎等短期并发症发生,提示EEPP可加速乳头愈合,修复乳头的抗反流屏障,降低近期并发症的发生率。同时动物实验也得出了类似的结果,组织学研究显示与EST组比较,EEPP组有更少的中性粒细胞、巨噬细胞浸润,以及更高的α-平滑肌肌动蛋白(α-SMA)表达(P<0.05)[47]。以上研究均提示EEPP有助于保护Oddi括约肌功能,促进乳头切口愈合。这与Yan等[48]的研究结论相同。Yan等[48]开展的一项前瞻性研究对30例胆总管结石患者进行了EEPP治疗,术后3周,80%的患者Oddi括约肌基础压力>10 mmHg,7例患者有轻微出血,无穿孔发生。对患者随访12~25个月,仅1例患者结石复发。Fan等[49]对1例十二指肠乳头旁憩室胆总管结石患者行EEPP,术后3周患者的胆总管压力、Oddi括约肌基础压力、时相收缩幅度均有恢复,且7个月后未发生反流性胆管炎及结石复发,提示EEPP可以恢复乳头压力及功能,降低反流性胆管炎及结石复发的风险。
4.2 关于EEPP的争议 EEPP对Oddi括约肌是否会产生不良影响目前尚未明确。Fan等[49]研究发现,2例患者行EEPP术后3周Oddi括约肌基础压力剧增,提示EEPP可能会诱发Oddi括约肌狭窄。Ding等[50]则认为应用EEPP是非必要的,因为如果最初胆管结石形成是由于胆汁淤积或其他原因,而不是由于十二指肠液反流,那么,EEPP术后瘢痕愈合的乳头可能因加重胆汁淤积而增加胆管炎以及结石复发的风险。另外,如果患者存在十二指肠乳头旁憩室,可能会进一步延迟胆汁排空,增加胆管结石复发的风险。
5 其他保护Oddi括约肌方法的探索
目前国外一些研究对保护Oddi括约肌功能进行了新的探索。Ueda等[51]对66例胆总管结石合并急性梗阻性胆管炎患者未行EST而单纯行胆道塑料支架置入,术后3~4个月,48.5%的患者胆总管结石消失。同样,Hormati等[52]对431例胆总管多发大结石患者行单纯胆道支架置入及EPBD术,发现单纯胆道支架置入组的结石清除率为93.8%,高于EPBD组的78.3%。分析其原因可能为支架对结石的长期研磨、搅拌及结石的易碎性有利于缩小结石体积,从而促进其排出。故对于胆总管多发大结石,单纯行胆道支架置入亦是一线的治疗方法。
6 总结与展望
相较于EST、EPBD,ESBD、EEPP对Oddi括约肌的损伤较小,后两种术式术后胆总管压力无变化,结石复发、反流性胆管炎、胆囊炎等远期并发症的发生率明显降低。理论上,EEPP可促进十二指肠乳头愈合,修复乳头的抗反流屏障,恢复括约肌压力及功能。ERCP几种主要术式对Oddi括约肌的作用见表1。

表1 ERCP几种主要术式对Oddi括约肌的作用Tab.1 Effect on Oddi sphincter of several main operative methods of ERCP
然而,目前的研究尚存在一些不足,ESBD尤其是EEPP对Oddi括约肌的作用仍缺乏大样本的临床研究,远期并发症的随访时间偏短。未来需要大量的临床数据证实ESBD与EEPP这两种术式的优缺点,以及其对Oddi括约肌的具体作用。随着Oddi括约肌功能在胆胰疾病发病机制中被愈发重视,如何最大程度减少Oddi括约肌的损伤是临床医师共同追求的目标。临床上应重新认识Oddi括约肌的功能,探索对其影响最小、效果最好的ERCP术式,尽可能使患者得到合理且规范的治疗。
