受控衰减参数对非酒精性脂肪性肝病患者肝脂肪变性分级的诊断价值
2022-07-14付懿铭王春艳李忠斌王建军陈松海杨武才陈国凤纪冬
付懿铭,王春艳,李忠斌,王建军,陈松海,杨武才,陈国凤,2,纪冬,2*
1解放军总医院第五医学中心肝病医学部,北京 100039;2北京大学302临床医学院,北京 100039
非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)是指在无长期过量饮酒、药物及其他肝损伤基础上,肝脏脂肪变性累及5%以上,且与胰岛素抵抗(insulin resistance,IR)及遗传易感性密切相关的临床综合征[1]。NAFLD常与肥胖、2型糖尿病(type 2 diabetes mellitus,T2DM)、高脂血症、高血压病、代谢综合征(metabolic syndrome,MetS)密切相关[2]。NAFLD典型的肝脏组织学特征包括脂肪变性、小叶炎症、气球样变伴或不伴肝窦周围纤维化。其中,肝脏脂肪变性程度与炎症损伤及纤维化程度密切相关,也可据此进一步预测肝外疾病(如T2DM、高血压病等)的发病风险[3-6]。肝脏组织病理学检查被认为是肝脏脂肪变性分级的金标准[7-8],但属于有创操作,取样时存在误差,且可引起相关并发症,降低了诊断的准确性[9]。此外,脂肪变性的严重程度可能在治疗后几周内发生变化,组织病理学检查不易重复的缺点也限制了其在临床上的应用[10]。因此,临床上迫切需要有效的非侵入性诊断方法,以跟踪疾病过程并监测治疗效果。受控衰减参数(controlled attenuation parameter,CAP)是一项基于超声肝瞬时弹性成像平台定量诊断人体内肝脂肪变性程度的新参数,可以区分不同程度的肝脂肪变性[11-12],但以往研究样本量偏少,诊断肝脂肪变性分级的准确性较差。本研究基于肝活检的大样本回顾性研究,评价CAP诊断NAFLD肝脂肪变性分级的准确性。
1 资料与方法
1.1 一般资料 选取2015年1月-2020年12月在解放军总医院第五医学中心临床诊断为NAFLD的患者。纳入标准:(1)年龄≥18岁,接受肝组织病理学检查,且肝活检3 d内采用瞬时弹性成像检测仪(FibroTouch,无锡海斯凯尔医学技术有限公司)测定CAP值,1周内检测血清学指标;(2)无过量饮酒史(过去12个月每周饮用酒精量:男性<210 g,女性<140 g);(3)未应用乙胺碘呋酮、甲氨蝶呤、他莫昔芬、降脂药、糖皮质激素等影响脂质代谢的药物;(4)肝脏影像学表现符合弥漫性脂肪肝的诊断标准,且无其他原因可供解释;(5)有代谢综合征相关组分的患者出现不明原因的血清谷丙转氨酶(ALT)、谷草转氨酶(AST)、γ-谷氨酰转肽酶(GGT)持续增高半年以上[13-14]。排除标准:(1)合并其他类型肝病(如甲、乙、丙、戊型肝炎,药物性肝损伤,自身免疫性肝炎,酒精性肝病等);(2)置入起搏器、大量腹腔积液、右上腹有创口未愈者及孕产妇。本研究方案经解放军总医院第五医学中心医学伦理委员会批准(2019024D),所有患者均签署肝活检知情同意书。
1.2 CAP值测定 采用FibroTouch瞬时弹性成像检测仪测定CAP值。由两名经过专业培训并获得操作证书的技师参照操作手册进行检测。患者取仰卧位,右臂高举于头部,以充分扩大右侧肋间隙。选取右侧腋前线至腋中线第7~9肋间,并利用影像引导探头选取肝脏实质组织,避开肝脏中的囊肿、结节、血管瘤等可能影响检测准确率的部位。确定好合适的检测位置及角度后开始测量,每次测定需检测10次以上,取中位数作为最终检测结果。检测偏差值小于中位数值的1/3,成功率≥60%是有效测量的判断标准。同时检测肝脏硬度值(liver stiffness measurement,LSM)。
1.3 血清学指标检测 采用贝克曼库尔特AU5421全自动生化仪检测血清ALT、AST、GGT、碱性磷酸酶(ALP)、总胆红素(TBIL)、血糖(GLU)、血小板计数(PLT)、血白蛋白(ALB)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、三酰甘油(TC)、总胆固醇(TG)水平。计算肝脏脂肪变性指数(hepatic steatosis index,HSI)及空腹三酰甘油葡萄糖乘积(triglyceride-glucose index,TyG)。HSI=8×(ALT/AST)+BMI(女性+2,糖尿病+2)[15]。TyG=ln[三酰甘油(mg/dl)×血糖(mg/dl)/2][16]。
1.4 肝组织活检 均采用超声引导下肝穿刺活检术,肝组织常规行HE染色,根据临床需要加做免疫组化及特殊染色,如刚果红、PAS染色等。活检时,获得肝组织长度不小于15 mm。参照美国国立卫生研究院非酒精性脂肪性肝炎临床研究网病理工作组指南进行NAFLD的病理学诊断、疗效评估、NAFLD活动度积分(NAFLD activity score,NAS)及肝纤维化分期。依据肝小叶内脂肪变性的肝细胞数目将NAFLD肝脂肪变性分为4类:S0级,无脂肪变性(<5%的肝细胞有脂肪变性);S1级,轻度脂肪变性(5%~33%的肝细胞有脂肪变性);S2级,中度脂肪变性(34%~66%的肝细胞有脂肪变性);S3级,重度脂肪变性(>66%的肝细胞有脂肪变性)[13]。
1.5 统计学处理 采用SPSS 22.0、GraphPad Prism 6及MedCalc 11.4软件分析数据。正态分布的计量资料以±s表示,两组比较采用t检验,多组比较采用方差分析,进一步组间两两比较采用LSD-t检验;非正态数据以M(Q1,Q3)表示,组间比较采用Kruskal-WallisH检验;计数资料以例(%)表示,比较采用χ2检验;相关性分析采用Spearman相关,采用多元线性逐步回归分析CAP的影响因素;以肝组织病理检查结果为金标准,采用诊断试验计算不同CAP界值诊断肝脂肪变性的敏感度及特异度。P<0.05为差异有统计学意义。
2 结 果
2.1 不同肝脂肪变性分级患者的临床资料比较 本研究共筛选了622例NAFLD患者,排除合并乙型肝炎106例、丙型肝炎15例、酒精性肝病28例、自身免疫性肝炎8例、药物性肝损伤54例、肝豆状核变性6例,最终纳入405例,其中男258例,女147例,年龄(36.7±13.4)岁,体重指数(BMI)(26.6±3.1) kg/m2。根据肝脂肪变性病理学结果分为4类:17例无脂肪变性(S0级),75例轻度脂肪变性(S1级),163例中度脂肪变性(S2级),150例重度脂肪变性(S3级)。S2级、S3级的男性比例、年龄、BMI、AST、ALP、GLU、LSM、HSI、TyG与S0-S1级差异有统计学意义(P<0.05),但S2级与S3级间差异无统计学意义(P>0.05);各级的CAP及ALT变化趋势为:S3级>S2级>S0-S1级,差异有统计学意义(P<0.05)。各组GGT、TBIL、PLT、LDL-C、HDL-C、ALB、TC、TG差异均无统计学意义(P>0.05,表1)。
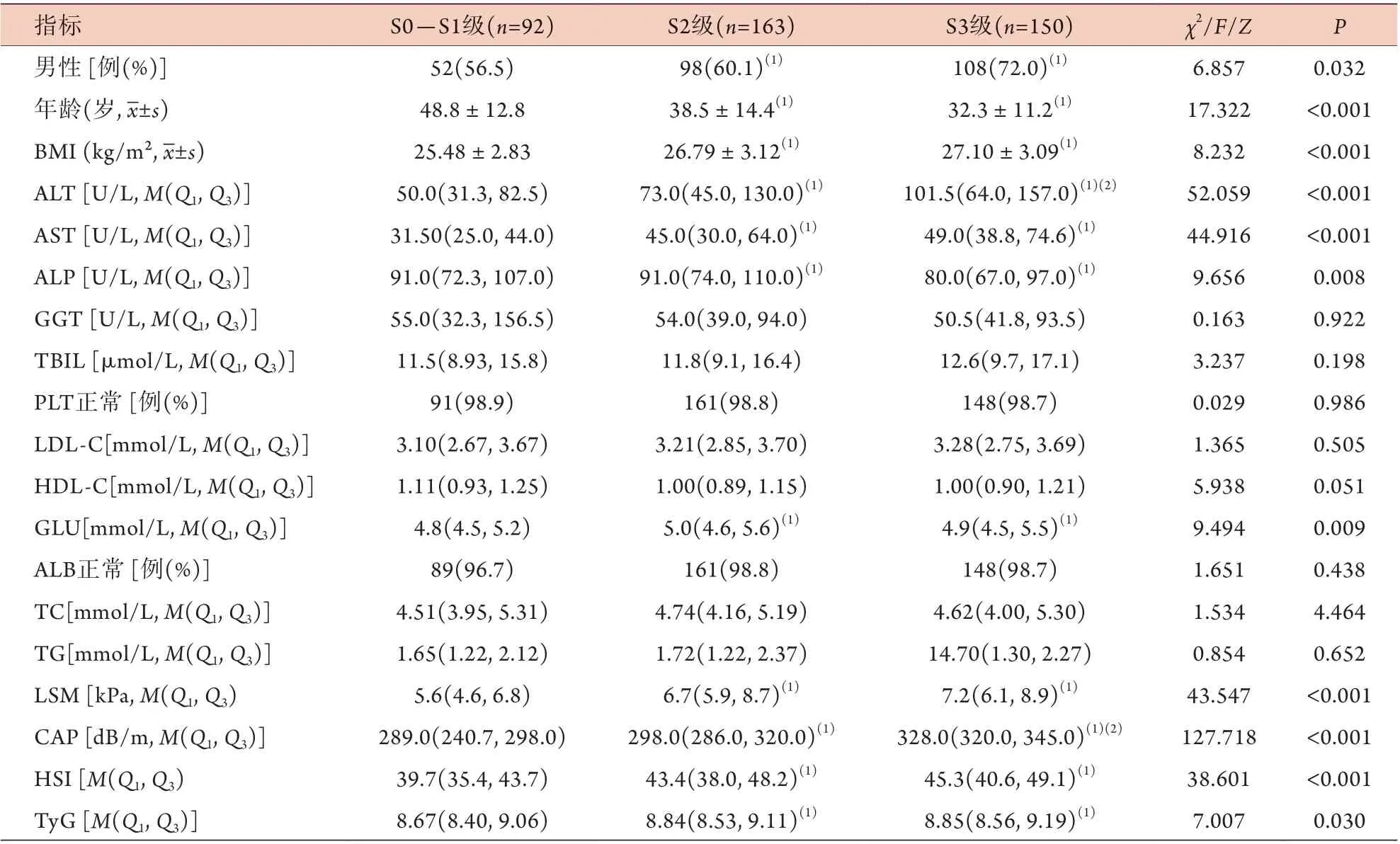
表1 不同肝脂肪变性分级NAFLD患者临床特点比较Tab.1 Comparison of the clinical characteristics of NAFLD patients with different hepatic steatosis index
2.2 肝脏CAP值的影响因素分析 Spearman相关分析显示,CAP值与性别(r=0.108,P=0.030)、BMI(r=0.167,P=0.001)、ALT(r=0.194,P<0.001)、AST(r=0.170,P=0.001)、LSM(r=0.018,P<0.001)呈正相关,与年龄(r=-0.215,P<0.001)呈负相关,与PLT、GLU、ALP、GGT、ALB、LDL-C、HDL-C、TG、TC无相关性(均P>0.05),肝脂肪变性分级与CAP值(r=0.713,P<0.001)、HSI(r=0.296,P<0.001)、TyG(r=0.141,P=0.004)呈正相关。多元线性逐步回归分析结果显示,肝脂肪变性分级是肝脏CAP值的独立影响因素(P<0.001,表2)。
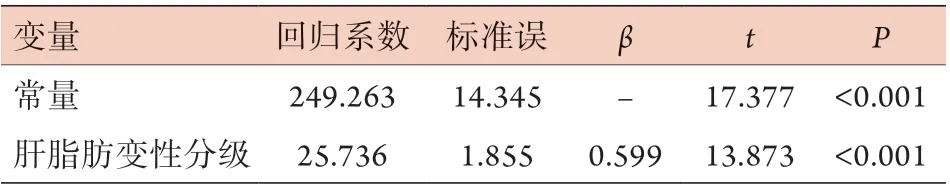
表2 NAFLD患者CAP值与临床特征的多元线性回归分析Tab.2 Multiple linear regression analysis of CAP values and clinical features
2.3 CAP、HSI及TyG对不同肝脂肪变性分级的诊断界值 以肝活检病理结果为金标准,绘制CAP、HSI及TyG诊断肝脂肪变性程度的ROC曲线,结果显示,CAP、TyG诊断S1级的受试者工作特征曲线下面积(AUC)优于HSI(P<0.05),CAP与TyG诊断S1级的AUC无明显差异(P>0.05)。CAP对S2、S3级的诊断效能均优于HIS、TyG(P<0.05,图1)。CAP诊断S1、S2及S3级肝脂肪变性的最佳界值分别为286、303、314 dB/m。其他诊断指标见表3。
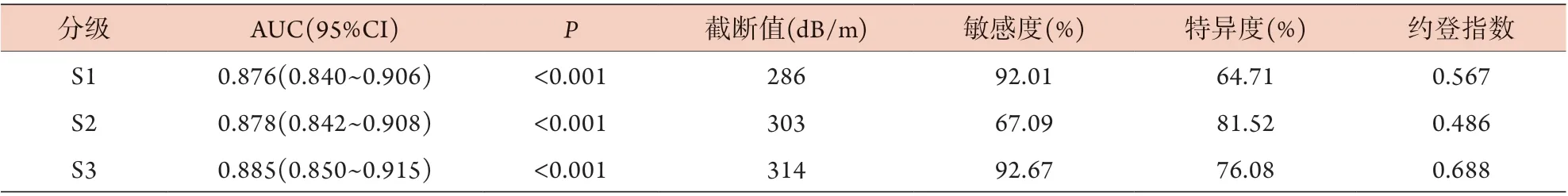
表3 CAP对NAFLD不同肝脂肪变性分级的诊断价值Tab.3 Efficiency indicators of CAP in diagnosis of different hepatic steatosis grades in NAFLD

图1 无创方法诊断NAFLD不同肝脂肪变性分级的ROC曲线Fig.1 ROC curve of hepatic steatosis grades diagnosed by non-invasive tests in NAFLD
3 讨 论
肝脂肪变性是发生在不同慢性肝病(如病毒性肝炎及酒精性肝病)中的常见病理改变,近年来其发生率逐渐增高[17-18]。最近研究发现,肝脂肪变性能加速疾病进展,可促使肝脏纤维化,甚至导致肝硬化[19-20]。而且脂肪变性能降低药物治疗的效果,特别是在伴有代谢综合征的情况下[21-22]。因此,在临床诊治中脂肪变性的检测及量化尤为重要。
肝活检被认为是肝脏脂肪变性分级的“金标准”,但其作为一种创伤性检查,有潜在的风险及并发症,不易被患者接受,难以反复进行。非创伤性方法主要包括基于血清生化指标的几种脂肪变性评分方法,包括HSI、TyG等,均未以肝组织病理学作为参考标准,较难评价其诊断敏感性及准确性,尚未在临床中普及应用[23]。在基于超声或磁共振成像技术的方法中,传统超声检查依赖于检查者的技术水平,且不能精确地区分脂肪变性的程度[24],磁共振技术在形态学诊断的基础上,从代谢方面评估肝脏脂肪变性的程度,并能定量分析肝脏脂肪含量,但成本高且程序复杂,难以在临床上普及[25]。CAP与脂肪变性的组织学程度密切相关,操作简单快速,能定量检测脂肪变性程度,克服了上述多种检查的限制。一项纳入19个研究的荟萃分析纳入了2735例患者(包括537例NAFLD患者),结果显示CAP诊断S1、S2、S3级肝脂肪变性的AUC分别为0.82、0.86及0.88,敏感度分别为0.69、0.77及0.88,特异度分别为0.82、0.81及0.78,最佳截断值分别为248、268及280 dB/m[12]。一项对115例慢性肝病患者(其中18例为NAFLD)进行性能评估的初步研究发现,CAP诊断S1、S2、S3级肝脂肪变性的AUC分别为0.91、0.95及0.89[26]。上述研究结果提示CAP与肝脂肪变性分级显著相关,但CAP区分不同程度肝脂肪变性的诊断阈值及其动态变化的临床意义尚待明确。本研究回顾性分析了我院5年来确诊的405例NAFLD患者的临床数据,以肝活检为“金标准”,评价患者的肝脂肪含量并进行分级,样本量大,具有一定的普遍性及代表性。结果显示CAP值与肝脏脂肪变性分级呈正相关,且相关系数较高(r=0.713,P<0.001),多元逐步回归提示CAP值能准确评价肝脂肪变性的程度。
本研究还对比分析了C A P、H S I、Ty G 对NAFLD肝脂肪变性分级的诊断效能。结果显示,在区分S1级肝脂肪变性时,CAP与HSI、TyG均有较高的诊断效能,CAP及HIS的诊断效能更好,二者无统计学差异;在区分S2、S3级肝脂肪变性时,CAP则表现出更高的诊断效能,其AUC优于HIS及TyG,最终表明CAP对各级肝脂肪变性程度均具有较好的诊断价值,与Sasso等[26]的研究结果一致。本研究还确定了CAP诊断S1、S2、S3肝脂肪变性的最佳临界值分别为286 dB/m(敏感度92.01%,特异度64.71%)、303 dB/m(敏感度67.09%,特异度81.52%)、314 dB/m(敏感度92.67%,特异度76.08%)。因此,CAP值无创定量检测肝脂肪变性具有较好的临床应用价值。本研究也存在一些局限性,如CAP值只用M型探头测定,腹壁脂肪可能对其存在一定干扰作用,此外,本研究未对结果进行多中心临床验证。
综上所述,本研究结果表明,CAP值对NAFLD肝脂肪变性分级具有良好的诊断效能。瞬时弹性成像技术具有操作简单、无创伤及可重复的特点,不需进行肝活检即能较准确地判断肝脂肪变性程度,还可动态监测肝脂肪变性的变化情况,临床应用价值较大。
