盆腔超声联合骨龄指数对女童性早熟的诊断价值*
2022-07-13盘梅淑马海英卢柳欢
盘梅淑,骆 峰,马海英,张 驰,卢柳欢
(广西医科大学第二附属医院,南宁 530007)
性早熟(precocious puberty,PP)是指青春期提早出现,主要原因是促性腺激素轴的过早激活,女童8岁以前、男童9岁以前出现性腺增大或出现第二性征,女童PP的发病率是男童的5~10倍[1]。PP分为中枢性PP(CPP)和外周性PP以及部分性PP或不完全性PP,单纯性乳房早发育(PT)属于不完全性PP[2]。PT和CPP早期均表现为8岁之前乳房发育,PT不伴有其他性发育的征象,需要密切随访,无需进行治疗[3];而CPP下丘脑—垂体—性腺轴(HPGA)提前激活,致青春期发育提前、生长加速,骨龄超过实际年龄,骨骺闭合速度加快,成年后身高低于预期身高。女童CPP通常最初表现为生长速度加快或乳房发育,身体出现第二性征,骨龄也快速成熟,骨龄超过实际年龄加快骨骺闭合速度,导致成年后身材矮小[4]。
多项研究表明,PP导致心理健康和行为问题的风险增加,如重度抑郁症和焦虑症等[5-6]。CPP伴有HPGA的提前启动,需用促性腺激素释放激素(GnRH)类似物进行干预[7],而PT患儿乳房早发育,多数会自发消退,发育呈自限性,仅需密切观察,定期随访[8]。由此可知,PP发生可能是渐进、停滞的,也可能会出现突然加速的情况,这就给儿科医生评估和诊断PP带来巨大挑战。因此,如何准确、尽早地鉴别PP的类型成为目前研究的重点。本研究旨在探讨盆腔超声检查联合骨龄检测在女童CPP中的诊断价值,为女童CPP的临床诊断提供参考依据。
1 资料与方法
1.1 一般资料 选取2019年8月至2021年8月因乳房发育就诊于广西医科大学第二附属医院儿童内分泌科的女童124例,年龄4.5~7.9岁。排除误服激素出现假性PP的患儿,有妇科或内分泌系统疾病、颅内肿瘤、生殖系统先天畸形的患儿,以及既往有子宫或卵巢手术史的患儿。所有患儿超声检查前均未进行相关治疗。
根据GnRH检测结果,阳性设为CPP组,阴性设为PT组。CPP组61例,年龄4.5~7.9岁,平均(6.66±0.88)岁;PT组63例,年龄4.9~7.9岁,平均(6.82±0.81)岁。两组患儿年龄比较,差异无统计学意义(P>0.05)。
1.2 超声检查 所有患儿均采用GE Voluson E10 Expert或迈瑞Resona7彩色超声诊断仪进行盆腔超声检查。受检者适度充盈膀胱,取平卧位,将探头置于患儿小腹耻骨联合上,清晰显示子宫长轴切面(子宫底部、宫腔、子宫颈于同一切面上显示)后冻结图像,测量子宫体长径(宫底到宫颈内口的距离)、子宫体前后径(垂直于宫体长径的最大前后距离)、子宫颈长径(宫颈内口到宫颈外口的距离)、子宫颈前后径(垂直于宫颈长径的最大前后距离);随后探头逆时针旋转,分别显示宫体短轴切面及宫颈短轴横切面后冻结图像,测量子宫体横径(宫体左右侧最大距离)、子宫颈横径(宫颈左右侧最大距离);随后侧动探头显示卵巢最长径及最宽径后,测量卵巢的长径、横径、前后径,记录数据,清晰显示最大卵泡之后冻结图像,测量最大卵泡直径。计算宫体长径与宫颈长径的比值、宫体前后径与宫颈前后径的比值,根据公式:体积=长径×橫径×前后径×0.523,计算宫体体积、宫颈体积、卵巢体积。卵巢体积取双侧卵巢体积的平均值,即卵巢容积=(左卵巢体积+右卵巢体积)/2。
1.3 骨龄检测 使用Siemens Multix Fusion Max摄取左手腕部正位X线片。拍摄方法:患儿正坐在检查床旁,左手腕自然放平,掌面朝下并紧贴于检查床上,五指自然分开,拇指与手掌呈30°角,中指与前壁长轴成直线,X线球管中心正对第三掌骨头,球管与X光片距离为90 cm。由专人用中华05骨龄法(CHN)评定骨龄大小,计算骨龄指数(BAI),BAI=骨龄/实际年龄。
1.4 统计学方法 采用SPSS 22.0统计软件进行数据分析,计量资料以均数±标准差()表示,两组独立样本的比较采用t检验;将单因素分析中差异具有统计学意义的变量进一步纳入多因素Logistic回归分析,分析CPP诊断的独立影响因素;绘制受试者工作特征(ROC)曲线,根据ROC曲线下面积(AUC)分析盆腔超声测量参数、BAI以及超声联合BAI对CPP的诊断价值。以P<0.05为差异有统计学意义。
2 结果
2.1 两组超声检查相关测量值及BAI比较 与PT组比较,CPP组子宫宫体长径、宫体横径、宫体前后径、宫体体积、宫体与宫颈长径比值、宫体与宫颈前后径比值、卵巢体积、最大卵泡以及BAI均增大(P<0.05),两组宫颈长径、宫颈横径、宫颈前后径及宫颈体积比较,差异均无统计学意义(均P>0.05),见表1。
表1 两组超声检查相关测量值及BAI比较
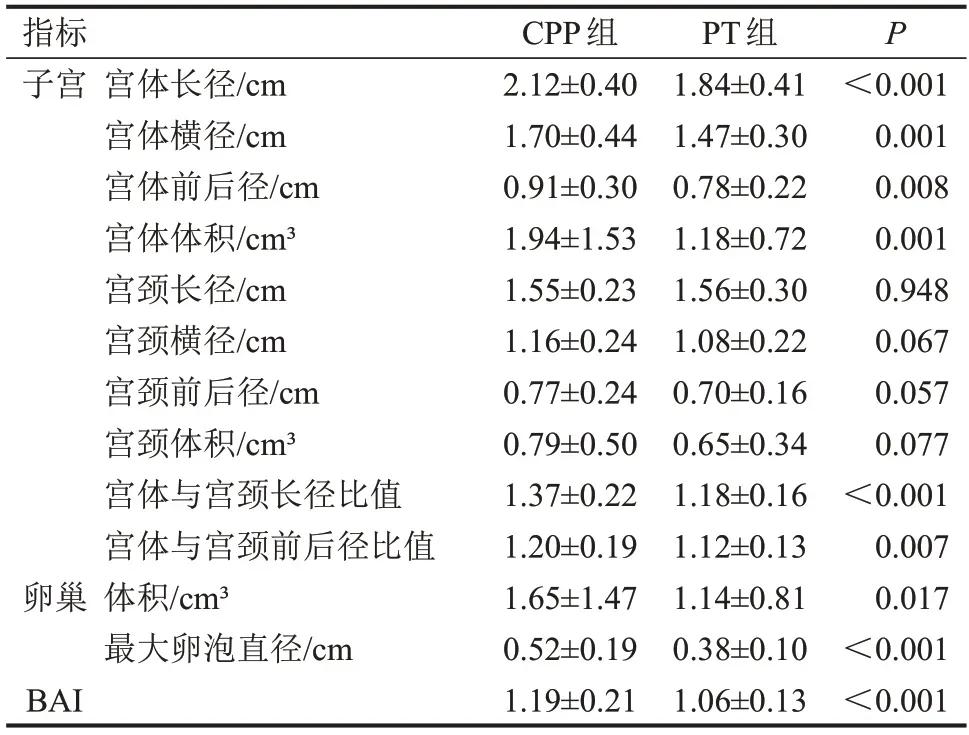
表1 两组超声检查相关测量值及BAI比较
2.2 影响女童CPP诊断的多因素Logistic回归分析结果 多因素Logistic回归分析结果显示:宫体与宫颈长径比值和BAI均为女童CPP诊断的独立影响因素(均P<0.001),见表2。

表2 影响女童CPP诊断的多因素Logistic回归分析结果
2.3 ROC曲线分析结果 宫体与宫颈长径比值、BAI及两者联合诊断CPP的AUC分别为0.815(95%CI:0.738~0.892)、0.780(95%CI:0.695~0.865)、0.843(0.772~0.913),两者联合诊断CPP的AUC大于单独检测;宫体与宫颈长径比值的临界值为1.19,大于该值有助于诊断CPP,诊断灵敏度为88.5%,特异度为66.7%,BAI的临界值为1.11,大于该值有助于诊断CPP,诊断灵敏度为73.8%,特异度为74.6%,两者联合诊断CPP的灵敏度为73.8%,特异度为84.1%,见表3、图1。

表3 宫体与宫颈长径比值、BAI及两者联合诊断CPP的ROC曲线分析结果

图1 宫体与宫颈长径比值、BAI及两者联合诊断CPP的ROC曲线图
3 讨论
临床上诊断CPP的金标准是GnRH激发实验,但该检查需要反复多次采血,患儿及家长接受度差。盆腔超声具有简便、无创、可重复强等优点,能直观地显示子宫及双侧卵巢的发育情况。本研究盆腔超声检查发现,CPP组宫体长径、宫体横径、宫体前后径、宫体体积、宫体与宫颈长径比值、宫体与宫颈前后径比值、卵巢体积、最大卵泡直径均大于PT组(P<0.05),与张庆等[9]研究结果相一致,但与该研究结果不一致的是,本研究中两组宫颈长径、宫颈横径、宫颈前后径和宫颈体积无明显差异。这可能是因为CPP为HPGA功能活跃的结果,卵巢在GnRH促使垂体分泌促黄体生成激素(LH)及促卵泡生成激素(FSH)作用下增大,卵泡发育并分泌雌二醇,继而子宫等雌激素靶器官开始发育,女童子宫逐渐发育进展,且以宫体增大为主,子宫形态饱满,趋于梨形,故出现了宫体各径线以及宫体体积的增大,而宫颈各径线无明显变化。此外,本研究多因素分析结果提示宫体与宫颈长径比值是诊断CPP的独立影响因素,其诊断CPP的AUC为0.815。骨龄可以反映机体的生物学年龄,是青少年儿童生长发育以及内分泌疾病诊断的一项重要指标[10]。BAI较骨龄差(年龄与骨龄之差)能更准确地反映不同年龄患儿的骨龄变化程度,常被用作评估骨成熟度的指标[11]。本研究结果显示,CPP组BAI大于PT组,与张亚茹等[12]报道的结果相符,这是由于CPP患儿骨垢生长成熟速度较快;多因素分析结果显示BAI为诊断CPP的独立影响因素,ROC曲线分析显示BAI诊断CPP的AUC为0.780(95%CI:0.695~0.865)。提示BAI在女童CPP鉴别诊断中具有一定的临床价值。
值得注意的是,宫体与宫颈长径比值和BAI联合诊断CPP的AUC为0.843(95%CI:0.772~0.913),高于单独检测;这两个参数对CPP的诊断不能同时具备较高的灵敏度和特异度,而两者联合诊断的灵敏度和特异度较高,分别为73.8%、84.1%。提示盆腔超声检查联合BAI检测可提高CPP的诊断效能。
综上所述,盆腔超声检查及BAI均可有效诊断CPP,临床上可将两种检查方式联合应用,以提高对女童CPP的早期诊断效能。
