多节段颈椎前路术后颈椎前凸角丢失的危险因素分析
2022-06-29李翔宇刘承鑫鲁世保
王 宇 李翔宇 刘承鑫 孔 超 鲁世保
(首都医科大学宣武医院骨科,北京 100053)
颈椎病是导致脊髓损伤以及脊髓功能障碍的一种常见的退行性病变,对于保守治疗效果不佳的患者来说,减压手术是一种较为推荐的治疗方式。前路颈椎间盘切除融合术(anterior cervical discectomy and fusion, ACDF)以及前路颈椎椎体次全切除融合术(anterior cervical corpectomy decompression and fusion, ACCF)是前路减压手术中的常用的术式。但颈椎术后疗效在不同的个体中差异性较大,既往研究[1]对影响颈椎术后疗效的各种因素进行了总结分析。
近些年,椎旁肌肉对脊柱术后治疗效果的影响逐渐成为研究热点。颈部肌肉对颈椎形态的维持、运动以及稳定性的维持上起到了举足轻重的作用[2-4]。对于颈椎后路减压手术,例如后路开门手术,会破坏颈后的韧带和肌肉等,出现术后颈椎前凸角(cervical lordosis, CL)的丢失甚至后凸畸形[5]。相比于后路手术,前路减压手术可以保证颈椎椎旁肌群的完整性,可以更好地维持颈椎的稳定性,同时术后颈椎前凸角丢失发生率更低[6-7]。除了椎旁肌肉外,术前颈椎的矢状位形态对术后CL的丢失以及术后疗效也有一定的预测作用,例如术前颈椎平衡状态[8-10]、T1倾斜角[11-13](T1 slope, T1S)等。
本研究对因颈椎病行多节段颈椎前路手术患者进行研究,探索术前颈椎矢状位参数以及颈椎椎旁肌的横截面积(cross-sectional area, CSA)对颈椎术后矢状位形态以及治疗效果的影响。
1 对象与方法
1.1 研究对象
对2016年1月至2019年12月于首都医科大学宣武医院因颈椎病行颈椎前路手术的268名患者进行回顾性研究,前路手术方式选择为经典的ACDF以及ACCF两种术式,所有患者手术均由同一诊疗团队执行。经筛选后共入组105名患者。入组标准:①颈椎病诊断明确,在首都医科大学宣武医院接受多节段颈椎前路手术(ACDF或者ACCF);②年龄≥18岁,手术节段≥2节;③随访时间≥6个月。排除标准:①既往有脊柱外伤史、脊柱手术史、脊柱肿瘤史;②不成功融合或需要二次手术;③所需影像学资料不齐全(术前、末次随访的颈椎侧位片以及术前颈椎MRI)。经过筛选后,共有105名患者纳入研究,其中,男性患者60名,女性患者45名。患者平均年龄为(56.3±9.5)岁,平均随访时间为(16.3±7.2)个月。
1.2 测量方法
在术前以及末次随访的颈椎侧位片上测得所需颈椎矢状位参数(图1)。CL:C2椎体下缘与C7椎体下缘之间的Cobb角;C2~7矢状垂直距离(cervical sagittal vertical axis, cSVA):C7椎体上终板后角到C2椎体中心的铅垂线的水平距离;T1S:为T1椎体上终板切线与水平线的夹角。颈椎前凸角变化(alignment change,△CL)=术后CL-术前CL。患者术前均在3.0T核磁下行颈椎磁共振成像检查,在核磁T2相轴面的间盘层面测量C3~C7颈椎深部椎旁肌的CSA,包括前屈肌群的颈长肌和头长肌以及后伸肌肉的多裂肌和半棘肌。采用日本矫形外科协会(Japanese Orthopedic Association, JOA)评分改善率对颈椎术后临床效果进行评价,JOA评分改善率=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%。根据术后颈椎前凸角的变化,将患者分为前凸角丢失组(22名患者)、前凸角稳定组(49名患者)和前凸角增加组(34名患者)。
1.3 统计学方法
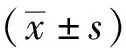
2 结果
2.1 基本情况
手术节段数为2/3/4节的患者数量为68/32/5名。患者术前颈椎前凸角平均增加(6.60±2.4)°,JOA评分平均改善率为(61.6%±34.9%)。105名患者基本统计学数据和各项术前、术后参数的基本情况见表1。
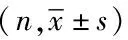
表1 人口统计学数据和临床参数 Tab.1 Demographic data and clinical characteristics
2.2 颈椎前凸角变化与术前各参数之间的相关性分析
颈椎前凸角变化(△CL)与术前CL(r=-0.465,P<0.001)、术前的T1S(r=-0.337,P<0.001)呈负相关,与术前深部椎旁屈曲肌CSA呈正相关(r=0.390,P<0.001)。颈椎前凸角的变化(△CL)与术前cSVA(r=0.224,P<0.05)以及深部椎旁肌肉总CSA(r=0.237,P<0.05)有非常弱的相关性。其余各参数与△CL间有相关性(表2)。

表2 颈椎前凸角变化与术前参数之间的相关性
2.3 组间术后治疗效果与影像学参数比较
3组患者男女比例、年龄、手术节段以及JOA评分恢复率之间差异无统计学意义(P>0.05)。影像学参数相比于其他两组,前凸角丢失组术前T1S更大,深部椎旁屈曲肌及后伸肌CSA更小;相比于其他两组,前凸角增加组术前CL更小(图2),cSVA更大,深部椎旁屈曲肌CSA更大(表3,图3)。

图2 前凸角丢失组患者

图3 前凸角增加组患者
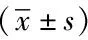
表3 不同颈椎前凸角变化间参数比较
2.4 回归分析
采用逐步回归分析的方法分析术后颈椎前凸角丢失的危险因素可以发现术前的较大的T1S以及较小的深部椎旁屈曲肌CSA是术后CL丢失的危险因素(表4)。
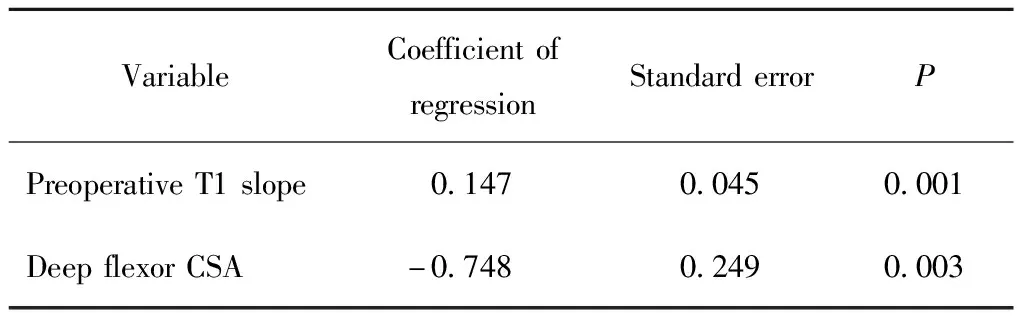
表4 颈椎前凸角丢失的危险因素
3 讨论
恢复颈椎的正常曲度、维持颈椎稳定性一定程度上是颈椎术后取得较好疗效的基础[3]。术后颈椎前凸角的丢失、颈椎后凸的形成与较差的术后疗效有关[9, 14]。颈椎前路减压融合手术有神经减压、椎间融合以及恢复颈椎前凸曲度的作用[15]。研究[16-17]显示,颈椎前路术后CL会增加,且在多节段的颈前路手术更为明显。研究[4, 18]显示,颈椎椎旁肌在维持颈椎前凸角以及颈椎稳定性上起到了很关键的作用。
既往有很多关于椎旁肌的横截面积与椎旁肌功能之间的联系的研究[19-20],例如椎旁肌的横截面积与肌肉力量有关。关于颈椎椎旁肌与颈椎术后矢状位形态以及疗效的研究[21-26]也有很多,例如,对于颈椎后路开门手术的患者来说,后伸肌的功能低下是术后CL丢失的危险因素[21],术前肌少症、椎旁肌的CSA偏小同样与术后CL丢失有关[22-23]。对于颈椎后路手术来说,术中肌肉的保留以及修复与术后颈椎的稳定性息息相关[24-26]。在临床工作中,一些行颈椎前路手术的患者,术后也会出现CL减小。因此本研究主要目的是尝试找出导致多节段颈椎前路术后CL减小的危险因素。
通过对105名行多节段颈前路手术的患者研究后发现,整体患者术后CL的平均值相比于术前增大(△CL=6.6±2.4),这与既往研究[6-7, 16-17]结果一致。颈椎前路减压融合手术,可以避免椎旁肌肉的破坏,可以很好地保护颈椎的稳定性。对于多节段颈前路手术来说,Cage的植入可以有效改善术后颈椎曲度,术后的CL会有一定程度上的增加[27],而且相比于单节段融合,多节段融合对前凸角的改变更大[28]。
虽然整体CL相比于术前增大,仍能发现一部分患者术后还是出现了CL减小的现象,因此在上述基础上,本研究分析了术后△CL与术前各参数之间的相关性,并根据△CL,将105名患者分为3组(前凸角丢失组、前凸角稳定组、前凸角增加组),其中术后出现前凸角减少的患者有22名,占总人数的21%。这22名患者中仅有3名患者出现严重的前凸角丢失(丢失角度>10°)。既往研究[29]显示,T1S可以在一定程度上反应颈椎的平衡状态以及代偿能力,术前较大的T1S是颈椎后路术后前凸角丢失以及较差的术后疗效的危险因素之一[30-31]。这与本研究结果类似,术前的CL以及T1S与术后颈椎前凸角的变化会呈现一个负相关,前凸角丢失组术前的T1S会更大,而前凸角增加组术前CL会更小。一般来说,较大的T1S往往匹配着一个较大的CL,对于多节段前路手术来说,术前更大的T1S以及CL的患者,术后更容易出现前凸角的丢失。
颈椎椎旁肌肉在维持颈椎形态上有举足轻重的作用。在本研究中可以发现深部颈椎椎旁屈曲肌CSA与术后CL增加存在正相关关系,同时相比于其他2组,前凸角丢失组术前的颈椎深部椎旁屈曲肌CSA最小。这说明,对于多节段颈椎前路融合手术来说,术前颈椎深部椎旁屈曲肌CSA减小以及椎旁肌屈曲肌功能减退的患者更容易出现术后CL的丢失,而对于椎旁肌肉功能较好的患者来说,更容易维持CL的稳定,笔者认为这可能是因为颈椎椎旁肌较好的患者,术后可以减缓手术相邻节段的退变以及减少后滑脱的发生,患者可以更好地使CL保持稳定。到目前为止,颈椎椎旁屈曲肌以及后伸肌在维持颈椎矢状位形态以及稳定性上的机制还未完全阐释清楚,屈曲肌与后伸肌是拮抗肌,在维持颈椎正常曲度和稳定性上都有很重要的作用,既往研究[18]显示,后伸肌与屈曲肌横截面积的比值偏小与颈椎后凸的形成有关。本研究在多节段颈椎前路手术中,维持术后CL稳定与屈曲肌的相关性更大些。术前较大的T1S以及较小的椎旁肌CSA,术后的颈椎前凸角更容易发生丢失;而术前较小的T1S以及较大的椎旁肌CSA,更有利于患者术后CL的维持。本研究最后通过多元逐步回归分析得出导致术后CL的丢失的危险因素有术前较大的T1S以及较小的颈椎深部椎旁屈曲肌CSA。
本研究并没有发现不同的前凸角变化的3组患者术后治疗效果(JOA改善率)上差异有统计学意义。本文作者认为原因可能有以下几点:第一,本研究纳入的所有患者中,出现严重的颈椎前凸角丢失的患者非常少,没有任何一个患者在随访期间出现了严重的颈椎后凸现象;第二,单一的JOA评分对颈椎术后疗效的评价能力有限;第三,本研究的随访时间相对较短,样本量也相对较少。笔者认为,充分的减压,成功的融合以及维持合适的颈椎曲度更有助于取得较好手术疗效。
本研究也存在一些局限性,首先本研究是一个回顾性研究而非前瞻性研究,其次本研究的样本量以及随访时间相对不足,同时本研究采用了肌肉的横截面积进行研究,而不是更为直接的肌肉力量进行研究。
术前较大的T1倾斜角以及较小的颈椎深部椎旁屈曲肌的横截面积是多节段颈椎前路手术术后颈椎前凸角丢失的危险因素。
