颅内压监测下阶梯减压术治疗重症颅脑损伤的临床疗效
2022-06-28谢超李煜华杨正刚
谢超, 李煜华, 杨正刚
(松滋市人民医院神经外科,湖北省松滋市434200)
重症颅脑损伤是临床外科常见疾病,其病情变化快,临床致残率、死亡率较高,及时有效治疗在其预后中具有重要意义。去骨瓣减压术是重症颅脑损伤的首选方案,常规大骨瓣减压术因减压过快可能导致血压快速下降、迟发型颅内出血和术后脑梗死等,对患者神经功能、生活质量造成一定影响[1]。有研究显示,在去骨瓣减压术中对颅内压进行监测,采取控制性减压有利于促进其临床治疗,减少其并发症[2]。本研究观察颅内压监测下阶梯减压术治疗重症颅脑损伤的临床疗效,为临床提供参考,现报道如下。
1 资料和方法
1.1 一般资料
回顾性选取本院2015年10月—2020年11月收治的86例重症颅脑损伤患者,根据不同手术方式分为常规减压组和阶梯减压组各43例。阶梯减压组男25例,女18例,年龄(35.61±2.78)岁;闭合伤33例,开放伤10例;高空坠落15例,车祸13例,硬物撞击10例,其他5例;颅内血肿21例,脑挫裂伤16例,脑干损伤6例。常规减压组男22例,女21例,年龄(36.05±3.11)岁;闭合伤30例,开放伤13例;高空坠落12例,车祸16例,硬物撞击7例,其他8例;颅内血肿20例,脑挫裂伤19例,脑干损伤4例。两组一般资料具有均衡性(P>0.05)。本研究经本院伦理委员会审核通过。纳入标准:①符合重症颅脑损伤诊断标准[3]且经CT检查确诊;②受伤至入院时间为0.5~6.0 h;③预计生存期>7天。排除标准:①心、肝、肾、肺等重要器官功能循环障碍;②免疫系统、内分泌系统、精神系统、感染性疾病及恶性肿瘤;③先天性脑部疾病;④外伤伴有其他可危及生命的脏器伤。
1.2 颅内压监测下阶梯减压术
两组患者术前均给予脱水、利尿、止血等常规处理。阶梯减压组行颅内压监测下阶梯减压术治疗,手术切口选择耳屏前方1 cm位置左右颧弓部分开始并经耳廓上方至后上方延伸至顶骨中线,沿顶骨中线向前至额发际,于顶骨瓣旁剪开硬膜,在去骨瓣前于手术侧侧脑室置入脑室型颅内压探头,获取颅内压监测数值,切开硬脑膜后行初步减压,放出部分脑脊液,监测颅内压下降范围<5 mmHg,两次间隔时间5~10 min,待颅内压<20 mmHg后开颅进行血肿清除。脑脊液释放后若颅内压>20 mmHg则铣开骨瓣,对硬脑膜进行多处分次切开进行阶梯减压,待压力下降切开硬脑膜清除血肿以及挫伤脑组织;若颅内压出现下降后多次上升情况可能提示血肿增加,应立即关颅行CT检查明确上升原因,调整手术;若颅内压持续下降<15 mmHg,则保留骨瓣。
常规减压组行常规大骨瓣减压术治疗,去除骨瓣大小控制在12~16 cm,颅内病灶清除彻底后对硬脑膜进行减张以及缝合。
1.3 临床疗效的评价
术后6个月根据格拉斯哥预后评分(glasgow outcome scale,GOS)[4]进行临床疗效评价。良好:恢复良好,可正常工作、学习,CT检查正常;中残:生活可自理,但存在某些神经、精神障碍症状,CT检查基本正常;重残:需他人照顾日常起居,意识清楚,CT检查有所好转;无效:植物生存或长期昏迷,机体各症状均无改善甚至加重或死亡。总有效率(%)=(良好+中残+重残)/总例数×100%。比较两组迟发性颅内血肿、再次出血、颅内感染、切口疝等并发症发生情况。
1.4 神经功能的评价
分别于术前、术后1个月根据美国国立卫生院卒中量表(the national institutes of health stroke scale,NIHSS)[5]和格拉斯哥昏迷评分(glasgow coma scale,GCS)[6]评价患者神经功能情况,NIHSS评分越高提示患者神经功能缺损越严重,GCS评估患者睁眼、言语、运动反应,3~8分为重度损伤,9~12分为中度损伤,13~15分为轻度损伤。
1.5 精神状态、日常生活能力的评价
分别于术前、术后1个月根据简易精神状态量表(mini-mental state examination,MMSE)[7]对患者精神状态评估,分值越高代表患者精神状态越好;根据日常生活能力量表(activities of daily living,ADL)[8]评估患者日常生活生活能力,满分为100分,分值越高代表患者生活能力越强。
1.6 血清相关指标的测定
分别于术前、术后3天抽取患者空腹静脉血5 mL,采用酶联免疫吸附法检测血清白细胞介素-6(interleukin-6,IL-6)、神经元特异性烯醇化酶(neuron-specific enolase,NSE)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平,免疫透射比浊法检测血清前蛋白(prealbumin,PA)水平。
1.7 统计学处理
2 结 果
2.1 两组临床疗效的比较
阶梯减压组总有效率高于常规减压组(P<0.05;表1)。阶梯减压组并发症发生率低于常规减压组(P<0.05;表2)。

表1 两组临床疗效的比较(n=43) 单位:例(%)

表2 两组并发症的比较(n=43) 单位:例(%)
2.2 两组神经功能的比较
与术前比较,两组术后神经功能GCS、NIHSS评分明显改善(P<0.05),术后阶梯减压组GCS、NIHSS评分优于常规减压组(P<0.05;表3)。

表3 两组神经功能GCS、NIHSS评分的比较 单位:分
2.3 两组精神状态、日常生活能力的比较
与术前比较,两组术后精神状态MMSE、日常生活能力ADL评分明显改善(P<0.05),术后阶梯减压组MMSE、ADL评分高于常规减压组(P<0.05;表4)。
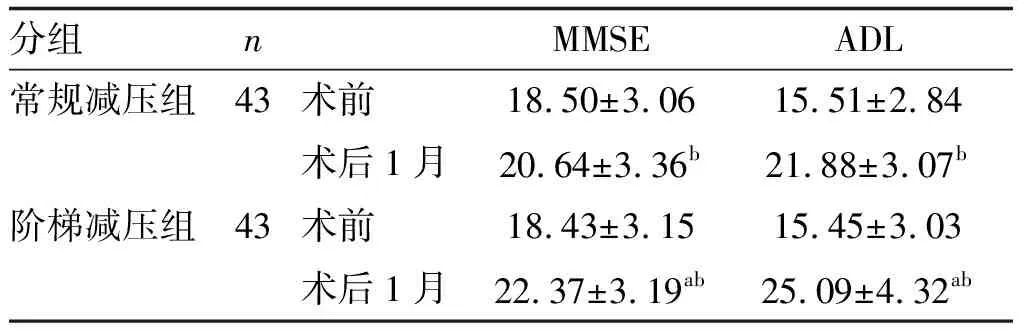
表4 两组精神状态MMSE、日常生活能力ADL评分的比较 单位:分
2.4 两组血清IL-6、NSE、TNF-α、PA水平的比较
与术前比较,两组术后血清IL-6、NSE、TNF-α、PA水平明显改善(P<0.05),术后阶梯减压组各指标水平均优于常规减压组(P<0.05;表5)。

表5 两组血清IL-6、NSE、TNF-α、PA水平的比较(n=43)
3 讨 论
重症颅脑损伤患者脑损伤后机体释放阿片肽类物质对脑代谢产生影响,从而导致脑组织缺血缺氧出现弥漫性脑肿胀致使颅内压增高,持续性颅内高压是引起患者死亡的重要原因,故有效控制颅内压是重症颅脑损伤治疗的关键。常规大骨瓣减压术虽可通过对颅内血肿、坏死组织占位病变进行清除而使颅腔容积、组织代偿空间扩大从而解除颅内压增高,促进有关临床症状恢复,但术中无法充分减压,清除也不够彻底,可影响患者预后。
颅内压监测下阶梯减压术是在获取颅内压初始值后释放部分脑脊液,在此基础上通过控制性减压达到治疗目的。与常规大骨瓣减压术比较可适度控制降低颅内压,可避免因突然失去填塞效应所致的血管损伤、硬膜剥离,手术采取逐步多处、分次剪开,使颅内压逐步下降,避免脑组织、血管快速移位。本研究结果显示,采取颅内压监测下阶梯减压术治疗重症颅脑损伤临床效果较好,且患者神经功能、认知及生活能力可有效得到恢复,分析原因可能是持续对颅内压进行监测可及时获取颅内压值,指导释放脑脊液使颅内压下降,另外还可指导术后合理脱水治疗防止颅内压过低,同时可帮助判断术后再出血患者是否需再次手术。通过控制性减压能避免颅内压过快下降导致再灌注损伤引起急性脑膨出、迟发性颅内血肿,减少血管、神经损伤。黄文勇等[9]、薛泽彬等[10]研究也指出控制性减压可减少相关并发症,促进患者预后。
脑损伤可引发神经炎症反应,白细胞、小胶质细胞以及巨噬细胞快速活跃且星形胶质细胞增殖导致免疫应答增强大量释放IL-6炎症因子。NSE是神经元损伤标志物,其水平可反映患者神经损伤严重程度。TNF-α由巨噬细胞产生,属于促炎因子,在机体反应中TNF-α不仅出现最早,同时为最重要的炎症介质[11]。PA由肝细胞合成,是反应机体营养状态的标志物。当发生脑损伤时其损伤组织产生急性期反应致使体内代谢改变,而降低PA水平[12]。本研究发现阶梯减压组术后IL-6、NSE、TNF-α、PA水平均优于常规减压组,表明重症颅脑损伤采取颅内压监测下阶梯减压术治疗对患者脑组织保护效果优于常规大骨瓣减压术。本研究还显示在颅内压监测下进行阶梯减压术可减少并发症发生,其原因可能是术中、术后均给予患者颅内压监测,有利于掌握病情变化,及时调整治疗方案以改善患者预后。
综上所述,颅内压监测下阶梯减压术治疗重症颅脑损伤可改善患者神经、运动功能,改善血清IL-6、NSE、TNF-α、PA水平,降低并发症发生率,脑保护作用良好。
