宫腔镜联合屈螺酮炔雌醇对于子宫内膜息肉治疗的临床疗效研究
2022-06-14滕正华
滕正华
苏州市吴中人民医院妇产科,江苏苏州 215100
子宫内膜息肉在妇科是一种比较常见的疾病,属于良性疾病,只有少数患者会发生恶性病变[1]。子宫内膜息肉好发于40 岁左右的中年女性,对女性的健康带来比较严重的影响, 对于该病临床较常用的治疗方式为手术治疗,具有较高的切除率,但是术后仍然有较高的复发率[2]。屈螺酮炔雌醇片是一种比较常用的避孕药物, 同时该药物能够帮助患者调节体内的性激素水平,改善内分泌紊乱情况,对子宫内膜的增殖有一定的抑制作用, 可以帮助患者在治疗后预防疾病复发[3]。基于此,该文针对该院2019 年1 月—2021 年6 月期间收治的76 例子宫内膜息肉患者,采用宫腔镜联合屈螺酮炔雌醇与宫腔镜手术治疗进行治疗,并分析其临床效果,现报道如下。
1 资料与方法
1.1 一般资料
方便选择该院收治的子宫内膜息肉患者76 例,随机分为研究组与对照组,每组38 例。 研究组平均年龄(35.11±5.24)岁;平均病程(2.11±0.52)年。 对照组平均年龄(35.39±5.37)岁,平均病程(2.15±0.64)年。 两组一般资料对比, 差异无统计学意义 (P>0.05),具有可比性。 研究经该院伦理委员会批准,患者或家属对研究知情同意。纳入标准:符合子宫内膜息肉临床诊断标准;患者能配合治疗;无恶性肿瘤患者;参加研究之前未进行过相关治疗。 排除标准:患者精神疾病者;患有其他脏器重大疾病者;患有传染性疾病、血液系统疾病,或有相关治疗禁忌者。
1.2 方法
对照组采用宫腔镜手术治疗, 如果为未生育女性, 术前12 h 将米索前列醇置入阴道后穹窿处,剂量为0.2~0.4 mg;如果为已生育女性,可用宫颈扩张棒置入阴道后穹窿。 采用膀胱截石位,全麻,扩张宫颈至7 号,置入宫腔镜,使用生理盐水进行膨宫,通过宫腔镜观察患者的息肉位置、大小、病变程度以及与周围组织的关系, 用取物钳钳夹息肉根部并离断息肉,如息肉大可分次切除。根据患者的实际情况以及是否有生育需求选择是否切除病灶位置的子宫内膜。 如果为多发性息肉, 可先用清宫术清理残余息肉,再用缩宫素(国药准字H32025281, 规格:1 mL×10 支)止血。 手术完成后常规使用抗生素(国药准字H20058160,规格:1 g×瓶)。
研究组患者在对照组基础上增加屈螺酮炔雌醇(国药准字H20140972,规格:28 片×板×盒)联合治疗,口服,1 片/次,1 次/d。 21 d 为1 个周期,间隔3~7 d 后从下1 个月经周期的第5 天进行治疗,持续使用3 个周期。
1.3 观察标准
治疗6 个月后对比治疗效果,显效:月经量以及周期均恢复正常;有效:月经量以及周期基本恢复正常;无效:无任何改变或更加严重。 总有效率=(显效例数+有效例数)/总例数×100.00%。
对比治疗前、 治疗3、6 个月后的月经量PBAC评分和子宫内膜厚度,PBAC 以丢失血块、血染面积评分总和>100 分,月经量>80 mL 为月经过多;评分总和<25 分,月经量<25 mL 为月经过少;月经量、子宫内膜厚度增长过快则表示患者有复发的可能。
治疗前、治疗3 个月后对比激素表达水平,包括雌二醇(E2)、促黄体生成素(LH)、卵泡刺激素(FSH)。
1.4 统计方法
采用SPSS 24.0 统计学软件进行数据分析,计量资料符合正态分布,采用(±s)表示,组间差异比较进行t检验,计数资料采用[n(%)]表示,组间差异比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗效果对比
研究组治疗效果优于对照组, 差异有统计学意义(P<0.05)。 见表1。

表1 两组患者治疗效果对比Table 1 Comparison of treatment effects between the two groups of patients
2.2 两组患者PBAC 评分和子宫内膜厚度对比
治疗3 个月后,研究组PBAC 评分低于对照组,差异有统计学意义(P<0.05);治疗6 个月后,研究组与对照组PBAC 评分对比, 差异无统计学意义(P>0.05)。 治疗3、6 个月后,研究组子宫内膜厚度低于对照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组患者PBAC 评分和子宫内膜厚度对比(±s)Table 2 Comparison of PBAC score and endometrial thickness between the two groups of patients (±s)

表2 两组患者PBAC 评分和子宫内膜厚度对比(±s)Table 2 Comparison of PBAC score and endometrial thickness between the two groups of patients (±s)
?
2.3 两组患者治疗前后激素水平对比
治疗前,两组激素水平对比,差异无统计学意义(P>0.05);治疗后,研究组激素水平均低于对照组,差异有统计学意义(P<0.05)。 见表3。
表3 两组患者治疗前后激素水平对比(±s)Table 3 Comparison of hormone levels before and after treatment between the two groups of patients (±s)
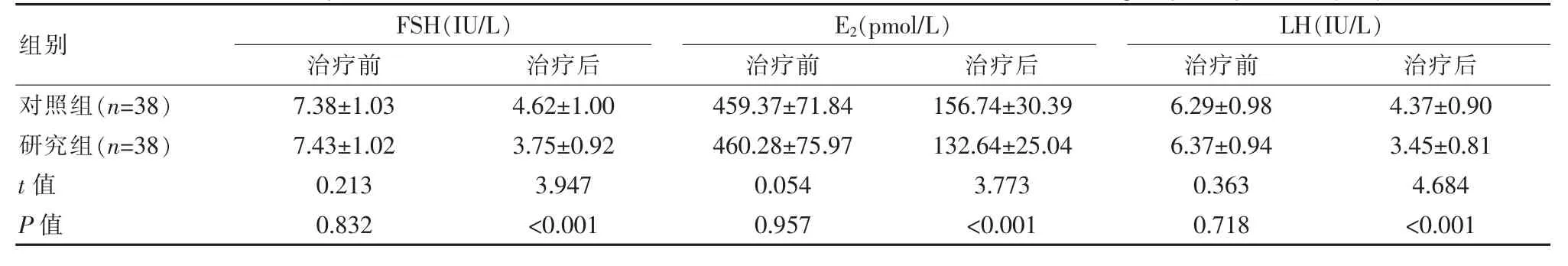
表3 两组患者治疗前后激素水平对比(±s)Table 3 Comparison of hormone levels before and after treatment between the two groups of patients (±s)
?
3 讨论
单纯采用宫腔镜手术治疗子宫内膜息肉, 患者会有较高的复发率[4],因此,在手术的基础上联合屈螺酮炔雌醇进行治疗能够有效促进患者子宫内膜的修复和月经量的恢复,改善患者的性激素水平,进而起到更加显著的治疗效果,同时减少疾病的复发[5-7]。该次研究中,研究组治疗总有效率为97.37%,优于对照组的78.95%(P<0.05)。 这一结果与张晶[8]学者的研究结果一致, 在其研究中观察组治疗效果94.12%高于对照组的73.53%(P<0.05),说明采用宫腔镜联合屈螺酮炔雌醇治疗子宫内膜息肉, 能够有效避免患者出现严重的术后并发症, 使患者的康复效果更加显著[9-11]。PBAC 评分方面,治疗3 个月后研究组为(65.22±15.09)分,对照组(81.07±16.46)分,差异有统计学意义(P<0.05);治疗6 个月后,研究组为(37.41±10.25)分,对照组为(40.39±11.54)分,差异无统计学意义(P>0.05);子宫内膜厚度方面,治疗3、6个月后,研究组分别为(0.49±0.11)、(0.78±0.12)cm,对照组为(0.65±0.14)、(0.93±0.14)cm,差异有统计学意义(P<0.05)。 这一结果与林小全[12]的研究结果一致,治疗3 个月后,观察组PBAC 评分为(65.82±15.46)分,低于对照组(81.05±16.37)分(P<0.05);治疗6 个月后,观察组PBAC 评分为(37.86±10.24)分,与对照组(40.12±11.35)分对比,差异无统计学意义(P>0.05)。 治疗3 个月后, 观察组子宫内膜厚度为(0.45±0.12)cm,对照组为(0.60±0.15)cm,差异有统计学意义(P<0.05);治疗6 个月后,观察组子宫内膜厚度为(0.74±0.10)cm,对照组为(0.95±0.13)cm,差异有统计学意义(P<0.05),说明联合治疗能够帮助患者抑制子宫内膜不断增生,减少疾病的复发,帮助其恢复正常功能,进而促进月经量恢复正常状态[13]。
宫腔镜术后,患者的性激素会出现紊乱的情况,术中使用屈螺酮炔雌醇进行联合治疗, 能够帮助患者补充体内缺乏的激素受体, 使患者性激素紊乱的情况得到调整,进一步防止息肉复发[14-17]。研究中,治疗前两组激素水平比较, 差异无统计学意义 (P>0.05);治疗后研究组FSH(3.75±0.92)IU/L、E2(132.64±25.04)pmol/L、LH(3.45±0.81)IU/L 均低于对照组(P<0.05)。这一结果与周静等[18]的研究结果一致,在其研究中,观察组治疗后FSH(3.71±0.95)IU/L、E2(132.51±24.53)pmol/L、LH (3.46±0.85)IU/L 均 低 于 对 照 组FSH(4.68±1.02)IU/L、E2(156.89±30.21)pmol/L、LH(4.35±0.93)IU/L(P<0.05)。
综上所述, 宫腔镜联合屈螺酮炔雌醇治疗子宫内膜息肉可以提高治疗效果,调节激素表达,降低复发率。
