经尿道前列腺等离子剜除术治疗前列腺增生的有效性及安全性探析
2022-06-14蔡兰辉
蔡兰辉
莆田市第一医院泌尿外科, 福建莆田 351100
前列腺增生为中老年常见疾病, 近年来患病率呈逐年上升趋势,严重影响患者生活质量。临床实践证实,前列腺增生患者常伴随前列腺炎症发生,可出现尿频、尿不尽、会阴部疼痛,并随着疾病的发展可出现前列腺增大导致尿路梗阻症状等。 临床对前列腺增生患者以药物治疗为主, 但是部分患者治疗效果仍然不佳,需要实施手术治疗[1]。与药物治疗相比,手术治疗能够彻底清除病灶并已经成为治疗前列腺增生的主要治疗方法。 经尿道前列腺电切术(transurethral resection of prostate, TURP) 因创伤小及术后康复快的优势已经广泛应用于前列腺增生治疗中, 但无法彻底切除增生组织、 术后并发症较多等,在一定程度上限制了应用[2]。 经尿道前列腺等离子剜除术(transurethral plasma kinetic enucleation of prostate, TUPKEP) 是近些年研发的治疗前列腺增生疾病的微创手术方法, 优势在于能够较完整地切除增生前列腺组织,治疗效果显著[3]。 但是对前列腺增生患者临床疗效及安全性分析还需要进一步证实,该文方便选择该院2017 年9 月—2020 年9 月收治的300 例前列腺增生患者, 对经尿道前列腺等离子剜除术的临床效果进行分析, 为临床治疗提供参考依据。 现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的300 例前列腺增生患者作为研究对象。 诊断标准[6]:经超声检查提示为前列腺增生,患者存在尿急、尿频、尿不尽及夜尿增多现象。纳入标准:①符合前列腺增生诊断标准;②均接受手术治疗;③未参与其他临床项目研究。 排除标准:①非首次手术治疗者;②合并严重心、肺、肝、肾器官严重功能障碍者;③合并前列腺癌者。 300 例患者按照随机数字方法分为研究组及对照组,均150 例,两组患者基线资料比较差异无统计学意义(P>0.05),具有可比性。 见表1。 所有患者均了解该研究方法并签署知情同意书,该研究经过该院伦理委员会批准。

表1 两组患者基线资料比较Table 1 Comparison of baseline data of two groups of patients
1.2 方法
TUPKEP 手术:研究组患者进行TUPKEP 手术,采用德国Wolf 等离子双极电切系统, 切割功率为160 W,电凝功率为80 W,等渗冲洗液在距离膀胱70 cm 高度处进行持续低压冲洗,切割方法:以中叶增生为主, 采用点切方法在精阜近端切开前列腺黏膜达外科包膜,将中叶与外科包膜分离,朝向膀胱颈方向左右推动,达到5、7 点处切标志沟达包膜,然后将中叶组织切除, 再在前列腺尖部沿着增生腺体边缘切开环状黏膜, 采用电切镜鞘将外科包膜层内的左右腺体推切剥离剜除至距离膀胱颈0.5 cm 处,进行止血,做到无血切割保持膀胱颈部完整。侧叶增生明显者在6 点和12 点标志沟达包膜进行切开,再次进行环状黏膜切开, 采用推切技术将两侧叶剜除至距膀胱颈部约0.5 cm,止血,切除腺体,吸出组织碎片,留置导尿管接生理盐水持续膀胱冲洗。
对照组进行TURP 手术,采用前列腺电切系统,采用电切冲洗液/在距离膀胱70 cm 高度处持续低压冲洗,电切功率100 W,电凝功率80 W。先从膀胱颈-精阜近端对5~7 点范围内的腺体进行切割达外科包膜,然后对右侧叶及左侧叶增生腺体进行切除,最后在12 点部分进行处理,冲洗组织碎片后留置导尿管后生理盐水冲洗膀胱。
1.3 观察指标
1.3.1 手术相关指标比较 观察两组患者手术时间、出血量、住院时间、住院费用、腺体切除量及术后最大尿流速等。
1.3.2 炎症因子水平比较 术前及术后1 d, 采集患者空腹肘部外周血3 mL, 将购自湖南平凡科技的TGL-15M 台式微量高速冷冻离心机对3 mL 外周血按照3 000 r/min 运行10 min 分离, 保留血清,C 反应蛋白(CRP)采用免疫比浊法,TNF-α、IL-6 及采用ELISA 检测,试剂盒均购自南京善本生物。
1.3.3 IPSS 评分比较 术前、术后3 个月及术后9 个月采用国际前列腺症状评分(IPSS)对患者临床症状进行评估,总分为35 分,分为轻度、中度及重度分数分别为≤7 分,8~19 分及≥20 分。
1.3.4 并发症 观察两组患者术后暂时性尿失禁、膀胱痉挛、出血、尿道狭窄等发生率。
1.4 统计方法
采用SPSS 21.0 统计学软件分析, 计量资料经检验符合正态分布,采用(±s)表示,组间差异比较进行t检验;计数资料采用频数和百分比(%)表示,组间差异比较进行χ2检验,多时间检测采用重复测量Mauchly,S 球形假设检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较
研究组患者手术平均时间、平均术中出血量、住院时间、住院费用均低于对照组,最大尿流速及腺体切除量均高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者手术相关指标比较(±s)Table 2 Comparison of surgery-related indicators between the two groups of patients (±s)
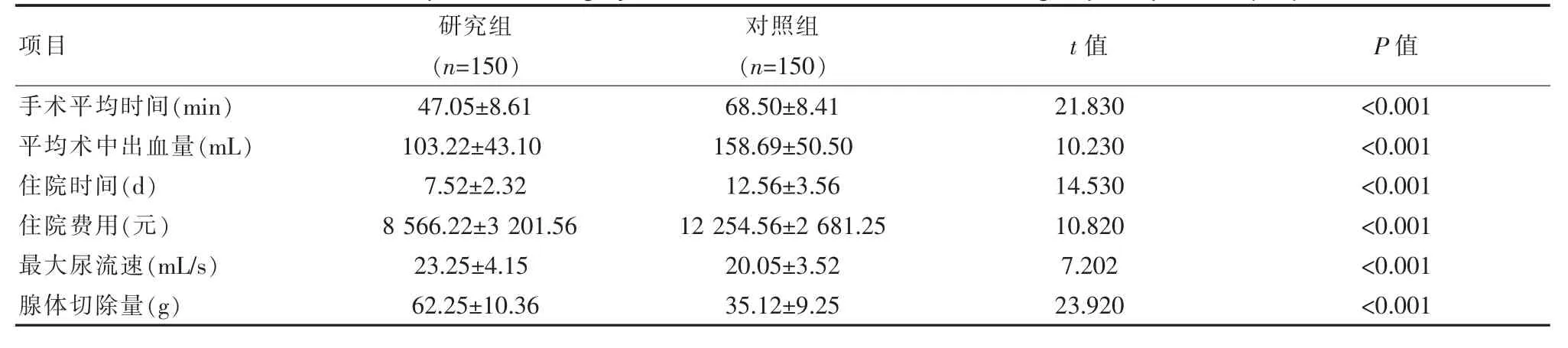
表2 两组患者手术相关指标比较(±s)Table 2 Comparison of surgery-related indicators between the two groups of patients (±s)
?
2.2 两组患者治疗前后血清CRP、TNF-α 及IL-6水平比较
术前,两组患者血清中CRP,TNF-α,IL-6 水平差异无统计学意义(P>0.05),术后1 d,两组上述指标均升高,与对照组相比,研究组血清CRP,TNF-α,IL-6 水平较低,差异有统计学意义(P<0.05)。 见表3。
表3 两组患者治疗前后血清CRP、TNF-α 及IL-6 水平比较(±s)Table 3 Comparison of serum CRP,TNF-α and IL-6 levels between the two groups of patients before and after treatment (±s)

表3 两组患者治疗前后血清CRP、TNF-α 及IL-6 水平比较(±s)Table 3 Comparison of serum CRP,TNF-α and IL-6 levels between the two groups of patients before and after treatment (±s)
?
2.3 两组患者术前、术后3 个月及术后9 个月IPSS评分比较
术前、 术后3 个月及术后9 个月研究组IPSS评分与对照组对比差异无统计学意义(P>0.05)。见表4。
表4 两组患者术前、术后3 个月及术后9 个月IPSS 评分比较[(±s),分]Table 4 Comparison of IPSS scores between the two groups of patients before surgery, 3 months after surgery and 9 months after surgery [(±s), points]
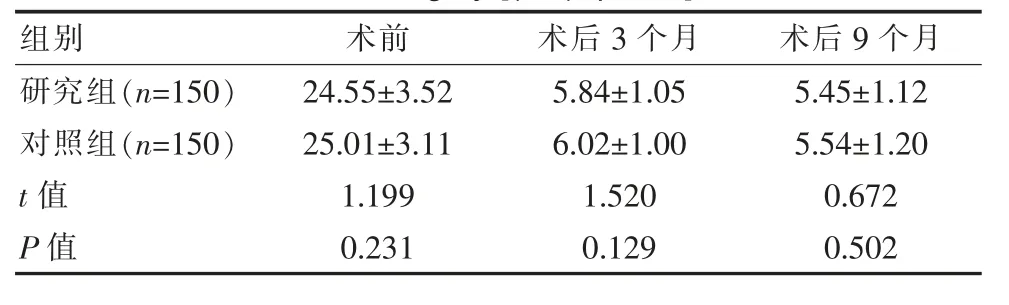
表4 两组患者术前、术后3 个月及术后9 个月IPSS 评分比较[(±s),分]Table 4 Comparison of IPSS scores between the two groups of patients before surgery, 3 months after surgery and 9 months after surgery [(±s), points]
?
2.4 两组患者术后并发症比较
研究组患者术后暂时性尿失禁、 膀胱痉挛、出血、尿道狭窄发生率为14.00%低于对照组24.67%,差异有统计学意义(χ2=5.472,P=0.019)。 见表5。

表5 两组患者术后并发症比较Table 5 Comparison of postoperative complications between the two groups of patients
3 讨论
该文研究显示,研究组患者手术平均时间、平均术中出血量、住院时间、住院费用均降低,最大尿流速及腺体切除量升高, 说明TUPKEP 可通过缩短手术时间、减少术后出血量、更大限度切除增生前列腺组织改善术后排尿梗阻症状, 缩短住院时间加快术后康复。随着医疗技术的不断改进,经尿道前列腺等离子剜除术(TUPKEP)已经成为治疗前列腺增生的主要治疗方法,TUPKEP 主要是利用增生前列腺与包膜之间的间隙采用电切镜鞘的撬动而将增生的腺体从包膜中分离出来而发挥治疗效果[4]。TUPKEP 采用钝性分离方法可减少手术对尿道组织损伤, 进一步对两侧叶和中叶中增生腺体进行剥离的过程中同时实施电凝止血而减少出血量。 于明杰等[5]研究表示,TURP 对治疗前列腺增生临床效果显著,但是术中手术时间长及术后出血量多禾可增加患者术后并发症的发生风险。该文研究显示,研究组患者术后血清炎症因子低于对照组(P<0.05),两组术后3 个月及术后9 个月IPSS 评分差异无统计学意义 (P>0.05),说明TUPKEP 可有效改善机体炎症反应而减少术后症状评分。 TNF-α 是由单核-巨噬细胞系统分泌产生其过度活化可释放其他炎症因子, 例如CRP、IL-6 等因子释放入血,产生大量氧自由基而引起前列腺组织损伤,并进一步使病情恶化[6]。 手术创伤必不可免, 从而进一步加大应激反应并诱发前列腺增生患者心脑血管疾病的发生。 通过对前列腺增生患者检测血清CRP、IL-6,IL-10 指标能够较成功地评价泌尿外科手术对患者造成的伤害[7]。国际前列腺症状评分IPSS 是前列腺增生病情严重程度的主要观察指标, 术后进行评估可较好地反映患者的临床疗效[8]。 该文研究显示,两组手术方法对前列腺增生患者IPSS 评分差异无统计学意义(P>0.05)。 孟庆超等[9]研究显示,研究组前列腺增生患者进行TUPKEP 术,对照组进行TURP 术,研究组术后3 个月后的IPSS 评分为(5.9±1.4)分,对照组为(6.0±1.5)分,研究组9 个月后评分为(5.5±1.1)分,对照组(5.7±1.3)分,差异无统计学意义(P>0.05),说明两种手术方法均能够较好地改善患者临床症状,提高疗效。 TUPKEP 手术能够对增生组织进行低温切割, 切割精确度较高,对周围组织损伤较小,可减少对机体氧化损伤,而有利于术后改善炎症反应[10]。 TUPKEP 术后可采用模拟人的手指用电切镜镜鞘逆行推动、 撬动的方法将前列腺增生组织完整切除可减少对腺体的损伤有效减少应激及炎症反应,降低炎症因子水平[11]。这与余小祥等[12]研究结果相似。
该文研究结果显示, 研究组患者术后暂时性尿失禁、膀胱痉挛、出血、尿道狭窄发生率为14.00%低于对照组24.67%(P<0.05),说明采用TUPKEP 术治疗可提高前列腺增生患者临床安全性。 刘聪等[13]研究表示, 观察组患者术后的IPSS、QOL、PVR 值下降幅度均高于对照组, 且观察组的并发症发生率为1.7%, 低于对照组的12.3%(P<0.05),TUPKEP 是治疗BPH 的有效手术方法,具有切除腺体彻底,手术时间短,出血少,住院时间短,并发症少等优点。 前列腺增生患者TURP 术后出现血尿可能与术后前列腺窝内焦化组织增多有关,并且可增加拔管后尿频、尿急等尿路刺激症状出现,以及膀胱痉挛、出血、尿道狭窄等发生风险[14]。 TUPKEP 术对前列腺增生组织自包膜内整块剥离,可减少反复切割导致的出血,并可降低前列腺腺窝内组织焦化而降低术后并发症发生概率。 TUPKEP 与TURP 治疗前列腺增生相比,TUPKEP 术可增加患者康复效率, 降低并发症发生率,安全性较高[15]。
综上所述, 经尿道前列腺等离子剜除术能够显著缩短前列腺增生患者手术时间, 可改善术后炎症反应,降低IPSS 评分,加快术后康复。
