右美托咪定不同给药方式对小儿术后躁动及应激反应的影响*
2022-06-10彭景燕李玉霞杨运亮吴亚东谷昆峰
彭景燕,李玉霞,杨运亮,吴亚东,谷昆峰
(河北省石家庄市人民医院,河北 石家庄 050000)
地氟烷是临床常用吸入性麻醉药物,起效迅速,可控性强,苏醒快,安全性高,适用于儿科手术及心血管手术的麻醉过程[1]。地氟烷吸入全麻患儿术后躁动风险较高,躁动时间虽短暂,但极大地增加了术后监护和治疗难度,易发生滞留针脱落、手术切口出血、坠床等意外事件[2]。右美托咪定属α肾上腺素受体激动剂,单用及与其他药物联用均能起到良好的镇静、镇痛效果,对于减轻术后躁动具有重要意义[3]。右美托咪定滴鼻给药不会产生刺激或不愉悦感,可以减少患儿的焦虑、恐惧心理,且能避免首过效应;静脉输注给药起效快、生物利用度高,但输注速率过快易引起心动过缓[4-5]。本研究中对比了右美托咪定静脉给药和滴鼻给药对地氟烷麻醉患儿术后躁动和应激反应的影响。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:接受地氟烷吸入全身麻醉手术;年龄3~10岁;美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级。研究方案经医院医学伦理委员会批准,患儿监护人签署知情同意书。
排除标准:手术禁忌证或对本研究中所用药物过敏;癫痫、认知功能障碍或精神异常;心、肝、肾等脏器功能障碍;严重感染、恶性肿瘤;呼吸道感染、哮喘及其他呼吸道疾病;免疫系统疾病、凝血功能障碍或神经系统疾病。
病例选择与分组:选取我院2018年3月至2020年10月收治的地氟烷麻醉后手术患儿82例,按随机数字表法分为观察组和对照组,各41例。两组患儿一般资料比较,差异无统计学意义(P>0.05),具有可比性。详见表1。
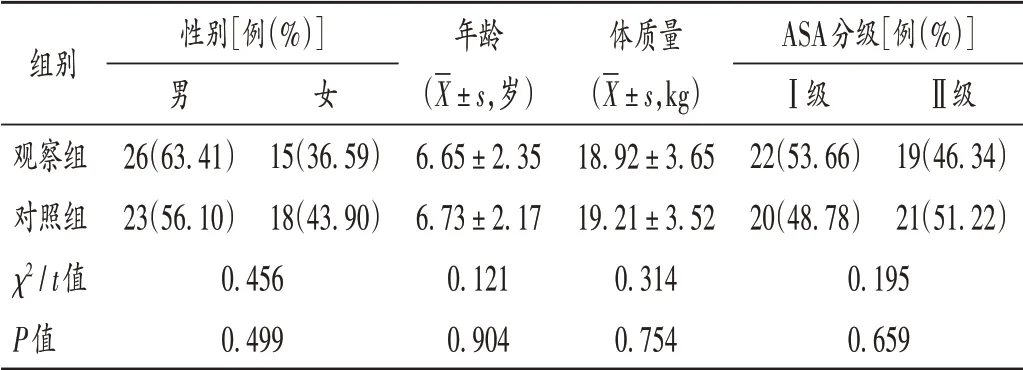
表1 两组患儿一般资料比较(n=41)Tab.1 Comparison of children′general data between the two groups(n=41)
1.2 方法
观察组患儿于诱导前15 min静脉泵注盐酸右美托咪定注射液(江苏恒瑞医药公司,国药准字H20140081,规格为每支2 mL∶200 μg<按右美托咪定计>)0.4 μg/kg,10~15 min内完成泵注;对照组患儿于诱导前15 min鼻内滴入质量浓度为10 μg/mL的右美托咪定2 μg/kg。
两组患儿均静脉滴注咪达唑仑注射液(江苏恩华药业股份有限公司,国药准字H10980025,规格为每支2 mL∶10 mg)0.06 mg/kg诱导;依次给予地塞米松磷酸钠注射液(天津金耀药业有限公司,国药准字H12020515,规格为每支1 mL∶5 mg)0.5 μg/kg,丙泊酚乳状注射液(西安力邦制药有限公司,国药准字H19990282,规格为每支20 mL∶0.2 g)2 mg/kg,枸橼酸芬太尼注射液(宜昌人福药业有限责任公司,国药准字H42022076,规格为每支2 mL∶0.1 mg)2 μg/kg,注射用顺式阿曲库铵(江苏恒瑞医药股份有限公司,国药准字H20060869,规格为每支10 mg<按C53H72N2O12计>)0.15 mg/kg诱导麻醉;行气管插管,连接Fabius Tiro型麻醉机(德尔格医疗设备上海有限公司)控制呼吸。术中,给予5%~9%吸入用地氟烷(上海恒瑞医药有限公司,国药准字H20183269,规格为每瓶240 mL),注射用瑞芬太尼(江苏恩华药业股份有限公司,国药准字H20143314,规格为每支1 mg<按C20H28N2O5计>)0.1~0.2 μg/(kg·min)维持麻醉,以患儿入手术室后测得的血压和心率为基础值,调整地氟烷吸入速率,使患儿血压和心率变化幅度小于基础值的±30%。手术结束时,停止吸入地氟烷和泵入瑞芬太尼,清理呼吸道及口腔分泌物,待自主呼吸不低于14次/分、潮气量不低于6 mL/kg、呼气末二氧化碳分压(PETCO2)为40~45 mmHg,吞咽反射恢复后,拔出气管导管,送入麻醉后监测治疗室(PACU)。
1.3 观察指标
监测两组患儿给药前、气管插管时及手术开始时的平均动脉压(MAP)和心率(HR)。于给药前、气管插管、手术开始时抽取患儿静脉血各3 mL,离心(转速为2 500 r/min)10 min,收集血清,低温保存,采用酶联免疫吸附法测定血清皮质醇(Cor)和去甲肾上腺素(NE)水平,检测仪器为ELX800型酶标仪(美国BioTek公司),检测试剂盒购于美国BD公司。对比两组患儿的苏醒时间(从手术结束至呼之睁眼时间)、气管导管移除时间(术毕至气管导管拔管时间)、PACU停留时间。采用儿童麻醉苏醒期躁动评估量表(PAED)评价患儿进入PACU后10,20,30 min时的躁动情况,评分范围0~20分,分数越高提示躁动越明显;采用东安大略儿童医院疼痛评分量表(CHEOPS)评价患儿术后疼痛情况,评分范围0~13分,分数越高提示疼痛程度越严重;采用Ramsay镇静评分量表(RSS)评价患儿镇静情况,1分表示焦虑和(或)不安,2分表示平静合作具有定向力,3分表示对言语指令有反应,4分表示患儿入睡但对呼唤反应敏捷,5分表示患儿入睡但对呼唤反应迟钝,6分表示对刺激无反应。记录两组患儿的恶心呕吐、心动过缓、呼吸抑制、低氧血症等不良反应发生情况。
1.4 统计学处理
采用SPSS 19.0统计学软件分析。计量资料以±s表示,行独立样本t检验;计数资料以率(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
结果见2至表5。
表2 两组患儿MAP,HR及NE,Cor水平比较(±s,n=41)Tab.2 Comparison of levels of MAP,HR,NE and Cor between the two groups(±s,n=41)
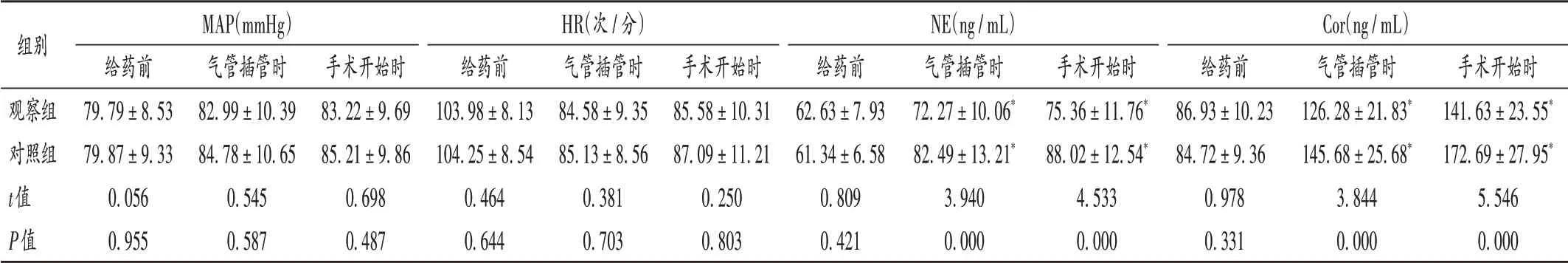
表2 两组患儿MAP,HR及NE,Cor水平比较(±s,n=41)Tab.2 Comparison of levels of MAP,HR,NE and Cor between the two groups(±s,n=41)
注:与本组给药前比较,*P<0.05。1 mmHg=0.133 kPa。Note:Compared with those before administration,*P<0.05.1 mmHg=0.133 kPa.
MAP(mmHg)HR(次/分)NE(ng/mL)Cor(ng/mL)组别给药前79.79±8.53 79.87±9.33 0.056 0.955气管插管时82.99±10.39 84.78±10.65 0.545 0.587手术开始时83.22±9.69 85.21±9.86 0.698 0.487给药前103.98±8.13 104.25±8.54 0.464 0.644观察组对照组t值P值手术开始时141.63±23.55*172.69±27.95*5.546 0.000气管插管时84.58±9.35 85.13±8.56 0.381 0.703手术开始时85.58±10.31 87.09±11.21 0.250 0.803给药前62.63±7.93 61.34±6.58 0.809 0.421气管插管时72.27±10.06*82.49±13.21*3.940 0.000手术开始时75.36±11.76*88.02±12.54*4.533 0.000给药前86.93±10.23 84.72±9.36 0.978 0.331气管插管时126.28±21.83*145.68±25.68*3.844 0.000
表3 两组患儿苏醒时间、气管导管移除时间、PACU停留时间比较(±s,min,n=41)Tab.3 Comparison of recovery time,removal time of tracheal catheter and residence time in PACU between the two groups(±s,min,n=41)
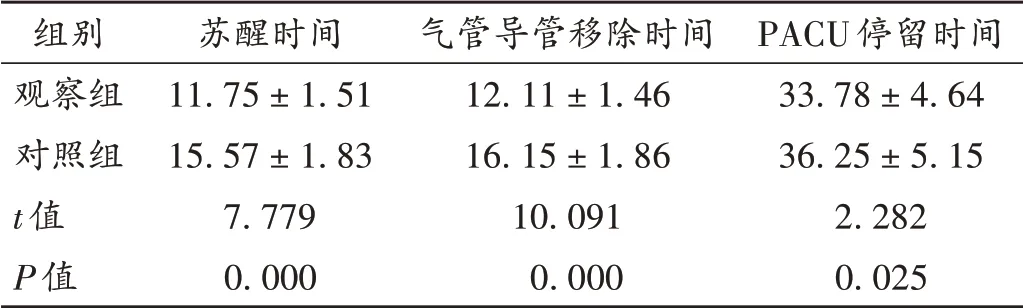
表3 两组患儿苏醒时间、气管导管移除时间、PACU停留时间比较(±s,min,n=41)Tab.3 Comparison of recovery time,removal time of tracheal catheter and residence time in PACU between the two groups(±s,min,n=41)
PACU停留时间33.78±4.64 36.25±5.15 2.282 0.025组别观察组对照组t值P值苏醒时间11.75±1.51 15.57±1.83 7.779 0.000气管导管移除时间12.11±1.46 16.15±1.86 10.091 0.000
表4 两组患儿术后躁动、疼痛、镇静评分比较(±s,分,n=41)Tab.4 Comparison of scores of PAED,CHEOPS and RSS between the two groups(±s,point,n=41)
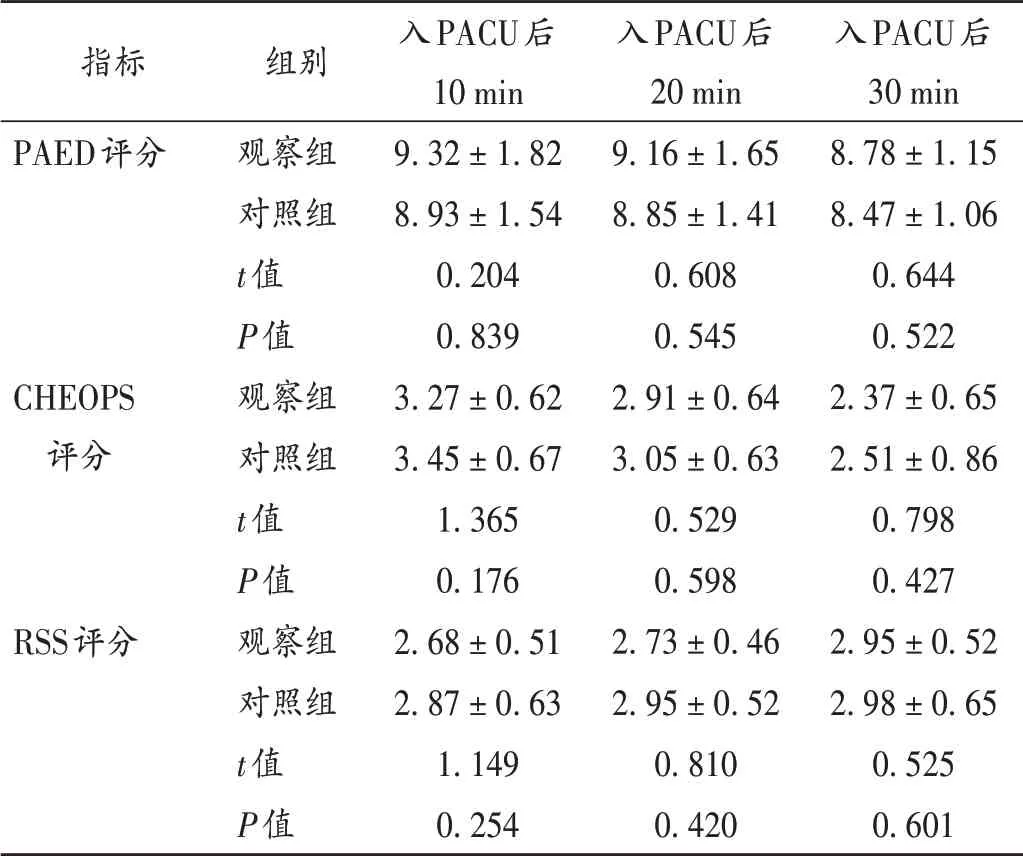
表4 两组患儿术后躁动、疼痛、镇静评分比较(±s,分,n=41)Tab.4 Comparison of scores of PAED,CHEOPS and RSS between the two groups(±s,point,n=41)
入PACU后30 min 8.78±1.15 8.47±1.06 0.644 0.522 2.37±0.65 2.51±0.86 0.798 0.427 2.95±0.52 2.98±0.65 0.525 0.601指标PAED评分CHEOPS评分RSS评分组别观察组对照组t值P值观察组对照组t值P值观察组对照组t值P值入PACU后10 min 9.32±1.82 8.93±1.54 0.204 0.839 3.27±0.62 3.45±0.67 1.365 0.176 2.68±0.51 2.87±0.63 1.149 0.254入PACU后20 min 9.16±1.65 8.85±1.41 0.608 0.545 2.91±0.64 3.05±0.63 0.529 0.598 2.73±0.46 2.95±0.52 0.810 0.420
表5 两组患儿不良反应发生情况比较[例(%),n=41]Tab.5 Comparison of the incidence of adverse reactions between the two groups[case(%),n=41]
3 讨论
地氟烷作为儿童手术常用吸入性麻醉药物,对呼吸和循环功能影响小,在儿科麻醉诱导和麻醉维持中具有显著优势[6-7]。但对神经、呼吸、循环系统均会产生作用,躁动、血压下降、心律失常等发生率较高,给术后苏醒恢复和预后带来不良影响[8]。右美托咪定具有镇静、镇痛、抗焦虑等多重作用,可作为小儿麻醉的辅助用药,与地氟烷具有协同作用,能提高地氟烷麻醉效果[9]。滴鼻给药是右美托咪定的有效给药方式,药物经鼻腔黏膜吸收,可避免肝脏的首过效应,不刺激胃肠道,患儿可耐受,且对其配合度要求较低[10]。静脉输注是右美托咪定的传统给药方式,麻醉诱导前静脉泵注,可使麻醉诱导时血流动力学指标更平稳,减少插管反应,并能减少其他麻醉药剂量,使麻醉维持更易管理[11]。上述2种给药方式在临床麻醉辅助中均有应用,但对比研究较少,两者辅助小儿地氟烷吸入全麻的应用效果需深入探讨。
既往研究显示,右美托咪定滴鼻给药最佳剂量为2 μg/kg[12],故本研究中以此作为右美托咪定滴鼻给药剂量。前期试验结果显示,0.4 μg/kg静脉输注剂量降低小儿地氟烷麻醉术后躁动发生率效果较好且安全性高,故选用此剂量。本研究结果显示,两组患儿给药前、气管插管时、手术开始时的MAP和HR比较均无显著差异,提示静脉泵注和滴鼻给予右美托咪定均能维持围术期血流动力学指标稳定。右美托咪定能激动神经系统中α2受体,抑制交感神经,维持血流动力学稳定,而静脉给药的生物利用率高,小剂量用药即可达到满意的镇静效果。另外,两组患儿术后恶心呕吐、心动过缓、低氧血症等不良反应发生率均无显著差异,提示2种给药方式均有较高的安全性。
术后躁动是地氟烷吸入麻醉后的常见并发症,地氟烷麻醉术后苏醒较快,中枢神经功能恢复时间不一致,苏醒期麻醉药物残留导致大脑皮层处于抑制状态,而皮质下中枢活动已恢复,导致中枢局灶性敏化,影响患者的感觉反应,出现过度兴奋和术后躁动[13]。右美托咪定对术后躁动有预防作用,能减轻伤害性刺激引起的炎性反应,抑制中枢敏化,降低术后躁动程度[14]。本研究结果显示,两组患儿进入PACU后10,20,30 min时的PAED评分、CHEOPS评分及RSS评分均无显著差异,提示右美托咪定经鼻和静脉泵注给药均能有效抑制苏醒期躁动的发生。观察组患儿术后苏醒时间、气管导管移除时间和PACU停留时间均显著短于对照组,提示静脉泵注右美托咪定能缩短地氟烷吸入麻醉患儿术后苏醒时间,这与静脉给药的使用剂量小、药物代谢迅速、有助于加快术后苏醒速度有关。
应激反应是机体受到外界刺激所引起的神经兴奋反应或内分泌反应,手术、麻醉等会调动机体应激反应体制,激活下丘脑-垂体-肾上腺轴系统,促进各种应激相关指标大量释放[15]。NE和Cor是应激反应的敏感指标,其表达情况与机体应激状态密切相关[16]。本研究中,两组患儿术前的血清NE和Cor水平均无显著差异,而气管插管时、手术开始时观察组患儿血清NE和Cor水平均显著低于对照组,提示右美托咪定静脉泵注能更好地抑制体内的应激反应。与鼻腔给药相比,静脉给药吸收迅速、生物利用度高,能有效缓解术中的疼痛感和降低麻醉的刺激,避免产生过度的应激反应。
综上所述,右美托咪定滴鼻和静脉泵注给药均能有效维持地氟烷麻醉患儿术中血流动力学稳定,减少术后躁动反应的发生,其中静脉泵注给药更能减轻机体应激反应,缩短术后苏醒时间。但本研究中样本量较少,可能导致研究结果存在偏差,后期需进行多中心、大样本临床研究。
