严重的子宫切口感染伴盆腔脓肿的高危因素及临床治疗分析
2022-06-08吴晓丽
吴晓丽

[摘要] 目的 探讨剖宫产术后发生严重子宫切口感染及盆腔脓肿的高危因素及临床治疗策略。方法 回顾性分析2015年1月至2018年12月在宁波市妇女儿童医院行剖宫产分娩的术后发生严重子宫切口感染及盆腔脓肿的27例产妇作为观察组,按照1∶4比例随机抽取同期108例未发生上述并发症的产妇作为对照组;以分娩年龄、分娩时体质量指数、妊娠期合并症及并发症等18个因素作为观察指标。结果 应用单因素条件logistic回归分析显示,两组的绒毛膜羊膜炎、胎膜早破、早产3个变量因素比较,差异有统计学意义(P<0.05);而后进行多因素条件logistic逐步回归分析,发现早产(OR=4.83)、绒毛膜羊膜炎(OR=47.8)是发生严重盆腔脓肿的高危因素。结论 绒毛膜羊膜炎、早产是剖宫产术后严重子宫切口感染及盆腔脓肿的高危因素,术后发热、下腹部压痛、肠梗阻、腹壁切口愈合不良是严重盆腔感染的早期症状。术后应积极抗感染,必要时需穿刺引流或手术治疗。
[关键词] 子宫切口感染;盆腔感染;剖宫产;盆腔脓肿;危险因素
[中图分类号] R713 [文献标识码] B [文章编号] 1673-9701(2022)11-0086-04
[Abstract] Objective To explore the high risk factors and clinical treatment strategies of patients with severe uterine incision infection and pelvic abscess after cesarean section. Methods The cases of cesarean section in our hospital from January 2015 to December 2018 were analyzed retrospectively. Twenty-seven cases of severe uterine incision infection and pelvic abscess after operation were taken as the observation group,and 108 cases without the above complications were randomly selected as the control group according to the ratio of 1∶4. Eighteen factors, such as delivery age, body mass index at delivery, complications and complications during pregnancy,were used as observation indexes. Results Univariate logistic regression analysis showed that there was a significantly chorioamnionitis,premature rupture of membranes and premature delivery between the two groups(P<0.05). The multivariate logistic stepwise regression analysis showed that premature delivery (OR=4.83) and chorioamnionitis (OR=47.80) were the high risk factors for severe pelvic abscess. Conclusion Chorionic amnionitis and premature delivery are the high risk factors of severe uterine incision infection and pelvic abscess after cesarean section. Postoperative fever, lower abdominal tenderness, intestinal obstruction and poor healing of abdominal incision are the early symptoms of severe pelvic infection. After the operation, positive anti-infection should be done, and puncture and drainage or surgical treatment should be needed if necessary.
[Key words] Uterine incision infection; Pelvic infection; Cesarean section; Pelvic abscess; Risk factor
剖宮产术是产科学最重要的手术干预措施,由于其特殊的手术时机,手术过程中宫腔内羊水、血液等可直接溢至腹腔及腹壁切口处,若同时存在其他的易感因素,则子宫切口感染及盆腔感染就不可避免[1-2]。因此,预防并及时发现手术引发的子宫切口及盆腔感染是临床医师需警惕的。本研究回顾性分析在宁波市妇女儿童医院住院的27例剖宫产术后出现严重子宫切口感染及严重盆腔感染病例,同时按1∶4比例随机抽取108例同期行剖宫产分娩的产妇,以探讨剖宫产术后子宫切口感染及盆腔感染的高危因素及临床治疗情况,现报道如下。44D0082C-7A3D-4E71-8848-4C1D116730DF
1 资料与方法
1.1一般资料
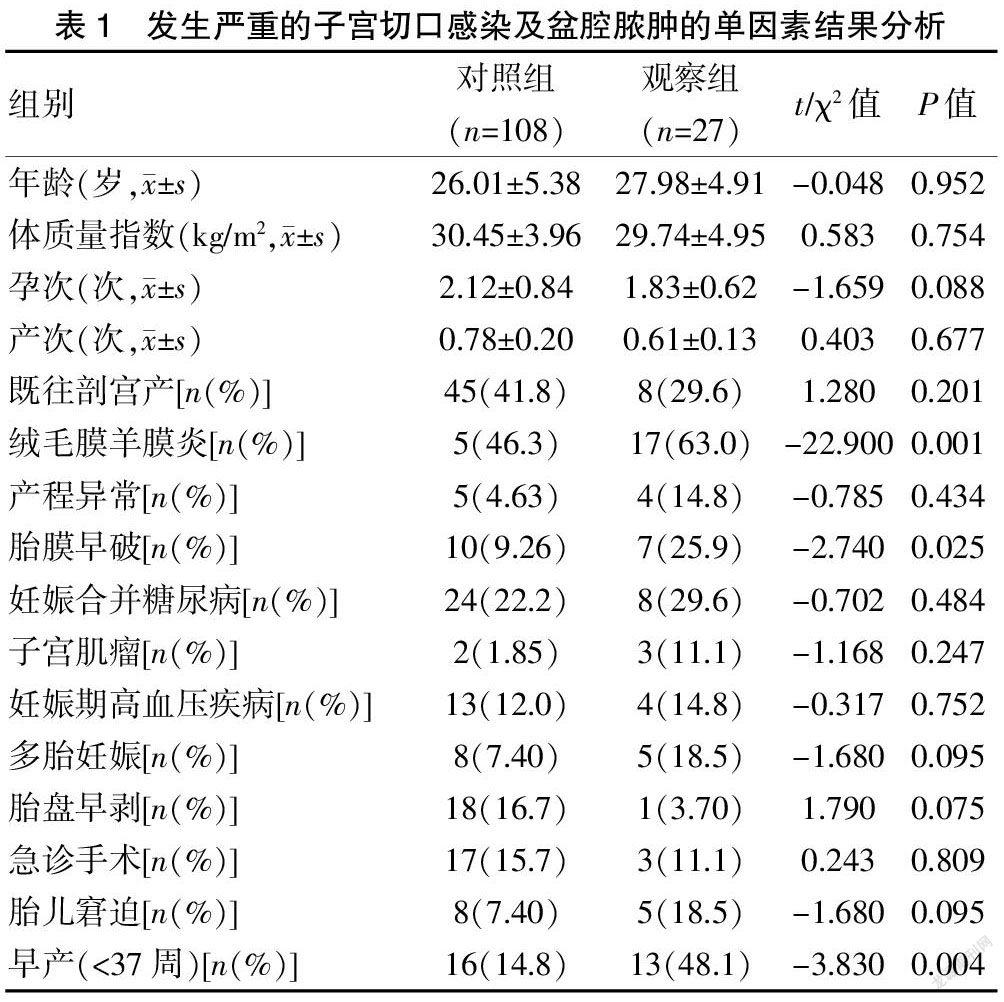
选取2015年1月至2018年12月在宁波市妇女儿童医院行剖宫产手术的孕产妇为研究对象。手术部位器官、腔隙感染诊断标准:根据美国疾病与预防控制中心(CDC)[2]的诊断标准,手术部位器官、腔隙感染是指发生在手术后 30 d内,除外腹壁切口、术中操作过任何组织(如器官或腔隙)的感染,有下列各项中的至少一项:①器官或腔隙穿刺引流液为脓性;②器官或腔隙由无菌操作获得液体或组织培养分离出微生物;③直接检查、二次手术探查、病理学、放射学检查提示切口脓肿或其他感染证据;④临床手术医生或主治医师诊断的器官或腔隙感染。按上述标准选择严重的子宫切口感染及盆腔脓肿共27例孕产妇作为观察组,按照1∶4比例随机抽取同期108例孕产妇作为对照组,两组孕产妇的年龄、体质量指数、孕次、产次等比较,差异无统计学意义(P>0.05),具有可比性。见表1。排除标准:①术前除外生殖道系统的感染者(如肺炎等);②腹壁切口脂肪液化、愈合不良、腹壁切口血肿者;③调查资料不全者。
1.2方法
所有患者均经剖宫产手术分娩,回顾性收集孕产妇相关资料,根据美国疾病与预防控制中心(CDC)[2]的诊断标准:手术部位器官、腔隙感染的诊断标准,共27例产妇发生盆腔切开严重感染作为观察组,并收集同期108例手术顺利产妇作为对照组,无切开感染病例。并对术中及术后并发症进行调查,其转归进行电话随访。治疗方法采用保守治疗方案[2,4]:①静脉补液治疗。输注头孢二代或三代广谱及抗厌氧菌抗生素奥硝唑,若培养结果存在细菌感染,则根据药敏结果选择抗生素治疗;②保守治疗失败后的手术治疗方案。主要是针对感染灶的清创引流治疗,若盆腔脓肿形成则行经阴道后穹隆或经腹切开引流。③严重子宫切口感染及盆腔脓肿的治疗。27例患者均予抗生素及缩宫素保守治疗,20例保守治疗成功。其余7例均手术治疗,且均伴有腹壁切口愈合不良,5例经腹壁切口放置腹腔引流管后好转。1例先行腹壁切口二次缝合术,术后仍有发热,再次行后穹窿脓肿切口引流术好转。1例因子宫腹壁瘘,于腹壁切口换药后,予GnRH药物抑制卵巢功能后,抑制月经来潮,治疗2~3个月行子宫及输卵管造影提示子宫瘘道闭锁。
1.3观察指标及评价标准
通过检索国内外相关文献,明确可能相关的高危因素,包括分娩年龄、分娩时体质量指数、分娩时孕龄、妊娠期合并症及并发症等18个因素。其中绒毛膜羊膜炎、早产等的诊断均参照《妇产科学(第8版)》中的相关规定[3]。
1.4统计学方法
采用SPSS 18.0统计学软件进行数据处理,计量资料以均数±标准差(x±s)表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,对纳入的高危因素行单因素及多因素logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1两组孕产妇一般情况比较
两组孕产妇的年龄、体质量指数、孕次、产次等比较,差异无统计学意义(P>0.05)。将27例发生严重子宫切口感染及盆腔脓肿的病例作为观察组,108例未发生上述情况者作为对照组,应用单因素logistic回归分析显示,在α=0.05水平进行分析,两组孕产妇的绒毛膜羊膜炎、胎膜早破、早产3个变量因素比较,差异有统计学意义(P<0.05)。见表1。
2.2 多因素logistic回归分析结果
按选入标准α=0.1、剔除标准α=0.15,对初筛的3个显著相关的变量因素进行多因素logistic回归分析,发现早产、绒毛膜羊膜炎是发生严重盆腔脓肿的高危因素。见表2。
2.3 随访
27例患者出院时,有10例患者B超检查子宫附件及盆腔均未见包块;另17例患者B超检查仍提示有大小不等的包块。电话随访2年,多次复查均吸收,且月经均来潮。
3 讨论
正常女性阴道对外界致病菌有一定的防御功能,正常妊娠和分娩通常不会给产妇增加感染的机会,只有在机体免疫力与病原体毒力及数量之间平衡失调时,才会导致感染的发生[3,4,6]。本研究结果显示,绒毛膜羊膜炎是严重子宫切口感染及盆腔脓肿的危险因素(OR=47.8),与Ban等[2]报道的绒毛膜羊膜炎(OR=2.24)与子宫切口愈合不良的高危因素相符,而且既往回归分析也多次证实此结论[9-10]。生殖道常见病原体如支原体、B组链球菌和淋病奈瑟菌均定植在阴道,当机体经历分娩、手术等过程后,部分病原体成为优势菌,导致绒毛膜羊膜炎发生,进而导致术后出现严重子宫切口感染及盆腔脓肿[15]。早产的定义为妊娠达到28周但不足37周分娩者,感染仍是早产的一个主要原因[2,12-13],与本研究结果相符(OR=4.83);感染途径最常见为下生殖道的病原体经宫颈管逆行而上。另外,母体全身感染病原体也可通过胎盘侵及胎儿,或盆腔感染病原体经输卵管进入宫腔,进而出现胎盘、胎膜的炎症反应,出现绒毛膜羊膜炎等病症,对于临床出现早产、发热等情况,所有临床必须严密监测产后感染情况。
剖宫产术后出现发热需积极寻找原因,若伴有发热、腹痛,需考虑盆腔感染可能,并给予影像学支持,实时了解子宫切口及盆腔包块情况[2,17]。本研究中27例患者术后均出现发热,且B超及盆腔CT或MRI检查均提示盆腔包块。14例患者均出现麻痹性肠梗阻及不全肠梗阻,考虑可能原因为盆腔炎症因子刺激肠道,引起肠壁的充血水肿,出现肠道梗阻,随着感染的控制,肠梗阻病情多好转。有研究曾报道9例产后感染合并盆腔脓肿患者,其中3例合并有嚴重肠梗阻,经感染控制后,肠梗阻好转。当合并有腹壁切口愈合不良,予切口撑开后,仍有发热及腹部压痛时,需高度警惕子宫切口感染盆腔感染情况。我院2例现行腹壁切口二次缝合术,术后仍有发热,后再次行阴道后穹窿切口脓肿引流术,引出脓性分泌物后,病情好转。产后盆腔感染的治疗[2,18],其原则为抗菌及对症治疗,先选用广谱抗菌药物,同时通过宫腔分泌物、脓肿穿刺物、后穹隆穿刺物做细菌培养及药敏结果,选择敏感药物,一般积极治疗48~72 h,若体温持续不降,患者出现中毒症状或包块增大时,需手术治疗[19-22]。Lu等[23]报道了4例剖宫产术后子宫切口感染坏死的患者,除1例因病情严重行子宫切除,3例保守性缝合取得成功。44D0082C-7A3D-4E71-8848-4C1D116730DF
综上所述,绒毛膜羊膜炎、早产是剖宫产术后严重子宫切口感染及盆腔脓肿的高危因素,术后发热、下腹部压痛、肠梗阻、腹壁切口愈合不良是严重盆腔感染的早期症状。术后应积极抗感染,必要时需穿刺引流或手术治疗。
[参考文献]
[1] Allegranzi B, Zayed B, Bischoff P, et al. New WHO reco-mmendations on intraoperative and postoperative measures for surgical site infection prevention:An evidence-based global perspective[J]. Lancet Infect Dis,2016,16(12):e288-e303.
[2] Ban KA, Minei JP, Laronga C, et al. American College of Surgeons and Surgical Infection Society: Surgical site infection guidelines, 2016 Update[J]. J Am Coll Surg,2017, 224(1):59-74.
[3] 谢幸,孔北化,段涛.妇产科学[M].9版.北京:人民卫生出版社,2018:219-221.
[4] 尹秀菊, 刘国莉, 王山米,等. 产后严重盆腔感染9例临床分析[J]. 实用妇产科杂志,2014,30(11):843-847.
[5] 郭艳, 陈友国.自发性盆腔脓肿合并脓毒症休克5例临床分析[J]. 实用妇产科杂志, 2016,32(10):792-794.
[6] Shree R,Park SY,Beigi RH,et al. Surgical site infection following cesarean delivery:Patient, provider, and procedure-specific risk factors[J]. Am J Perinatol,2016,33(2):157-164.
[7] 张波,杨思芸,滕华安,等.甲硝唑联合过氧化氢冲洗宫腔治疗产褥感染疗效与安全性的meta分析[J].中国药房,2018,29(12):1711-1714.
[8] Haas DM, Morgan S, Contreras K, et al. Vaginal prepar-ation with antiseptic solution before cesarean section for preventing postoperative infections[J]. Cochrane Database Syst Rev,2018,7(7):CD007892.
[9] 肖菊.瘢痕子宫孕妇产褥感染的相关因素和细菌学分析[J].国际检验医学杂志,2018,39(8):963-965,969.
[10] 李欣,焦艷,王蒙,等.剖宫产术后切口感染的病原学、危险因素和耐药性分析[J].广西医科大学学报,2018, 35(9):1253-1255.
[11] 张白云,李艳青,姬霞,等.剖宫产术后切口感染相关因素分析及甲硝唑液冲洗对其预防效果[J].中华医院感染学杂志,2018,28(12):1881-1883,1891.
[12] Gelaw KA,Aweke AM,Astawesegn FH,et al. Surgical site infection and its associatedfactors following cesarean section:A crosssectional study from a public hospital in Ethiopia[J]. Patient Safety in Surgery,2017,11(18):1-7.
[13] Boggess KA,Tita A,Jauk V,et al. Risk factors for postcesarean maternal infection in a trial of extended-spectrum antibiotic prophylaxis[J]. Obstet Gynecol,2017, 29(3):481-485.
[14] El-Agwany AS. Conservative management of infected post- partum uterine dehiscence after cesarean section[J]. J Med Ultrasound,2018,26(1):59-61.
[15] 李欣,焦艳,王蒙,等.剖宫产术后切口感染的病原学、危险因素和耐药性分析[J].广西医科大学学报,2018, 35(9):1253-1255.
[16] Glowicz JB. Serious unintended outcomes associated with cesarean section[J].Am J Infect Control,2018,46(4):375-378.
[17] Ozaki K,Tanimura K,Ebina Y,et al. A pregnant woman with a surgical site infection after mesh repair of an abdominal wall incisional hernia: A case report[J]. J Med Case Rep,2017 ,11(1):66.44D0082C-7A3D-4E71-8848-4C1D116730DF
[18] Norman G,Dumville JC,Crosbie EJ. Antiseptics and antibiotics for surgical wounds healing by secondary intention:Summary of a cochrane review[J]. JAMA Dermatol,2016,152(11):1266-1268.
[19] Yamasato K,Yoshino K,Chang AL,et al. Cesarean delivery complications in women with morbid obesity[J]. J Matern Fetal Neonatal Med,2016,29(23):3885-3888.
[20] Smid MC,Kearney MS,Stamilio DM. Extreme obesity and postcesarean wound complications in the maternal-fetal medicine unit cesarean registry[J]. Am J Perinatol,2015, 32(14):1336-1341.
[21] Vallejo MC,Attaallah AF,Shapiro RE,et al. Independent risk factors for surgical site infection after cesarean delivery in a rural tertiary care medical center[J]. J Anesth,2017,31(1):120-126.
[22] Azeze GG,Bizuneh AD. Surgical site infection and its associated factors following cesarean section in Ethiopia:A cross-sectional study[J]. BMC Res Notes,2019,12(1):288.
[23] Lu Y,Jing JN,Ma R,et al. Therapy of B-ultrasound-guided puncture for incision infection after total abdominal hysterectomy[J]. Eur Rev Med Pharmacol Sci,2019, 23(3 Suppl):104-109.
(收稿日期:2021-07-30)44D0082C-7A3D-4E71-8848-4C1D116730DF
