儿童热性惊厥发作的昼夜分布特点及相关影响因素
2022-06-06侯婷钟小毅魏继红
侯婷,钟小毅,魏继红
(河北大学附属医院儿科,河北 保定 071000)
热性惊厥是儿童最常见的一种神经系统疾病,是大脑对高温的一种异常表现,全球2%~5%的儿童会出现热性惊厥[1-2],绝大多数发生在6个月~5岁且一次热程中仅有1次惊厥发作,持续时间一般不超过15 min。但部分患儿可反复发作,持续时间超过15 min甚至发展为癫痫持续状态。但近年来针对热性惊厥发作次数的昼夜分布特点研究较少,本文对2014年1月至2019年12月河北大学附属医院儿科收治的443例热性惊厥患儿进行回顾性分析,探讨其昼夜分布规律。
1 资料与方法
1.1 一般资料
收集2014年1月至2019年12月河北大学附属医院儿科收治的443例患儿临床资料:性别、初发年龄、胎龄、出生方式、发作开始时间、一次热程中的热性惊厥发作次数(1次/>1次)。排除标准:中枢神经系统感染、电解质紊乱、癫痫等原因引起的抽搐。将每天8:00—20:00划分为昼(白天),其余时间划分为夜(夜间)。患儿临床资料见表1。
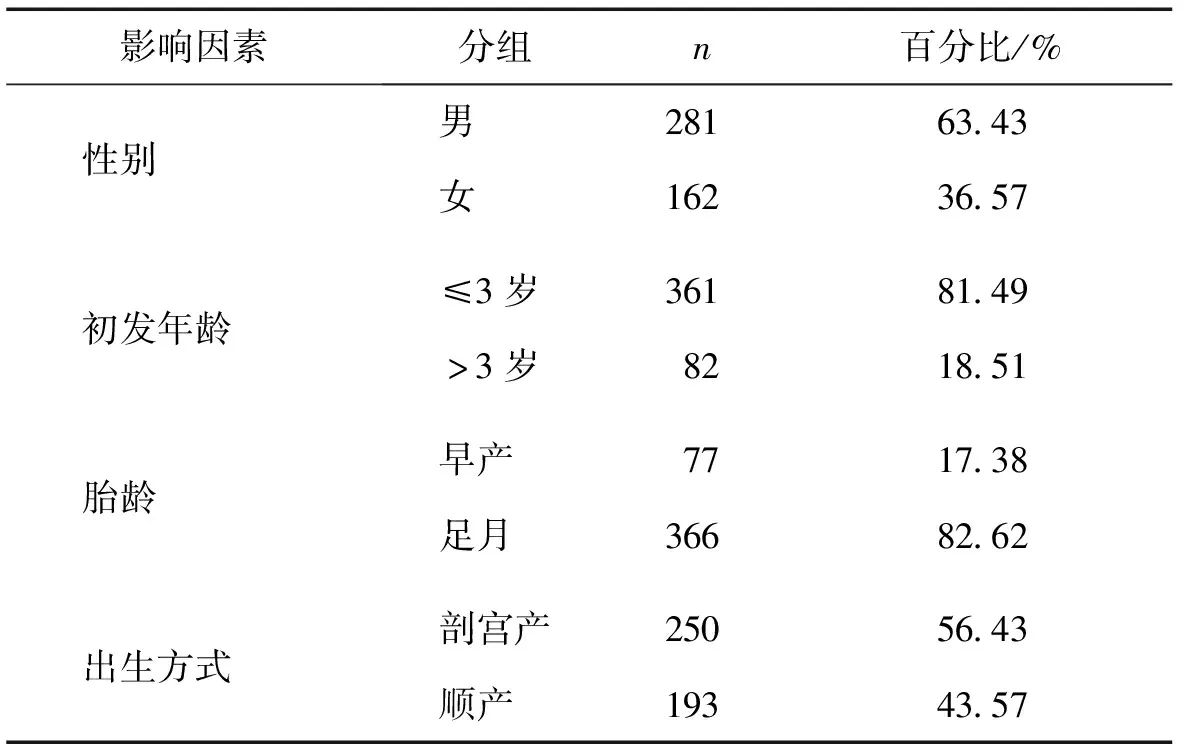
表1 一般临床资料
1.2 观察指标及具体分组
将纳入研究的所有热性惊厥患儿按照一次热程中的发作次数分为:仅发作1次者及发作次数>1次者,按白天及夜间探讨其昼夜分布特点;再将热性惊厥患儿按照性别(男/女)、初发年龄(≤3岁/>3岁)、胎龄(早产/足月)及出生方式(剖宫产/顺产)进行分组,分析不同性别、初发年龄、不同胎龄及出生方式等因素对热性惊厥发作昼夜分布的影响作用。
1.3 统计方法
采用统计软件SPSS 20.0进行分析,计数资料用非参数的卡方检验,用Logistic回归分析影响热性惊厥发作昼夜分布的高危因素,以P<0.05为差异有统计学意义。
2 结果
2.1 热性惊厥患儿发作次数的昼夜分布特点
仅发作1次者在白天有309例,夜间69例,发作次数>1次者在白天有45例,夜间20例,发作次数的昼夜分布差异有统计学意义(χ2=5.411,P=0.020),见表2。

表2 发作次数的昼夜分布特点
2.2 不同分组下热性惊厥患儿发作的昼夜分布情况
单因素分析结果显示,不同性别、初发年龄、不同胎龄的患儿发作的昼夜分布差异均有统计学意义(均P<0.05),不同出生方式的患儿发作的昼夜分布差异无统计学意义(P>0.05),见表3。

表3 不同分组下热性惊厥患儿发作的昼夜分布情况
2.3 多因素Logistic回归分析
对自变量性别、初发年龄、胎龄及出生方式进行赋值,并将因变量发作时间白天赋值为1,夜间赋值为0,见表4。

表4 赋值情况
通过Logistic回归分析,初发年龄、胎龄是儿童热性惊厥发作昼夜分布的影响因素,差异均有统计学意义(均P<0.05),见表5。

表5 影响热性惊厥发作昼夜分布的多因素分析
3 讨论
小儿热性惊厥在临床中很常见,具有明显的年龄依赖性及性别差异,约90%首次发作年龄在6个月~3岁,男童发病率高于女童,男女比例为1.5∶1~2.0∶1[3]。本研究纳入的443例患儿中≤3岁占81.49%(361/443),且男童占63.43%,女童占36.57%,男女比例为1.73∶1[4-6],与相关文献报道一致。与同年龄阶段女童相比,男童大脑发育相对落后,中枢神经系统对外界刺激的处理能力差。小样本研究发现,长时间高热惊厥发作后短时间内,患儿的认知、面部识别和记忆力有所受损,被认为与海马体认知功能受损有关[7],可造成大脑组织不同程度的损伤,使大脑缺氧缺血,严重者可影响患儿远期的认知能力、智力水平[8-9]。
热性惊厥是一种良性病变,大多数患儿在一次热程中仅有一次惊厥发作,且持续时间短。其预后与是否复发有密切关系,有研究表明,初次高热惊厥后2年的复发风险为15%~70%[10],且初发年龄、出生方式、热性惊厥家族史等均是复发的独立相关因素[11-12]。相关研究报道:发作次数与热性惊厥的预后有关系[11-12],部分反复发作者可最终转化为癫痫。而关于热性惊厥发作的昼夜分布特点及相关影响因素的报道甚少。小儿热性惊厥的发作次数有明显的昼夜节律,且受性别、围生史、家族史等因素影响[14]。本研究发现热性惊厥患儿发作次数有昼夜分布差异,大多数患儿在白天发作,且一次热程中仅发作1次,考虑与白天儿童神经系统兴奋性增高有关,且白天发作时易被家长及时发现,及时就诊。
本研究通过Logistic回归分析发现,热性惊厥发作的昼夜分布受初发年龄及胎龄的影响:≤3岁的患儿在白天发作的可能性更高;与足月儿相比,早产儿更易在夜间发作。考虑如下:(1)与>3岁儿童相比,≤3岁儿童的大脑神经发育不够成熟,髓鞘形成不够完整,神经元的稳定性欠佳,血-脑脊液屏障的发育也相对不足,中枢神经系统对刺激处理的能力弱,同时考虑到白天时间段神经系统的兴奋性要高于夜间,故在感染等各原因的刺激下,婴幼儿更容易在白天发生惊厥。(2)大多数早产儿的母体患有妊高征、贫血、休克等情况或胎儿本身有宫内感染、生长迟缓等因素,出生后大脑缺氧及脑组织损伤的情况高于足月儿,长时间缺氧会导致大脑各种神经元的变性、坏死,使早产儿的中枢神经对昼夜节律的调节能力不如同年龄阶段的足月儿;另一方面,早产儿各器官功能发育不成熟,尤其是中枢神经系统的发育,因此在出生后会有一段时间的追赶生长过程,早产儿早期的追赶生长可能会造成机体代谢机制紊乱[15],且儿童时期的生长以夜间睡眠时期为主,研究发现,3~6岁早产儿童的睡眠时间及质量较足月儿差,睡眠模式的完善推迟[16],因此早产儿的热性惊厥更容易发作在夜间。
本研究从大量临床病例分析中得出结果,未进行前瞻性的深入研究,关于热性惊厥发作昼夜分布的影响因素,仍需进一步深入研究。
