维持性血液透析患者死亡危险因素Log is t i c回归分析及预测模型构建
2022-05-28邓祖抚
邓祖抚
广东省雷州市人民医院肾内科,广东雷州 524200
慢性肾脏病是临床较为常见的肾脏系统疾病。据数据报道显示,约有2%的慢性肾脏病患者会进入终末期肾病,造成不可逆性肾损伤,威胁患者生命安全[1]。肾替代疗法是治疗终末期肾病的主要方式之一,其中包括肾移植、腹膜透析和血液透析3种方式,但由于肾脏来源有限,因此肾移植在临床上难以广泛开展,临床上治疗以腹膜透析和血液透析为主。但由于腹膜透析患者容易受到感染和局部炎症,最终引发腹膜炎,影响透析疗效。因此血液透析成为临床多数医生选择的主要方式。目前研究显示,由于各种因素部分血液透析患者仍然存在透析效果不佳、病死率较高等风险,因此研究维持性血液透析患者死亡的危险因素是延长患者生存期的关键[2]。该研究通过对2020年1月—2021年7月期间该院收治的436例终末期肾病患者作为研究对象,并对患者进行2年随访,分析患者死亡的危险因素,进一步构建预测模型,为临床评估维持性血液透析患者的病死率提供依据,现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的436例终末期肾病患者作为研究对象,该研究经该院医学伦理委员会批准通过。纳入标准:①经检查和诊断符合终末期肾病诊断标准[3]的患者;②符合维持性血液透析治疗适应证的患者;③首次发生终末期肾病者;④自愿参加该次研究并签字者。排除标准:①资料缺失者;②年龄<18周岁的未成年患者;③透析龄不超过90 d的患者;④在入组前进行过肾移植、腹膜透析、血液透析等相关治疗的患者;⑤随访过程中丢失者;⑥同时参与其他研究者。
1.2 方法
1.2.1 临床资料收集方法 收集所有患者临床资料,包括性别、年龄、原发病、合并症、血管通路、各实验室指标等。
1.2.2 预测模型构建方法 根据随访2年结果将存活组患者与死亡组患者一般资料进行对比,有差异项目作为变量进入多因素Logistic回归分析构建模型,选择α=0.05作为入选变量的标准,α=0.1作为剔除变量的标准,构建维持性血液透析患者死亡风险预测数学模型。模型确立后,根据各危险因素的权重系数β和变量类型共同构建评分标准。基础评分:将权重系数β最低的变量评定为1分,其余各危险因素权重系数β与其相除四舍五入取整作为每个危险因素的基础评分。等级评分:根据变量类型,若危险因素为二分类或多分类变量,取值为0时,其等级评分为0分,取值不为0时,其等级评分为1分。若危险因素为有序分类变量,则最低等级为1分,之后每提高一个等级增加1分。最终评分:将所有危险因素的基础评分乘以其等级评分,得到最终评分。
1.3 观察指标
随访患者2年,观察患者死亡、存活情况,通过对比死亡组和存活组患者临床资料,有差异项目代入Logistic回归方程计算,分析维持性血液透析患者死亡的危险因素。通过各危险因素的权重系数和变量类型,创建预测维持性血液透析患者死亡风险的评分标准。
1.4 统计方法
采用SPSS 18.0统计学软件对数据进行分析,计数资料采用频数表示,进行χ2检验。采用Logistic回归方程分析维持性血液透析患者死亡的危险因素,以患者是否死亡作为因变量,一般资料作为自变量,以α=0.05作为筛选变量的标准,P<0.05为差异有统计学意义。
2 结果
2.1 随访2年患者情况
436例患者随访2年,其中存活患者129例(29.59%),死亡307例(70.41%)。
2.2 存活组与死亡组患者一般资料对比
存活组与死亡组患者在年龄、原发病、恶性肿瘤、血管通路、血清白蛋白以及血钙水平上对比差异有统计学意义(P<0.05)。见表1。
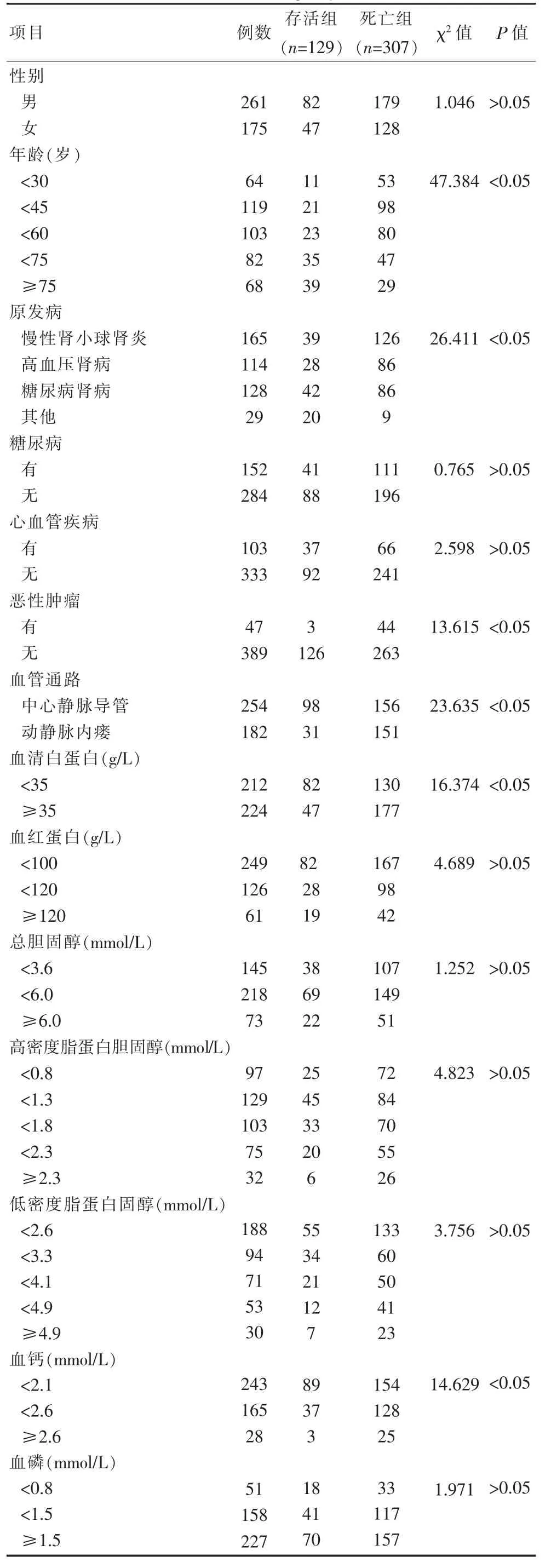
表1 存活组与死亡组患者一般资料对比Table 1 Comparison of general data of patients in survival group and death group
2.3 维持性血液透析患者死亡的危险因素分析
将存活组和死亡组患者有差异资料代入Logistic回归方程计算,结果发现年龄、原发病、恶性肿瘤、血管通路以及血钙均是维持性血液透析患者死亡的危险因素,血清白蛋白是其保护因素。见表2。
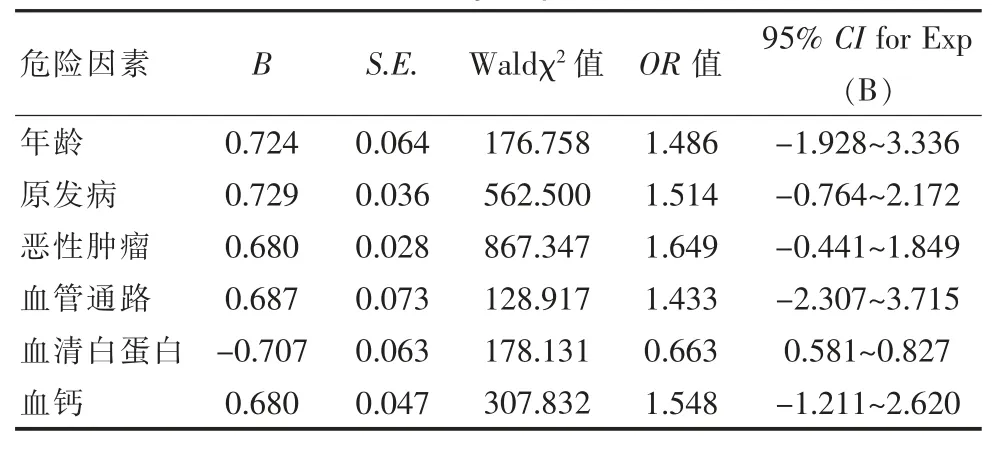
表2 维持性血液透析患者死亡的危险因素分析Table 2 Analysis of risk factors for death in maintenance hemodialysis patients
2.4 危险因素赋值
各危险因素包括年龄、原发病、恶性肿瘤、血管通路、白蛋白及血钙,赋值方式见表3。

表3 危险因素赋值Table 3 Assignment of risk factors
2.5 维持性血液透析患者死亡风险的预测模型评分
根据Logistic回归分析和危险因素赋值进行维持性血液透析患者死亡危险因素的数学模型构建,得出ODDS=Exp[(0.724×年龄赋值)+0.729×原发病赋值+0.680×恶性肿瘤赋值+0.687×血管通路赋值-0.707×白蛋白赋值+0.680×血钙赋值]。预测病死率=ODDS/(ODDS+1)×100%。
3 讨论
随着血液透析技术的不断进步,血液透析患者的病死率不断降低,但仍然处于较高水平。如何降低血液透析患者的病死率一直是临床研究的重难点[4]。
该文对该院维持性血液透析患者进行研究,结果显示,随访2年后患者病死率为70.41%,存活率为29.59%。在分析死亡和存活患者一般资料时发现,两组患者在年龄、原发病、恶性肿瘤、血管通路、白蛋白以及血钙水平上差异有统计学意义(P<0.05)。通过Logistic回归方程计算显示,年龄、原发病、恶性肿瘤、血管通路以及血钙均是维持性血液透析患者死亡的危险因素。根据以上结果得出以下结论:①年龄:在李明等[5]人的研究中,对210例维持性血液透析患者进行分析发现,死亡组患者平均年龄为(56.6±16.6)岁,存活组患者平均年龄为(48.2±15.1)岁,死亡组年龄更大,该文结果与其研究结果相符。这是由于维持性血液透析患者需要长期进行血液透析治疗,年龄偏大的患者机体功能较差,肾功能退化,肾损伤更严重,长时间侵入治疗对机体损伤较大,因此生存率显著降低[6]。②原发病:慢性肾小球肾炎是导致慢性肾脏病的最主要原因,若不及时进行有效治疗,容易引发患者肾脏不可逆损伤,导致终末期肾病的发生。肾小球肾炎合并终末期肾病时,由于炎症反应的持续存在,肾脏严重加剧,血液透析虽能清除一部分炎症因子,但持续的肾炎仍会释放大量炎性因子,使血液透析治疗效果不佳,患者生存期明显缩短[7-8]。③恶性肿瘤:恶性肿瘤是人类健康头号杀手之一,每年死于恶性肿瘤的患者仅次于心血管疾病,合并恶性肿瘤的患者由于恶性肿瘤本身的影响,生存率明显不高[9-10]。④血管通路:研究显示,动静脉内瘘作为血管通路时存在内瘘成熟不良、血栓形成、阻塞等内瘘相关并发症的发生,而中心静脉导管由多聚合材料制作,随着护理技术的提高,中心静脉导管作为血液透析血管通路,有效降低了内瘘相关并发症的发生率,保障血管通路的长期畅通,从而提高患者生存期[11-12]。⑤血清白蛋白:血清白蛋白是重要的营养指标,血清白蛋白浓度是判断患者是否营养不良的重要标志[13-14]。维持性血液透析患者营养不良是常见的并发症之一,营养不足时,患者生活质量和透析耐受程度均有所降低。因此血清白蛋白水平是维持性血液透析患者长期治疗的重要指标,也是患者死亡的保护因素[15]。⑥血钙:患者长期进行血液透析时,钙磷代谢紊乱,容易发生低钙血症,引发心血管器官组织钙化,导致心血管疾病风险增加,增加患者透析病死率明显[16]。
虽然目前对维持性血液透析患者死亡的影响因素研究较多,但多数研究仅指出影响因素有哪些,对维持性血液透析患者的预后评估并无过多研究,也不能判断维持性血液透析患者的死亡风险。该文根据患者的死亡危险因素进行进一步研究,以Logistic回归分析构建死亡风险预测数学模型,结果显示,ODDS=Exp[(0.724×年龄赋值)+0.729×原发病赋值+0.680×恶性肿瘤赋值+0.687×血管通路赋值-0.707×白蛋白赋值+0.680×血钙赋值]。预测病死率=ODDS/(ODDS+1)×100%。可见随着年龄的增大、原发病的严重、有恶性肿瘤、血管通路为静脉内瘘、血清白蛋白降低和血钙水平升高,均是增加患者死亡风险的危险因素,患者评分越高,死亡风险越大[17-18]。
综上所述,维持性血液透析患者死亡的危险因素包括年龄、原发病、恶性肿瘤、血管通路和血钙水平,血清白蛋白是其保护因素。通过危险因素构建预测模型预测患者病死率对临床评估患者预后具有重要意义。该文研究中也存在一定不足之处,如仅构建了数学模型,并未对模型进行验证;部分实验室指标,如C反应蛋白、转铁蛋白饱和度、血压等变量因缺失比例太高而删除。下一步研究将选取更多变量和病例对所得模型进行验证,保证模型构建的准确度。
