糖皮质激素降低重型/危重型新型冠状病毒肺炎病死率的系统评价
2022-05-18陆富泉张晓波刘国成
陆富泉 张晓波 刘国成
【摘要】 目的 系統评价糖皮质激素治疗对重型/危重型新型冠状病毒肺炎(简称“新冠肺炎”,corona virus disease 2019,COVID-19)病死率的影响。
方法 检索并纳入糖皮质激素治疗重型/危重型新冠肺炎的临床随机对照研究,采用RevMan5.3软件对数据进行Meta分析,分析不同类型糖皮质激素治疗对重型/危重型新冠肺炎患者28天病死率的影响。
结果 纳入9篇临床随机对照研究共6326例重型/危重型新冠肺炎患者。与对照组比较,糖皮质激素治疗组患者28天病死率差异无统计学意义(OR=0.78,95% CI 0.61~1.01,P=0.06),使用氢化可的松治疗重型/危重型新冠肺炎患者28天病死率也无统计学意义(OR=0.82,95% CI 0.37~1.83,P=0.63),使用甲泼尼龙治疗重型/危重型新冠肺炎患者28天病死率亦无统计学意义(OR=0.65,95% CI 0.27~1.52,P=0.32),而使用地塞米松治疗重型/危重型新冠肺炎患者可明显降低28天病死率(OR=0.78,95% CI 0.69~0.89,P=0.0003)。
结论 糖皮质激素不能改善重型/危重型新冠肺炎患者的病死率,地塞米松可改善重型/危重型新冠肺炎患者28天病死率。
【关键词】 糖皮质激素;新型冠状病毒肺炎;重型/危重型;病死率;Meta分析
中图分类号:R511 文献标志码:A DOI:10.3969/j.issn.1003-1383.2022.04.002
Systematic evaluation of mortality of patients with severe/critical COVID-19 treated with glucocorticoid
LU Fuquan1, ZHANG Xiaobo2, LIU Guocheng1▲
(1. Department of Rehabilitation Medicine, Liuzhou Traditional Chinese Medicine Hospital, Liuzhou 545001, Guangxi, China; 2. Department of Emergency Medicine, The People's Hospital of Guangxi Zhuang Autonomous Region, Nanning 530021, Guangxi, China)
【Abstract】 Objective To systematically evaluate the affect of glucocorticoid on the mortality of patients with severe/critical corona virus disease 2019 (COVID-19).
Methods Randomized controlled clinical studies of glucocorticoid treatment for severe/critical COVID-19 were retrieved and included. Meta-analysis was performed using RevMan5.3 software to analyze the effects of different glucocorticoid treatments on the 28-day mortality of patients with severe/critical COVID-19.
Results A total of 6326 patients with severe/critical COVID-19 were included in 9 randomized controlled clinical studies. Compared with control group, there were no statistically significant differences in the 28-day mortality in glucocorticoid treatment group (OR=0.78, 95% CI 0.61-1.01, P=0.06), hydrocortisone treatment group (OR=0.82, 95% CI 0.37-1.83, P=0.63), and methylprednisolone treatment group (OR=0.65, 95% CI 0.27-1.52, P=0.32). However, dexamethasone could significantly reduce the 28-day mortality of patients with severe/critical COVID-19 (OR=0.78, 95% CI 0.69-0.89, P=0.0003).
Conclusion Glucocorticoid can not improve the mortality of patients with severe/critical COVID-19, while dexamethasone can improve the 28-day mortality of patients with severe/critical COVID-19.
【Key words】 glucocorticoid; COVID-19; severe/critical type; mortality; meta analysis
自2019年年底新型冠状病毒肺炎(简称“新冠肺炎”,corona virus disease 2019,COVID-19)爆发流行以来,已迅速在全球各地蔓延,对公众健康带来巨大挑战。新冠肺炎分为轻型、普通型、重型和危重型,其中重型和危重型预后差,是导致死亡的主要类型[1]。然而,至今尚未发现能够明确降低COVID-19患者病死率的药物。对于重型/危重型患者而言,大量炎性因子可能会造成严重的弥漫性肺损伤导致死亡。糖皮质激素是目前最强大的抗炎药物,可调节炎症介导的肺损伤,可能减缓COVID-19患者向呼吸衰竭进展。中日友好医院呼吸中心研究团队认为,重症新冠肺炎患者可以尝试短疗程、中小剂量使用激素治疗[2]。但是,部分学者认为,糖皮质激素虽然可以抑制肺部炎症,但同样可以抑制免疫应答和病原体的清除。因此2019新型冠状病毒(2019-nCoV)感染所致的严重呼吸衰竭、休克疗效可能有限,甚至可能增加患者继发感染率,延误病毒清除,甚至增加病死率[3]。因此他们对糖皮质激素治疗新冠肺炎持否定态度。总之,糖皮质激素在COVID-19中的使用存在一定争议,世界卫生组织于2020年1月28日发布的《疑似新型冠状病毒感染引起的严重急性呼吸道感染的临床管理》提出,除非有其他需要使用的指征,否则不建议使用糖皮质激素治疗[4]。
目前尚无针对新冠肺炎特别有效的抗病毒治疗方法,糖皮质激素辅助性治疗新冠肺炎的风险与获益尚无定论。为了更全面、客观地评价糖皮质激素在新冠肺炎重型/危重型患者治疗中的疗效,本研究对国内外糖皮质激素治疗新冠肺炎重型/危重型的高质量随机对照试验结果进行系统评价,为临床决策提供参考。
1 资料与方法
1.1 文献纳入标准
(1)研究类型:随机对照临床研究。(2)研究对象:患者年龄≥18岁,确诊或疑似新冠肺炎病例,临床分型为重型或危重型;诊断标准依据国家卫生健康委员会办公厅、国家中医药管理局办公室印发的《新型冠状病毒感染的肺炎诊疗方案(试行第三版)》。其中临床分型重型患者符合下列任何一条:①出现气促,RR≥30次/min;②静息状态下,指氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mmHg(1 mmHg=0.133 kPa)。当高海拔(海拔超过1000米)时,应根据公式PaO2/FiO2×[大气压(mmHg)/760]进行校正。肺部影像学显示48小时内病灶明显进展>50%者按重型管理。临床分型危重型患者符合以下情况之一:①休克;②呼吸衰竭,且需要机械通气;③合并其他器官功能衰竭需ICU监护治疗。(3)干预措施:干预组使用糖皮质激素,对照组使用安慰剂或不含激素的治疗方案。(4)结局指标:病死率。
1.2 文献排除标准
(1)合并HIV感染和/或合并其他免疫抑制状态的重型/危重型新冠肺炎患者;(2)缺乏原始资料、不能提供准确病例数及无明确糖皮质激素剂量和疗程的文献;(3)临床结局不明确;(4)中英文之外语种发表的文献;(5)重复报道的文献。
1.3 检索策略
计算机检索EMbase、Pubmed、Web of Science、Cochrane Library、CNKI、VIP、Google学术、Wan Fang Data、CBM,同时登陆clinicaltrals.gov网站检索注册的在研项目,检索时限至2021年11月27日。以“steroids,glucocorticoids,corticosteroids,hydrocortisone,prednisone,cortisol,methylprednisolone,dexamethasone”和“COVID-19、2019-nCoV”为英文检索词,以“糖皮质激素、类固醇、氢化可的松、地塞米松、新型冠状病毒肺炎、新冠肺炎”为中文检索词。检索语种限定为中文和英文,并采用人工检索方式对所有文献的参考文献进行核对补充。仅纳入Jadad评分4分及以上高质量的RCT研究。
1.4 质量评价及提取资料
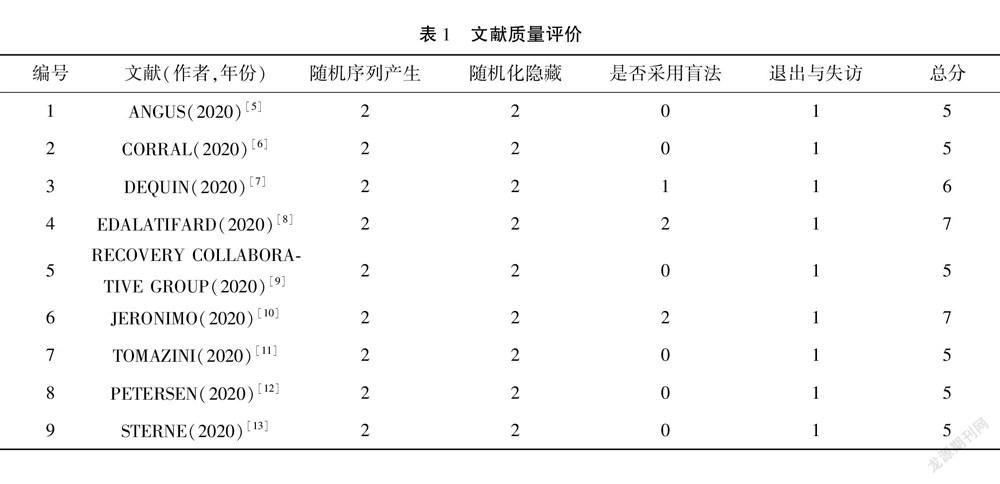
由2位研究者根据质量评价标准对所纳入研究文献进行独立评估,意见不一致时通过讨论解决。提取资料信息包括作者姓名、发表日期、文献设计类型、平均年龄、样本量、干预措施、结局指标。采用Jadad改良的评分标准,即(1)随机序列的产生:①恰当(2分);②不清楚(1分);③不恰当(0分)。(2)随机化隐藏:①恰当(2分);②不清楚(1分);③不恰当(0分);④未使用(0分)。(3)盲法:①恰当(2分);②不清楚(1分);③不恰当(0分)。(4)撤出与退出:①描述了撤出或退出的数目和理由(1分);②未描述撤出或退出的数目和理由(0分)。最终计算总分,1~3分为低质量,4~7分为高质量。
1.5 统计学方法
采用RevMan 5.3软件对具有足够的相似性数据进行统计学分析。计量资料采用加权均数差(weighted mean different,WMD)及95%可信区间(confidence interval,CI)表示合并效应量;计数资料采用比值比(odds ratio,OR)和95% CI表示合并效应量。对各研究的异质性进行检验,若无统计学意义(P>0.1,I2<50%),采用固定效应模型(fixed-effect model)进行合并分析;若存在异质性(P<0.1,I2>50%),则考察异质性来源,若仍存在,采用随机效应模型(random-effects model)进行分析。采用双侧检验,显著性水准为α=0.05。
2 结 果
2.1 文献检索结果
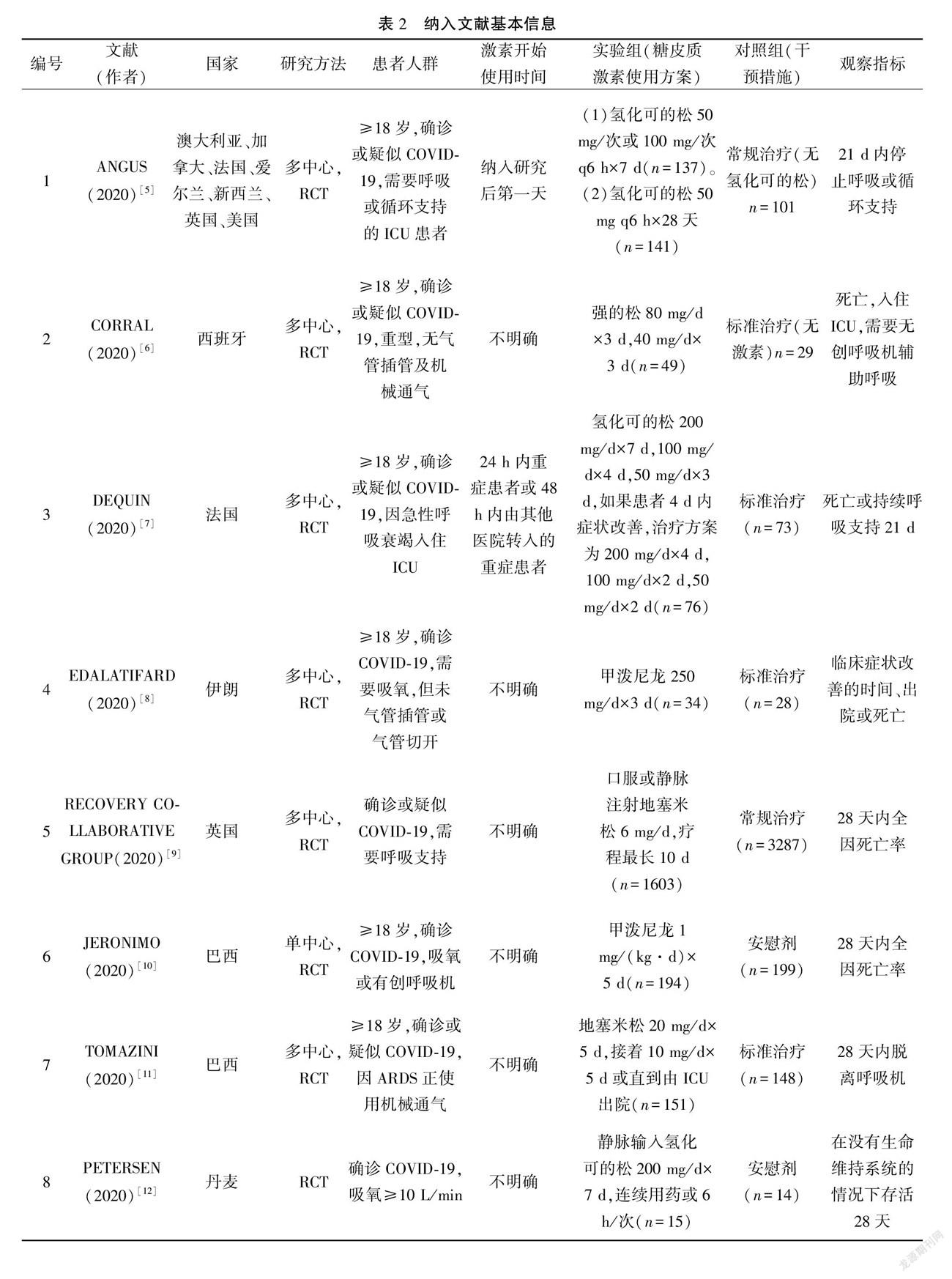
从上述数据库中共检索到相关文献1128篇,手工检索获取潜在合格文献1篇,查重后剩余786篇,阅读文献题目及摘要排除670篇文献,共收集文献116篇进入全文评估,通读全文后进一步筛选,最终纳入文献9篇[5~13],纳入的9篇文献均为随机对照临床研究,共纳入新冠肺炎患者6326例。研究地区包含澳大利亚、加拿大、法国、爱尔兰、新西兰、英国、美国、西班牙、伊朗、巴西、丹麥、中国。纳入的研究对象从2020年2月到2020年6月,最后随访的日期截至2020年10月6日。糖皮质激素治疗组包含了地塞米松低剂量组(6 mg/d)和高剂量组(20~40 mg/d),氢化可的松低剂量组(50~200 mg/d)和高剂量组(400 mg/d)和甲泼尼松龙低剂量(40~80 mg/d)和高剂量(250 mg/d),对照组分别使用安慰剂或常规治疗方案。主要结局指标为病死率,次要结局指标为呼吸支持、药物不良反应等。
9个随机对照临床研究一共纳入6326例患者,分别有2424例患者随机纳入糖皮质激素治疗,3902例患者随机纳入对照组。年龄中位数60(52,68)。结局数据极少出现失访,9个研究中有4个研究完成了所有病例的随访,在RECOVERY COLLABORATIVE GROUP等[9]的研究中,有1例因需要有创通气、呼吸机辅助呼吸而要求退出研究。在DEQUIN等[7]的研究中,糖皮质激素治疗组有1例脱失,在ANGUS等[5]的研究中,糖皮质激素治疗组有5例(总例数110例)出现脱失,对照组有6例(总例数98例)出现脱失。
2.2 纳入文献的质量评价
纳入的9个研究在设计中均合理应用了随机化分组,并进行随机化隐藏,有2个研究[8,10]设计单盲(仅对研究者进行施盲),有4个研究[5~6,11,12]未使用盲法,有3个研究[9,12~13]未提及盲法实施情况。见表1。
2.3 文献的基本特征
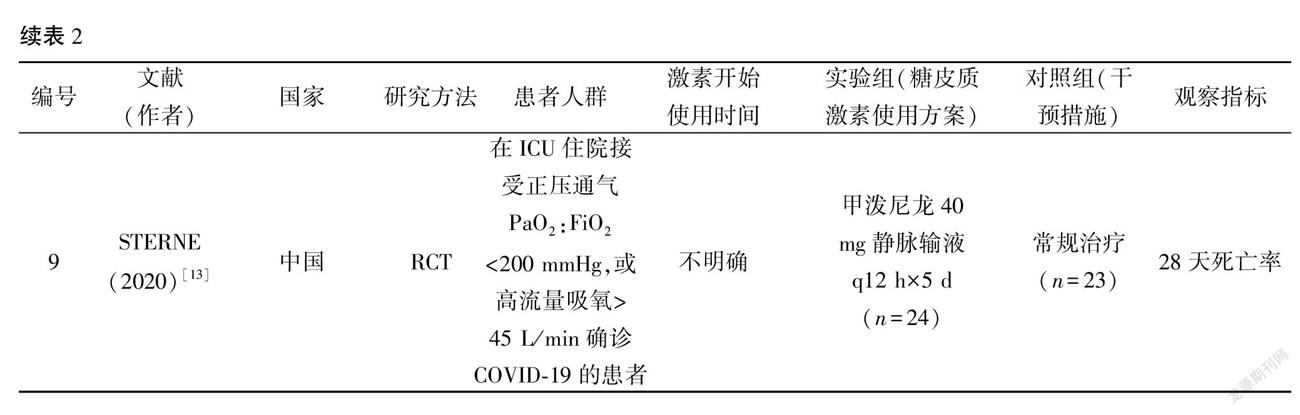
纳入的9篇文献均为随机对照临床研究,共纳入新冠肺炎患者6326例。有6个研究[5~9,11]为多中心研究,3个研究[10,12~13]为单中心研究。有2个研究[5,7]随访周期为21天,有4个研究[9~12]随访周期为28天,有1个研究[13]随访周期为30天,有2个研究[6,9]随访至患者病情好转出院或死亡。见表2。
2.4 荟萃分析
因不同激素类型作用时效不同,为进一步提高meta分析的敏感性,根据不同类型糖皮质激素对重型/危重型新冠肺炎28天病死率的影响进行亚组分析。
2.4.1 糖皮质激素对重型/危重型新冠肺炎患者28天病死率的影响
9个研究[5~13]包括糖皮质激素与常规治疗组的住院病死率相关数据,漏斗图基本对称,提示无发表偏倚(见图1)。糖皮质激素治疗组共纳入2424例患者,其中669例死亡;对照组共纳入3902例患者,其中1217例死亡。Meta分析结果显示各项研究间存在低度异质性(P=0.09,I2=41%),采用随机效应模型合并的结果显示,糖皮质激素降低重型新冠肺炎患者的病死率与对照组比较差异无统计学意义(OR=0.78,95% CI 0.61~1.01,P=0.06)。见图2。
2.4.2 氢化可的松对重型/危重型新冠肺炎28天病死率的影响
有3个研究[5,7,13]使用氢化可的松,糖皮质激素治疗组共纳入369例患者,其中95例死亡;对照组共纳入188例患者,其中55例死亡。Meta分析结果显示,各研究间存在中度异质性(P=0.09,I2=59%),采用随机效应模型,使用氢化可的松治疗重型/危重型新冠肺炎患者病死率与对照组相比,差异无统计学意义(OR=0.82,95% CI 0.37~1.83,P=0.63)。见图3。
2.4.3 甲泼尼龙对重型/危重型新冠肺炎28天病死率的影响
有4项研究[6,8,10,13]使用甲泼尼龙治疗重型新冠肺炎患者,治疗组纳入301例患者,其中96例死亡;对照组共纳入279例患者,其中106例死亡。Meta分析显示,各研究间存在中度异质性(P=0.04,I2=65%),采用随机效应模型,与对照组比较,甲泼尼龙治疗重型新冠肺炎患者在降低病死率方面的差异无统计学意义(OR=0.65,95% CI 0.27~1.52,P=0.32)。见图4。
2.4.4 地塞米松对重型/危重型新冠肺炎28天病死率的影响
2项研究[9,11]使用了地塞米松治疗,治疗组共纳入1754例患者,其中478例死亡,对照组共纳入3435例患者,其中1056例死亡。Meta分析结果显示,各研究间具有同质性(P=0.90,I2=0),采用固定效应模型,使用地塞米松治疗重症新冠肺炎患者28天病死率明显低于对照组(OR=0.78,95% CI 0.69~0.89,P=0.0003)。见图5。
3 讨 论
本研究显示,纳入9个研究,共纳入6326例患者。总体而言激素治疗重型新冠肺炎不能改善患者的病死率。9个研究仅有2个研究[8~9]支持激素治疗重型新冠肺炎可降低患者的病死率。EDALATIFARD等[8]的研究提示激素可降低重型新冠肺炎的病死率(OR=0.78,95% CI 0.68~0.90),治疗组使用甲泼尼龙,共纳入34例患者,其中2例死亡,对照组使用常规治疗,共纳入28例患者,其中12例死亡。该研究样本量较少,占本次Meta分析权重的2.2%。RECOVERY COLLABORATIVE GROUP等[9]的研究中,治疗组使用地塞米松治疗,共纳入1603例患者,其中393例死亡,对照组共3287例患者,其中965例死亡,该研究样本量大,研究结果可信度高,可认为地塞米松可降低新冠肺炎患者的病死率。该研究占本次Meta分析权重的31.7%。但可能因受到激素类型、病例纳入标准未限制在重症患者等因素影响,尚未足以影响整个Meta分析的结局。本次Meta分析对评估28天病死率这个结局指标的时间截点存在差异,ANGUS等[5]、DEQUIN等[7]2个研究评估的时间截点为第21天,STERNE等[13]评估病死率的时间截点为第30天。时间截点的不一致可能在一定程度上影响整个Meta分析的结果。
由于不同激素类型作用时效不同,本研究根据不同激素类型进行亚组分析,结果提示,使用地塞米松可降低重症新冠肺炎患者28天病死率,而使用氢化可的松、甲泼尼龙未能降低患者的病死率。
氢化可的松为短效糖皮质激素类药,有影响糖代谢作用,具有抗休克、抗毒素、抗炎、抑制免疫、抗纤维化等药理作用。弱效糖皮质激素药物,有抗炎、抗过敏等作用。氢化可的松治疗重型新冠肺炎亚组分析纳入ANGUS等[5]、PETERSEN等[12]、DEQUIN等[7]3个研究共557例患者,其中氢化可的松治疗组369例,对照组188例,3个研究各自的研究结果均提示氢化可的松未能减低重型新冠肺炎的病死率(其中ANGUS等的OR=0.80,95% CI 0.49~1.31,PETERSEN等的OR=4.00,95% CI 0.65~24.66,DEQUIN等的OR=0.45,95% CI 0.20~1.02)。本次Meta分析合并效应量后亚组分析证实,与常规治疗的对照组相比较,氢化可的松治疗重型新冠肺炎并未能降低病死率(OR=0.82,95% CI 0.37~1.83,P=0.63)。各研究间存在中度异质性,异质性来源如下,(1)剂量不同:3个研究治疗组使用氢化可的松的剂量分别为DEQUIN等200 mg/d、PETERSEN等200 mg/d、ANGUS等400 mg/d;(2)疗程不同:3个研究使用氢化可的松的疗程在7~28天不等;(3)结局指标(死亡率)的评價时间不同:DEQUIN和ANGUS等研究的评价时间是使用氢化可的松第21天,而PETERSEN等的研究的评价时间是第28天;(4)纳入标准(病情严重程度)不同:DEQUIN等研究纳入标准为需要呼吸或循环支持的ICU患者,ANGUS等研究纳入标准为因急性呼吸衰竭入住ICU患者,而PETERSEN等研究为吸氧≥10 L/min患者。综上所述,氢化可的松治疗重型/危重型新冠肺炎并未能减低28天病死率。若要保持研究间同质性,应尽量使治疗组药物剂量、疗程、结局指标评价时间、纳入标准一致,从而提高研究结果的准确性。
甲泼尼龙为合成中效糖皮质激素,抗炎、抗过敏、抑制免疫反应等作用较强,对水钠潴留作用弱,无排钾副作用。4 mg甲泼尼龙的抗炎作用约与泼尼松龙5 mg相当。甲泼尼龙亚组分析共纳入4项研究,其中EDALATIFARD等[8]的研究提示与标准治疗的对照组比较,甲泼尼龙治疗重型/危重型新冠肺炎可以降低28天病死率(OR=0.08,95% CI 0.02~0.42),但研究样本量较小,所占权重不大;相反,CORRAL等[6]和JERONIMO等[10]的研究结果未支持该观点,经合并效应量后Meta分析证实甲泼尼龙治疗重型/危重型新冠肺炎并未能降低28天病死率。经比较,4个研究结论的差异考虑主要为治疗组使用甲泼尼龙剂量不同,EDALATIFARD等[8]研究治疗组使用甲泼尼龙250 mg/d(高剂量),而其余3个研究治疗组均使用低剂量甲泼尼龙,分别为CORRAL 等[6]为80 mg/d×3 d、40 mg/d×3 d,JERONIMO等[10]为1 mg/(kg·d)×5 d,STERNE等[13]为80 mg/d×5 d。综上,目前依据并未证实甲泼尼龙治疗重型/危重型新冠肺炎能降低28天病死率,大剂量甲泼尼龙(250 mg/d)有可能可以改善重型/危重型新冠肺炎的病死率,该结论需要大样本的研究进一步证实。
地塞米松为合成的长效糖皮质激素,其能抑制结缔组织的增生,降低细胞膜和毛细血管壁的通透性,减少炎性渗出,并能抑制组胺及其他毒性物质的形成和释放。地塞米松具有抗过敏、抗炎、抗休克等作用,抗炎作用约为氢化可的松的25倍;比甲泼尼龙强约10倍。长期大量使用地塞米松可继发真菌、细菌感染,引起高血压、水肿、肌无力等极少见,但易引起精神症状(精神兴奋、烦躁不安等)。地塞米松亚组分析结果提示地塞米松治疗重型/危重型新冠肺炎可降低28天病死率。该Meta分析共纳入2个研究TOMAZINI等[11]、RECOVERY COLLABORATIVE GROUP [9]均为多中心随机、对照开放性临床试验,TOMAZINI等纳入标准包含急性呼吸窘迫综合征、氧疗及有创机械通气患者。RECOVERY COLLABORATIVE GROUP纳入标准为疑似或确诊COVID-19病例,并未限制疾病的严重程度。RECOVERY COLLABORATIVE GROUP的整个研究共纳入6425例,其中地塞米松治疗组共纳入2104例,对照组为常规治疗,共纳入4321例。在随机分组接受有创机械通气的患者中,地塞米松治疗组的病死率低于对照组(分别为29.3%和41.1%,95% CI 0.51~0.81);接受氧疗而非有创机械通气患者中,地塞米松组的病死率仍低于对照组(分别为23.3%和26.2%,95% CI 0.72~0.94);但是,在随机分组时未接受任何呼吸支持的患者中,两组的病死率无统计学意义(分别为17.8%和14.0%,95% CI 0.91~1.55);本次Meta分析因仅系统评价激素对重型/危重型新冠肺炎患者病死率的影响,因此,仅提取RECOVERY COLLABORATIVE GROUP治疗重型/危重型新冠肺炎的随机对照数据,Meta分析中该研究地塞米松治疗组共纳入1603例,对照组纳入3287例(OR=0.78,95% CI 0.68~0.90),研究证实地塞米松治疗重型/危重型新冠肺炎可降低28天病死率。但是该Meta分析纳入的另一项研究TOMAZINI等[11]证实地塞米松治疗未能降低重型新冠肺炎病死率(OR=0.81,95% CI 0.51~1.28),两项研究结论不一致,分析原因:一方面,可能与样本量有关,TOMAZINI等的样本量相对较小,共纳入299例患者(其中治疗组151例,对照组148例),而RECOVERY COLLABORATIVE GROUP共納入4890例(其中治疗组1603例,对照组3287例),两项研究样本量的比约为1∶16。另一方面,两项研究结论的不一致可能与地塞米松治疗剂量有关,TOMAZINI等使用地塞米松每天20 mg,连续用5天,然后改为每天10 mg,继续使用5天或5天内患者从ICU出院即停止使用激素。RECOVERY COLLABORATIVE GROUP患者随机分为口服或静脉使用地塞米松每天6 mg,最长10天。综上,地塞米松治疗重型/危重型新冠肺炎可以降低患者28天病死率,但该结论可能与低剂量使用地塞米松治疗有关。
本次Meta分析证实小剂量短疗程使用地塞米松治疗可降低重型/危重型新冠肺炎患者的病死率,但不能降低未接受任何呼吸支持的轻症患者的病死率;使用氢化可的松治疗重型/危重型新冠肺炎在病死率方面未获益;大剂量甲泼尼龙或许可降低病死率,但该结论有待大样本量的研究进一步证实。本次研究存在一定的局限性,一方面,所有纳入的病例均为年龄≥18岁的成年人,未成年身体发育尚未成熟,激素治疗对其身体机能的影响更大,激素治疗未成年人新冠的疗效及安全性尚未明确,有待进一步研究。另一方面,所纳入研究受到国家、地区及经济条件等因素影响,其结果存在一定的局限性。
参 考 文 献
[1] 中国研究型医院学会危重医学专业委员会,中国研究型医院学会危重医学专委会青年委员会,重型和危重型新型冠状病毒肺炎诊断和治疗专家共识[J].中华危重病急救医学,2020,32(3):269-274.
[2] SHANG L H,ZHAO J P,HU Y,et al.On the use of corticosteroids for 2019-nCoV pneumonia[J].Lancet,2020,395(10225):683-684.
[3] RUSSELL C D,MILLAR J E,BAILLIE J K.Clinical evidence does not support corticosteroid treatment for 2019-nCoV lung injury[J].Lancet,2020,395(10223):473-475.
[4] PATEL A,JERNIGAN D B,Team 2NCR.Initial public health response and interim clinical guidance for the 2019 novel coronavirus outbreak - United States,December 31,2019-February 4,2020[J].MMWR Morb Mortal Week Rep,2020,69(5):140-146.
[5] ANGUS D C,DERDE L,AL-BEIDH F,et al.Effect of hydrocortisone on mortality and organ support in patients with severe COVID-19:the REMAP-CAP COVID-19 corticosteroid domain randomized clinical trial[J].JAMA,2020,324(13):1317-1329.
[6] CORRAL-GUDINO L,BAHAMONDE A,ARNAIZ-REVILLAS F,et al.Methylprednisolone in adults hospitalized with COVID-19 pneumonia:an open-label randomized trial (GLUCOCOVID)[J].Wiener Klinische Wochenschrift,2021,133(7/8):303-311.
[7] DEQUIN P F,HEMING N,MEZIANI F,et al.Effect of hydrocortisone on 21-day mortality or respiratory support among critically ill patients with COVID-19:a randomized clinical trial[J].JAMA,2020,324(13):1298-1306.
[8] EDALATIFARD M,AKHTARI M,SALEHI M,et al.Intravenous methylprednisolone pulse as a treatment for hospitalised severe COVID-19 patients:results from a randomised controlled clinical trial[J].Eur Respir J,2020,56(6):2002808.
[9] RECOVERY COLLABORATIVE GROUP,HORBY P,LIM W S,et al.Dexamethasone in hospitalized patients with covid-19[J].N Engl J Med,2021,384(8):693-704.
[10] JERONIMO C M P,FARIAS M E L,VAL F F A,et al.Methylprednisolone as adjunctive therapy for patients hospitalized with coronavirus disease 2019 (COVID-19;metcovid):a randomized,double-blind,phase IIb,placebo-controlled trial[J].Clin Infect Dis,2020,72(9):e373-e381.
[11] TOMAZINI B M,MAIA I S,CAVALCANTI A B,et al.Effect of dexamethasone on days alive and ventilator-free in patients with moderate or severe acute respiratory distress syndrome and COVID-19:the CoDEX randomized clinical trial[J].JAMA,2020,324(13):1307-1316.
[12] PETERSEN M W,MEYHOFF T S,HELLEBERG M,et al.Low-dose hydrocortisone in patients with COVID-19 and severe hypoxia (COVID STEROID) trial-Protocol and statistical analysis plan[J].Acta Anaesthesiol Scand,2020,64(9):1365-1375.
[13] STERNE J A C,DIAZ J,VILLAR J,et al.Corticosteroid therapy for critically ill patients with COVID-19:a structured summary of a study protocol for a prospective meta-analysis of randomized trials[J].Trials,2020,21:734.
(收稿日期:2021-12-08 修回日期:2022-02-10)
(編辑:潘明志)
