非小细胞肺癌放射性肺炎的影响因素
2022-05-14赵庆文郝涛谢彩霞白雁飞
赵庆文 郝涛 谢彩霞 白雁飞
【摘要】 目的 探讨非小细胞肺癌放射性肺炎(radiation pneumonitis,RP)的影响因素。方法 对符合入组条件的80例患者进行放疗前基础肺功能、放疗后RP情况观察,并使用SPSS 19.0软件对患者临床情况进行统计学相关分析,分析非小细胞肺癌RP的影响因素。结果 两组患者比较,在1秒用力呼气量(FEV1)、1秒率(FEV1/FVC)、目标区域(PTV)体积、双肺平均照射剂量(MLD)、全肺体积百分比(V5、V20、V30)等指标,差异有统计学意义(P<0.05)。放射剂量和目标区域(PTV)体积、COPD、糖尿病合并症等影响患者产生RP的主要因素,有统计学意义(P<0.05)。结论 肺功能参数对非小细胞肺癌RP的预测有重要的意义,放射剂量和放射体积、慢性阻塞性肺疾病(COPD)合并症、糖尿病合并症是RP产生的主要因素。
【关键词】 肺功能;非小细胞肺癌;放射性肺炎
中图分类号 R245 文献标识码 A 文章编号 1671-0223(2022)09--04
近几十年,随着放射治疗的快速发展,肺癌的局部控制率和生存率在一定程度上得到了提高,但正常组织不可避免地会受到辐射。放射性肺炎(radiation pneumonitis,RP)是指由于一定体积的正常肺组织受到一定剂量照射后所产生的一系列病理生理变化,导致急性渗出性或组织纤维化改变,最终影响患者的呼吸功能。RP通常在完成放疗后1~3个月内出现,症状可出现于影像学改变以前。RP可发生于胸部任何疾病的放疗过程中,而且病情差异很大,轻者缺乏临床表现,重者可在数天内迅速发生呼吸衰竭和急性肺心病,并危及生命。最常见的临床表现为气急以及咳嗽,程度轻重不一,通常表现为干咳,后期可有痰血(丝)。体检通常无异常发现,偶尔在照射区可闻及湿罗音和胸膜摩擦音。放射野皮肤可发生改变。急性期实验室检查缺乏特异性,可有中性粒细胞增多和红细胞沉降率加快等。CT表现方面,RP早期表现为照射野内散在的小片状淡薄密度影,边缘模糊,伴有增粗的血管、支气管影,周围胸膜尚光整。中期表现为肺实变,其内见有支气管征,肺泡囊,部分边缘可呈星状,可超出放疗照射野;周围可见粗长条状影,近胸壁的局部胸膜肥厚牵拉。晚期表现为照射野内大片状密度增高影,边缘锐利,纤维条状影增多,小叶间隙增厚,同侧胸膜增厚,纵隔移位,肺容积缩小。本研究目的是探讨非小细胞肺癌RP的影响因素,现报告如下。
1 对象与方法
1.1 研究对象
选取2018年6月- 2021年6月来我院接受三维调强放射治疗并符合入组条件的80名非小细胞肺癌患者为研究对象。入选标准:①经病理证实,所有患者有放疗指征,计划对患者进行放疗,且所有患者为第一次接受放疗;②患者在放疗前均未经过手术治疗;③患者心电图评分标准应≤2分;④未接受过吉西他滨、博来霉素等化学药物的治疗。⑤患者所有资料完整,无放疗禁忌证。患者均按照放疗按计划完成。排除标准:①有非常严重的肺部基础疾病;②在接受放疗前,患者存在由其他原因所导致的肺炎。
1.2 资料收集
收集80例非小细胞肺癌患者的数据信息包括:年龄,性别,放疗前肺功能指标l秒用力呼气量(FEV1)、用力肺活量(FVC)、l秒率(FEV1/FVC)及一氧化碳弥散量(DLCO);放疗计划指标:目标区域(PTV)、全肺平均照射劑量(MLD)、全肺体积百分比(V5、V20、V30)。
1.3 放疗方法
(1)患者体位固定:将患者处于仰卧位姿势,用热塑性薄膜和全碳纤维体位固定器将患者固定,以肿瘤表面大致中心和三维激光定位系统的指示,画出定位标记线,放置激光十字中心的金属标记点。
(2)CT模拟定位:采用CT机扫描,设置层厚为5mm,扫描范围为上至环甲膜,下至腰椎体下缘。
(3)图像传送:通过医院局域网传输CT图像信息。
(4)靶区勾画:用Pinnacle治疗计划系统软件接收图像后,根据icru50报告对靶区及周边重要组织进行勾画。肺内病灶(GTV)的轮廓是在肺窗中看到的肿瘤体积。其临床靶区(CTV)为腺癌GTV,全方位外放8mm,鳞状细胞癌GTV,全方位外放6mm,包括转移淋巴结引流区和邻近淋巴结引流区。CTV在各个方向外放置5~10mm,形成一个规划的PTV。
(5)设计采用Pinnacle逆向计划系统,5野射野,并根据实际情况予以设定方向,采用医科达直线加速器实施放疗。
95%PTV=60-64Gy/2Gy/30f-32f。治疗计划系统(TPS)完成后,经剂量体积直方图(DVH)评价并实施放疗。要求双肺V5≤60%、V20≤30%、V30≤18%,心脏V40≤30%、V30≤40%,脊髓的最大放射剂量不超过45Gy[2]。
1.4 肺功能测定
分别于放疗开始前1周内、放疗3周时、放疗结束时及放疗结束后3个月,检测患者的肺通气功能和肺弥散功能。肺弥散功能检测次数不少于2次,取两次最佳值的平均值作为最后测量值。肺功能评价的主要参数有:l秒用力呼气量(FEV1)、用力肺活量(FVC)、l秒率(FEV1/FVC)及一氧化碳弥散量(DLCO),DLCO是以实际患者血红蛋白含量进行校正,用患者的实测值/预计值×100%表示[3]。
1.5 放疗参数评估
由一名主任医师或副主任医师与物理师共同评价治疗计划,记录PTV体积,计划设野数,评估DVH,对患者接受照射剂量(5Gy、20Gy、30Gy)的肺体积占全肺体积百分比(V5、V20、V30)和全肺平均照射剂量(MLD)进行实际记录。采用不良反应事件评价标准(common terminology criteria adverse events,CTCAE)4.0进行RP分级。
1.6 RP诊断标准
放射性治疗4个月内合并肺部感染,且根据照射史、受照剂量、临床表现、实验室检查以及x射线等辅助检查所見,进行综合分析排除其他因素造成的肺部疾患,方可诊断为RP。RP按照其不良反应程度分级,其中1级较轻,一般不需要药物处理,只需要临床观察即可。≥2级RP需要进行治疗。
1.7 统计学方法
采用SPSS 19.0统计学软件进行数据分析,计量资料用“±s”表示,组间均数比较用t检验;计数资料计算百分率,组间率的比较用χ2检验;采用多元线性回归模型进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 RP发生率
在80例患者中,发生RP患者有47例,发生率为58.75%,均出现在放射性治疗开始后的15~80天发生,均值为30.2±2.21d。其中≥2级RP15例。
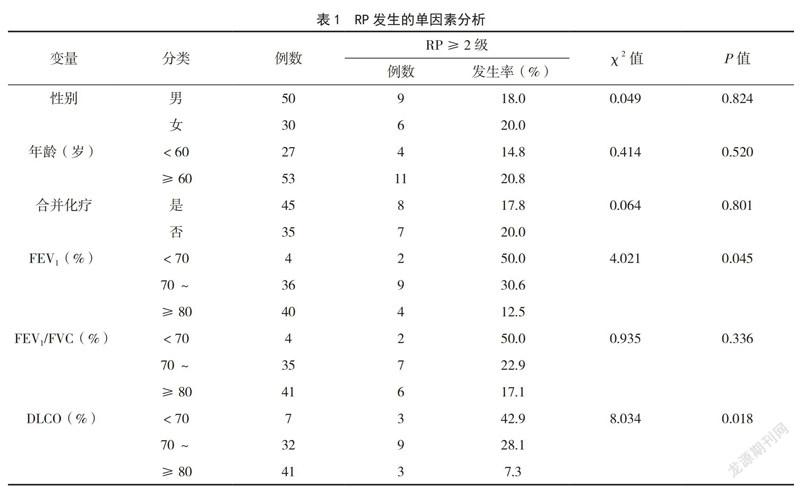
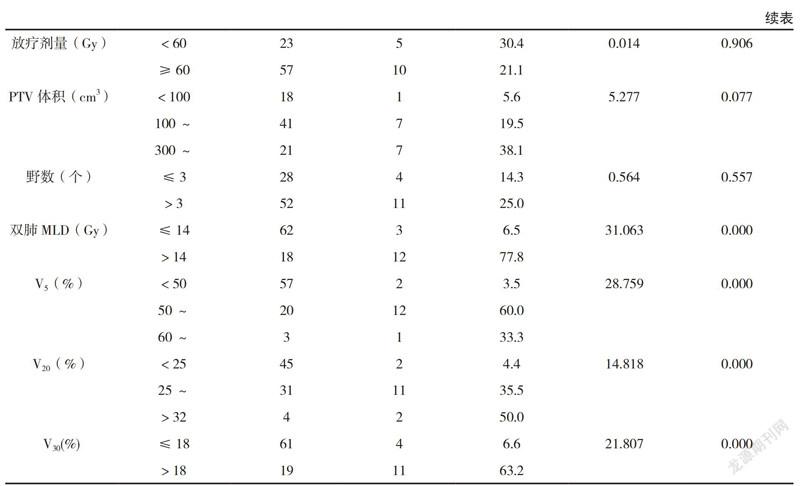
2.2 影响≥2级RP因素的单因素分析
单因素分析结果显示,肺癌放射治疗患者的年龄、性别间RP发生率比较,差异无统计学意义(P>0.05);肺功能指标(放疗前)FEV1、FEV1/FVC、DLCO和放疗计划指标PTV、MLD、V5、V20、V30,均影响患者≥2级RP的发生率,差异有统计学意义(P<0.05)。见表1。
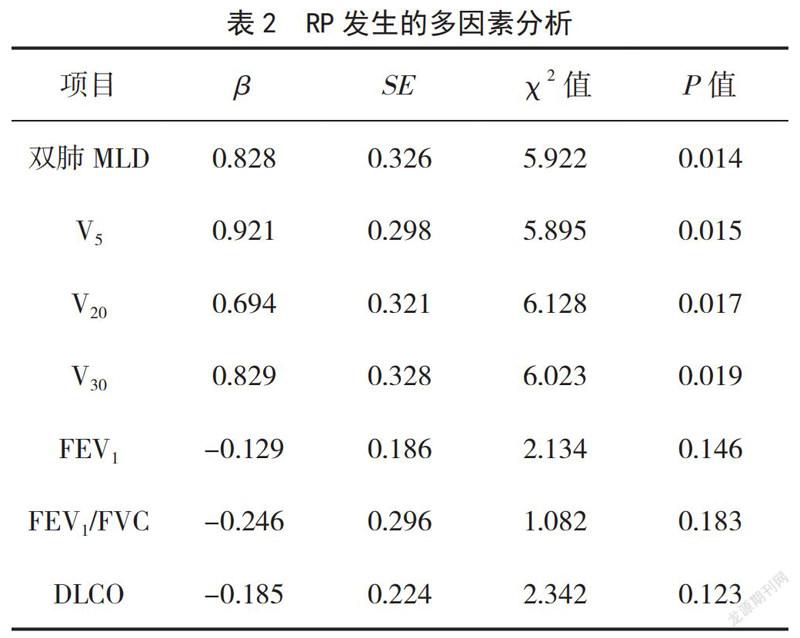
2.3 影响≥2级RP因素的多因素分析
以上述单因素分析中有统计学意义的因素作为自变量,因变量为是否≥2级RP,进行多因素Logistic回归分析,发现MLD、V5、V20、V30为患者≥2级RP发生的影响因素(P<0.05),见表2。
3 讨论
放疗开始后3个月内发生的肺损伤通常被称为急性RP,而放疗后3个月发生的肺损伤被称为晚期放射性肺损伤。RP发病机制尚不十分清楚。传统上,RP的发生,经常与电离辐射Ⅱ型肺泡上皮细胞受电离辐射的影响和毛细血管内皮细胞的直接损伤有着密切的关系。
肺泡表面张力的维持是由Ⅱ型肺泡上皮细胞合成和分泌的表面活性物质发挥作用,当Ⅱ型肺泡上皮细胞受到电离辐射后,胞质内的Lamelar小体发生畸形或数量减少,导致肺泡的张力发生改变,最终造成肺泡塌陷不张。照射后几天即可观察到血管内皮细胞的损伤,造成血管通透性改变。损伤现象主要表现有胞内有空泡形成、内皮细胞发生脱落、微血栓形成和毛细血管的阻塞。
以上所有这些都会导致肺泡换气功能损伤,如果继续发展,最终导致放射性纤维化的发生。放疗是肿瘤治疗的三大手段之一,随着放疗技术的广泛应用,RP的发生率不断增加。放疗中,放射线除了对肿瘤细胞杀伤外,还对肿瘤周围正常组织造成损伤,从而引起机体较严重的并发症。同时经放射治疗后,会使肺组织渗出性病变损伤进一步加重,RP的发生风险明显增加。研究发现,RP患者会长期处于高血糖状态,导致身体免疫功能下降,免疫细胞群失衡,极易造成患者肺部感染[4]。
MLD、V5、V20和V30作为放射剂量的指标,对肺癌治疗有重要的影响。研究结果发现,影响患者产生RP的主要因素为患者接受放射治疗的放射体积、单次剂量。RP的发生率和放射剂量相关,放射剂量越高,RP发生率越高。同时还表现在,RP病情越严重与放射剂量正相关。表明上述参数可作为RP发生的独立危险因素[5-6]。
本研究通过对放疗前、中、后肺功能的测定,发现RP发生与肺功能改变具有相关性。放疗前FEV1、FEV1/FVC和DLCO等肺功能参数是RP发生的独立危险因素,因此对FEV1、FEV1/FVC和DLCO等肺功能参数的检测,可作为RP疾病诊断、治疗和预后评估的重要指标。
4 参考文献
[1] Chattopadhyay P,BanerjeeG.Corticosteroid catabolism by klebsiella pneumoniae as a possible mechanism for increased pneumonia risk[J].Curr Pharm Biotechnol,2019,20(4):309-316.
[2] 卢秀荣,宋晓,邹念东,等.调强放疗联合乙酰半胱氨酸治疗非小细胞肺癌的疗效观察[J].医学临床研究,2019,36(1):21-24.
[3] 姚逸临,李和根,陈智伟,等.益气养阴方对非小细胞肺癌术后放疗患者放射性肺炎及肺功能影响的临床研究[J].上海中医药杂志,2019,53(3):48-52.
[4] 李同源,陈鲁青,王晓红,等.放疗前肺功能检测FEV1%、FEV1/FVC、DLCO%指标对预测老年非小细胞肺癌患者放射性肺炎方面的价值探究[J].中国实用医药,2019,14(20):8-10.
[5] 胡晓灵,尚敏红,黄彩英.28例肺癌放射性肺炎的相关因素分析[J].中华肺部疾病杂志(电子版),2018,12(5): 613-614.
[6] 党荣广,韩鲁军,杨晔,等.肺癌放疗患者放疗前肺功能与放射性肺炎发生的相关性[J].肿瘤学杂志,2021, 27(3):191-195.
[2021-09-17收稿]
