腹膜透析相关腹膜炎患者治疗失败预测模型的构建和验证:一项多中心临床研究
2022-05-06孟令飞朱学研杨立明李忻阳程思宇郭师正庄小花邹洪斌崔文鹏
腹膜透析(PD)是终末期肾病患者一种经济有效的透析方式,在过去的十年里,中国逐渐成为世界上PD患者数量最多的国家。2019年新型冠状病毒在全球流行,PD的居家治疗模式能够降低冠状病毒感染风险,符合疫情防控的需要,比血液透析(HD)具有优势。腹膜透析相关性腹膜炎(PDAP)是PD常见且严重的并发症,也是技术失败的主要原因,严重的PDAP还可以显著增加患者的死亡风险。因此,改善PDAP患者的预后是一个重要的临床问题。
影响PDAP患者治疗失败的危险因素较多,而各危险因素影响治疗失败所占权重的大小尚不清楚。如果我们能够充分考虑PDAP治疗失败危险因素(包括临床特征和客观的实验室检查结果)的权重构建预测模型,预测PDAP患者治疗失败的个体风险,就可以实施一种精准的治疗策略,减少患者的痛苦及经济负担,并改善预后。国内外多数探讨PDAP患者治疗结局的研究在找出危险因素后并未建立可视化的预测模型,仅有的预测PDAP治疗失败风险模型由马来西亚学者报道,然而该研究没有考虑“致病菌”这一重要的危险因素,也没有通过列线图展示模型,更重要的是缺乏对模型的外部验证。
本研究开展多中心临床研究,旨在通过多因素Logistic回归寻找PDAP治疗失败的危险因素,并构建PDAP治疗失败的预测模型,利用列线图实现模型可视化,最后对其进行外部验证,通过对PDAP治疗失败的预测,辅助临床医生对患者进行个体化的临床决策。
1 资料和方法
1.1 研究资料
收集2013年1月1日~2019年12月31日,于吉林大学第二医院、吉林大学第一医院二部和吉林市中心医院3个PD中心随访的PDAP患者。PDAP诊断标准:参照2016年国际腹膜透析协会(ISPD)腹膜炎治疗指南,PDAP的诊断至少应符合以下3项中的2项:腹痛或腹透液浑浊,伴或不伴发热;透出液白细胞计数>0.1×10/L,多核细胞百分比>50%(留腹时间≥2 h);透出液微生物培养阳性。排除标准:临床资料不完整;年龄小于18岁;正在接受免疫抑制药物治疗;真菌或结核性腹膜炎。根据PD中心地域的不同,将数据分为训练集(吉林大学第二医院、吉林大学第一医院二部)和验证集(吉林市中心医院)。PDAP的抗生素治疗方案根据ISPD腹膜炎治疗指南制定。本回顾性研究获得吉林大学第二医院伦理委员会批准,并豁免患者知情同意(编号:2020026)。
1.2 数据收集
收集患者一般临床资料(性别、年龄、PDAP发作次数、透析龄、24 h尿量、原发病、合并症),实验室指标(血白细胞计数、血红蛋白、血清白蛋白、血尿素氮、血清肌酐、血钠、钾、钙、磷,入院时腹透液白细胞计数、第5天腹透液白细胞计数以及病原学资料),将致病菌分为革兰氏阳性菌、革兰氏阴性菌、混合菌和培养阴性。当次PDAP治疗结果:治愈,复发,拔管,PDAP相关死亡。
1.3 相关定义
(1)治愈:合理抗生素治疗2~3 周,腹膜炎症状完全缓解,腹透液转清,透出液白细胞下降至正常水平。(2)复发:上一次腹膜炎治疗完成4 周内再次发生,致病菌与上次相同,或是培养阴性的腹膜炎。(3)PDAP相关死亡:在PDAP诊断后30 d内发生死亡。(4)治疗失败:PDAP相关死亡或导管拔除。
1.4 统计学方法
腹膜炎早期腹透液白细胞水平对治疗失败结局有重要的影响。本研究结果表明治疗第5天白细胞≥100/μL预测治疗失败。与我们研究相似,Szeto等也认为腹透液第5天白细胞高是治疗失败的危险因素。Zeng等的研究显示腹膜炎第1天腹透液白细胞高以及腹水白细胞恢复正常所需时间长的患者更倾向于革兰氏阴性菌感染,进一步研究发现这一类患者腹膜炎预后差。然而目前并没有研究表明,腹水白细胞高对治疗失败的影响有多大。我们的研究将第5天白细胞仍然大于100/µL的患者赋予分值,评估其治疗失败的风险,同时结合列线图其它的指标,综合判断患者此次PDAP治疗失败的风险,进一步指导医生与患者沟通制定治疗方案。
2 结果
2.1 临床基本资料
真菌及结核性腹膜炎患者常规建议拔管,在我们的研究中真菌及结核相关腹膜炎均拔除导管,在预测模型研究设计时给予排除。革兰阴性、混合菌及培养阴性的腹膜炎相较于革兰阳性致病菌,占有更高的治疗失败评分。虽然革兰阴性菌及培养阴性菌统计学上没有显著差异,但有研究显示,近年来革兰氏阴性菌腹膜炎的比例增加,与革兰阳性菌感染相比预后较差。Szeto等研究也发现培养阴性的腹膜炎可能与近期的抗生素治疗有关,这一类患者治疗效果差,建议早期拔管。也有研究认为培养阴性腹膜炎治愈率高,研究间的差异可能与培养阴性这一部分患者具体感染哪种病原菌有关,同时也应该综合考虑其它指标进行预后的判断。预测模型综合了各项对结局有影响的指标对临床的指导更具有优势。另外,在肠道致病菌引起的腹膜炎中,混合菌感染与单一菌腹膜炎相比死亡率更高,技术失败风险也增加。致病菌类型对腹膜炎治疗结局的影响至关重要,不同致病菌在我们的模型中所占的权重不同,能够直观的看出它们之间的关系。
2.2 临床预测模型构建
早期研究发现,透析龄和糖尿病、革兰氏阴性菌、假单胞菌、真菌或分枝杆菌等腹膜炎类型及第3天腹透液白细胞高是PDAP治疗失败的独立危险因素。然而,他们只评估和验证透析液白细胞计数在第3天的预测价值,并没有形成PDAP患者的多因素预测模型。另一个对PDAP患者治疗失败的预测模型,包括糖尿病、收缩压、第3~4天透析液白细胞计数和第5天透析液白细胞计数。他们的模型不包括致病菌,也没有进行外部验证。研究发现革兰阴性菌感染、存在并发症和血CRP高是PD患者合并难治性PDAP的危险因素,并建立了风险评分模型,但是对整体PDAP患者治疗失败没有进行研究。本预测模型与之前的研究之间略有差异可能是由于地域不同、人口统计学的差异、分析中纳入的不同参数以及研究时期不同有关。
基于上述结果构建PDAP患者治疗失败的预测模型,并以列线图表示(图2)。假设以一个PDAP患者为例,计算其治疗失败的预测分值:透析龄5.5年(6.7分),治疗5 d腹透液白细胞≥100/μL(8.8分),细菌培养结果为混合菌(8.6分),白蛋白22 g/dL(4.6分),总分为28.7,在列线图中对应患者发生治疗失败的概率0.88(88%)。考虑该PDAP患者治疗失败风险较高,指导临床医生尽早拔管,改善患者预后。
根据高铁系统所需求的滤波器指标,先评估指标通带的实现方案,再根据指标通带远端抑制的要求考虑是否级联低通滤波器。
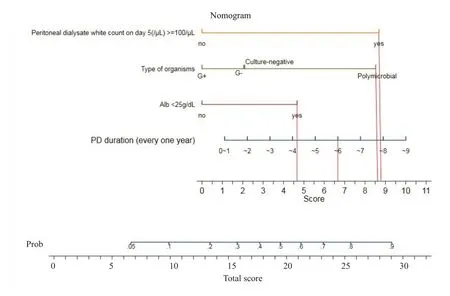
2.3 临床预测模型验证
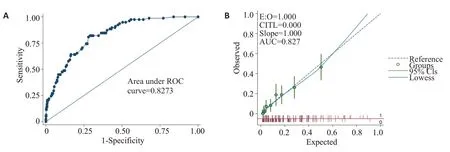
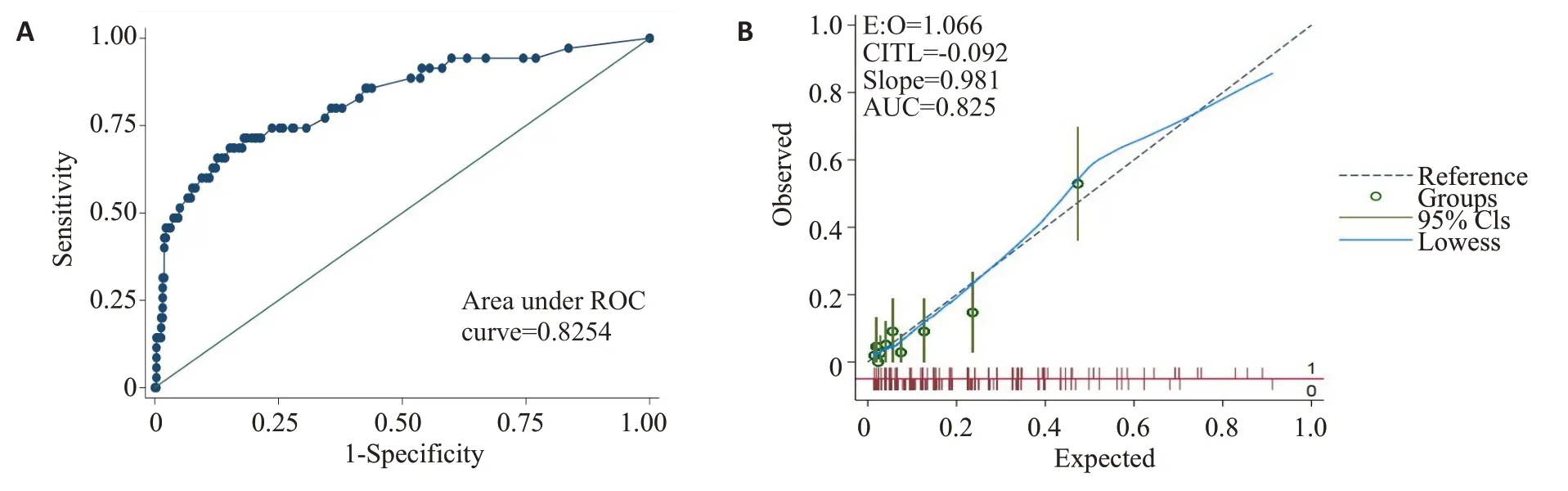
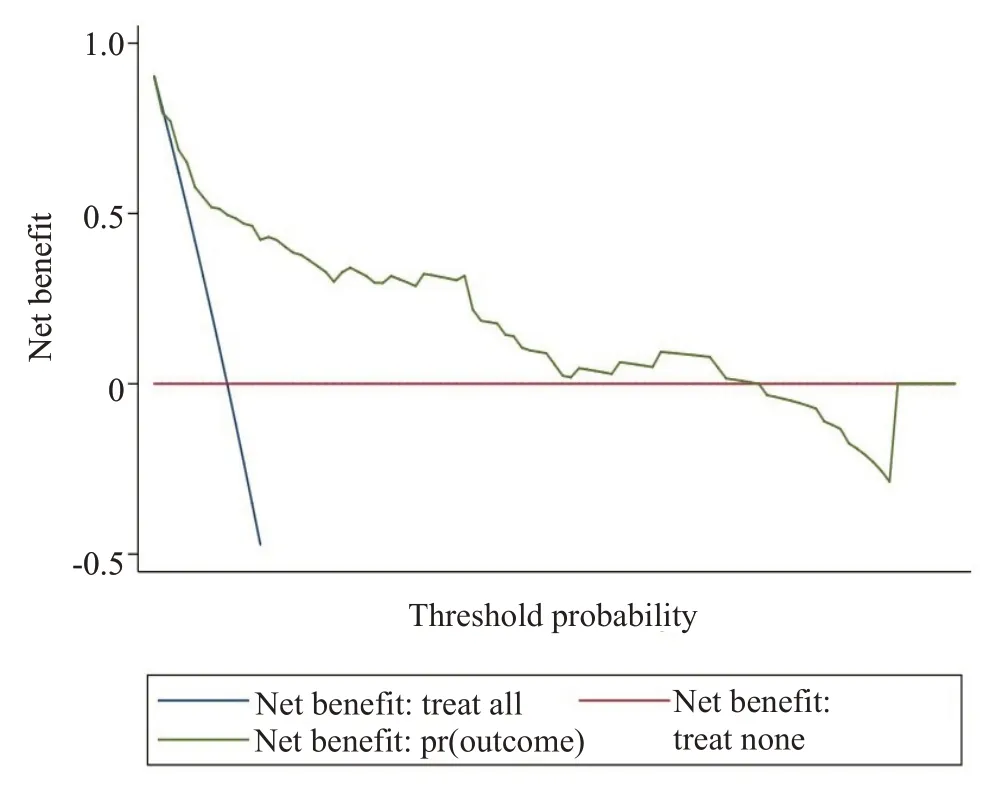
在训练数集中模型预测治疗失败的C 统计量为0.827(95%:0.784-0.871)(图3A);校准曲线接近斜率为1的直线(图3B)。在验证集中,模型预测治疗失败的C统计量为0.825(95%:0.743-0.908),相应的ROC曲线如图4A所示;验证集校准曲线为斜率接近1的直线(图4B)。在验证集中,我们绘制了决策曲线,以评估列线图的临床有效性(图5)。鉴于这些结果,我们的列线图能够较好的预测PDAP患者的治疗失败。
3 讨论
本研究回顾性分析了吉林省3 个PD 中心2013~2019年7年间发生的PDAP患者的临床资料。首次结合血清白蛋白、第5天腹透液白细胞计数、透析龄和致病菌类型建立了PDAP患者治疗失败的预测模型。经区分度、准确度及临床实用性计算在验证集中得到了有力的验证。使用列线图模型,可以直观的辅助临床医生对腹膜炎患者治疗做出合理的决策。
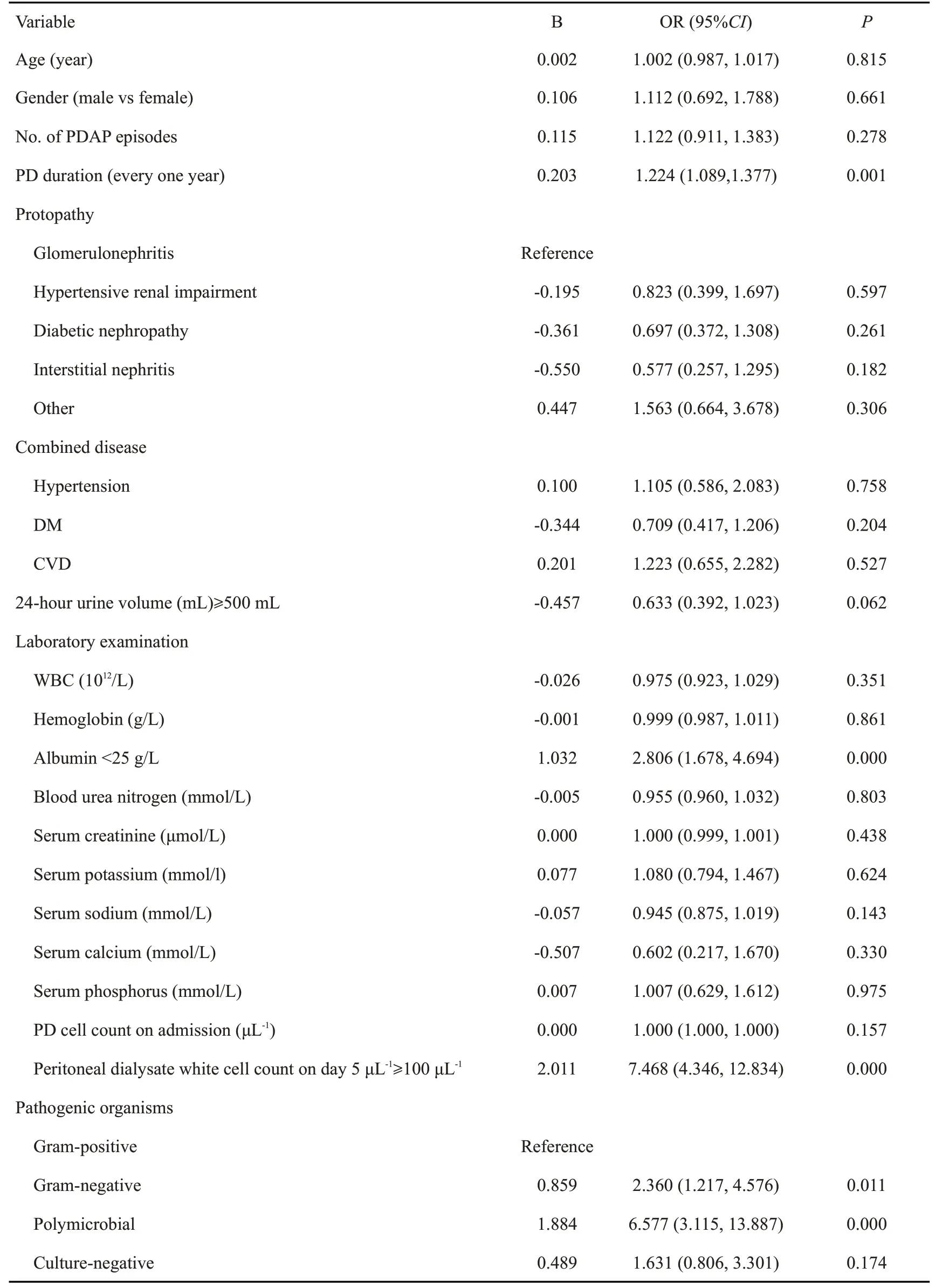
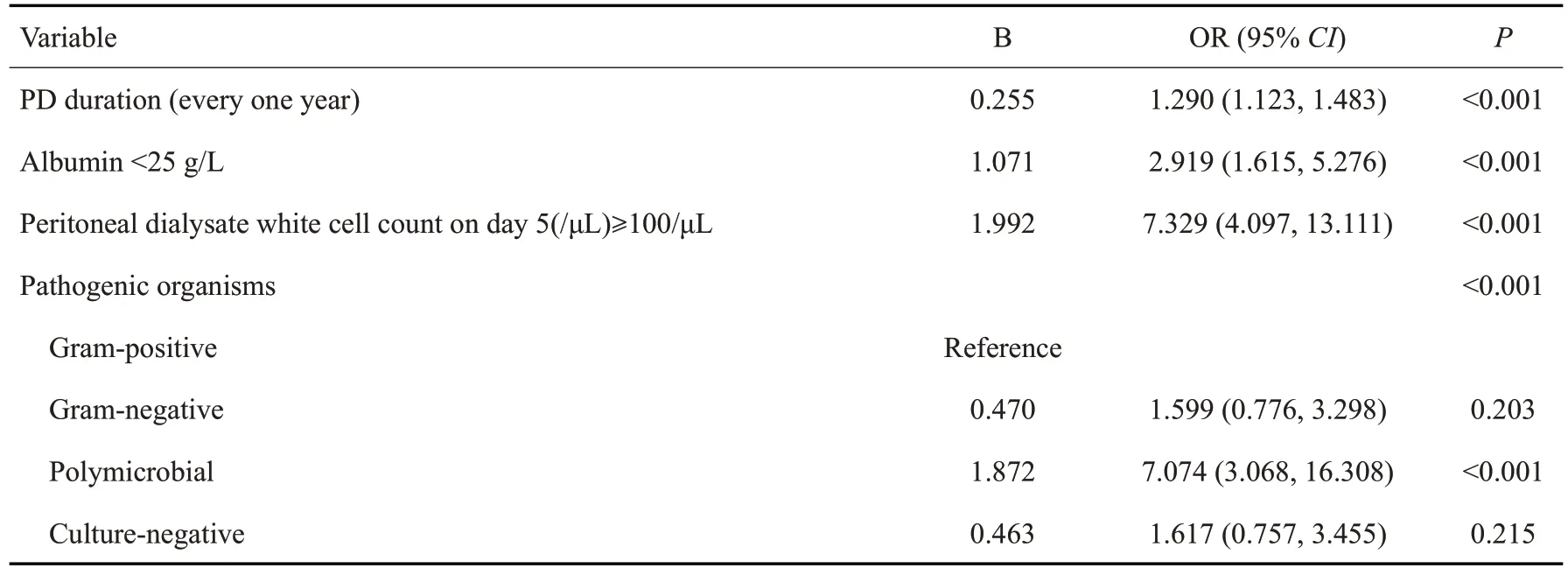
训练集的单因素Logistic回归分析结果显示,血清白蛋白、第5天腹透液白细胞计数、致病微生物类型、透析龄是治疗失败的危险因素(表2)。将上述单因素分析有统计学意义的指标纳入多因素Logistic回归方程(表3),应用向后的方式筛选变量,结果显示血清白蛋白<25 g/dL(<0.001)、第5天腹透液白细胞计数≥100/μL(<0.001)、透析龄(<0.001)和致病菌类型(<0.001)是治疗失败的独立危险因素。
6-12月龄TUBABC品系野生型斑马鱼成鱼,饲养于苏州大学生物钟研究中心。采用专业的饲养系统(上海海圣工贸有限公司)进行饲养,水温维持在28.5±1℃,pH为 7.2-7.6之间,鱼房的光照周期为 14小时光照/10小时黑暗,即14L:10D,每天早晚喂食丰年虾,中午喂食干饲料。
早先的研究发现,短透析龄是PDAP发生的危险因素,而透析龄本身与PD技术失败无关。然而,包括本课题组既往研究发现,透析龄≥3年的患者发生PDAP,其治疗效果不佳,长透析龄是PDAP患者技术失败的独立危险因素。此外,多数研究结果均提示长透析龄显著增加PDAP患者治疗失败的风险。引起这种差异的可能原因包括环境、生活方式的不同以及对技术失败的定义不同等等。长龄透析使得腹膜长期暴露于葡萄糖和葡萄糖降解产物进而导致腹膜毒性,导致超滤下降。本研究结果进一步证实透析龄每增加1 年,PDAP治疗失败的风险增加1.29倍,因此,应加强对长透析龄患者的宣教,减少PDAP的发生有助于改善患者的预后。
因此,行动可以定义为有序对<输入状态,输出状态> 。在计算机科学中比较关注的是程序,下面只给出一个简单的扩充形式。输入状态,输出状态
应用SPSS22.0统计软件进行数据分析。服从正态分布的计量资料以均数标准差表示,组间比较采用检验;不服从正态分布的计量资料以(1/4,3/4)表示,组间比较采用秩和检验。计数资料以频数(百分比)表示,组间比较采用χ检验、连续性校正χ检验或Fisher确切概率法。运用Logistic回归筛选危险因素,<0.05 的变量被纳入多因素回归模型,运用向后法筛选变量。基于Logistic多因素分析结果应用Stata15.0统计软件,绘制受试者工作特征曲线(ROC)以评估预测模型在训练集和验证集中的区分度;并绘制校准曲线以评估预测模型在训练集和验证集中的准确性,曲线越接近斜率为1的直线预测模型的准确度越高。<0.05为差异有统计学差异。逻辑回归中包含的所有变量都是缺失值小于10%的预测因子。连续变量根据数据分布类型正态分布用平均值,偏态分布用中位数进行插补,分类变量用众数进行插补。
本研究发现低蛋白血症可以预测PDAP 治疗失败。发生腹膜炎时,患者食欲减退,白蛋白摄入减少;炎症状态下肝脏合成白蛋白减少;更为重要的是,腹膜炎时期腹膜处于临时高转运状态,白蛋白等营养物质随腹膜流失明显增多,这些原因均可以导致低蛋白血症发生。另外,低蛋白血症也是营养不良的标志,并与腹膜炎相关的死亡率升高密切相关。我国学者近期研究表明低蛋白血症是腹膜炎患者退出(拔管/死亡)腹膜透析的独立影响因素。这些证据均支持低蛋白血症可以预测PDAP患者的治疗失败,及时纠正低蛋白血症有利于改善PDAP患者的预后。
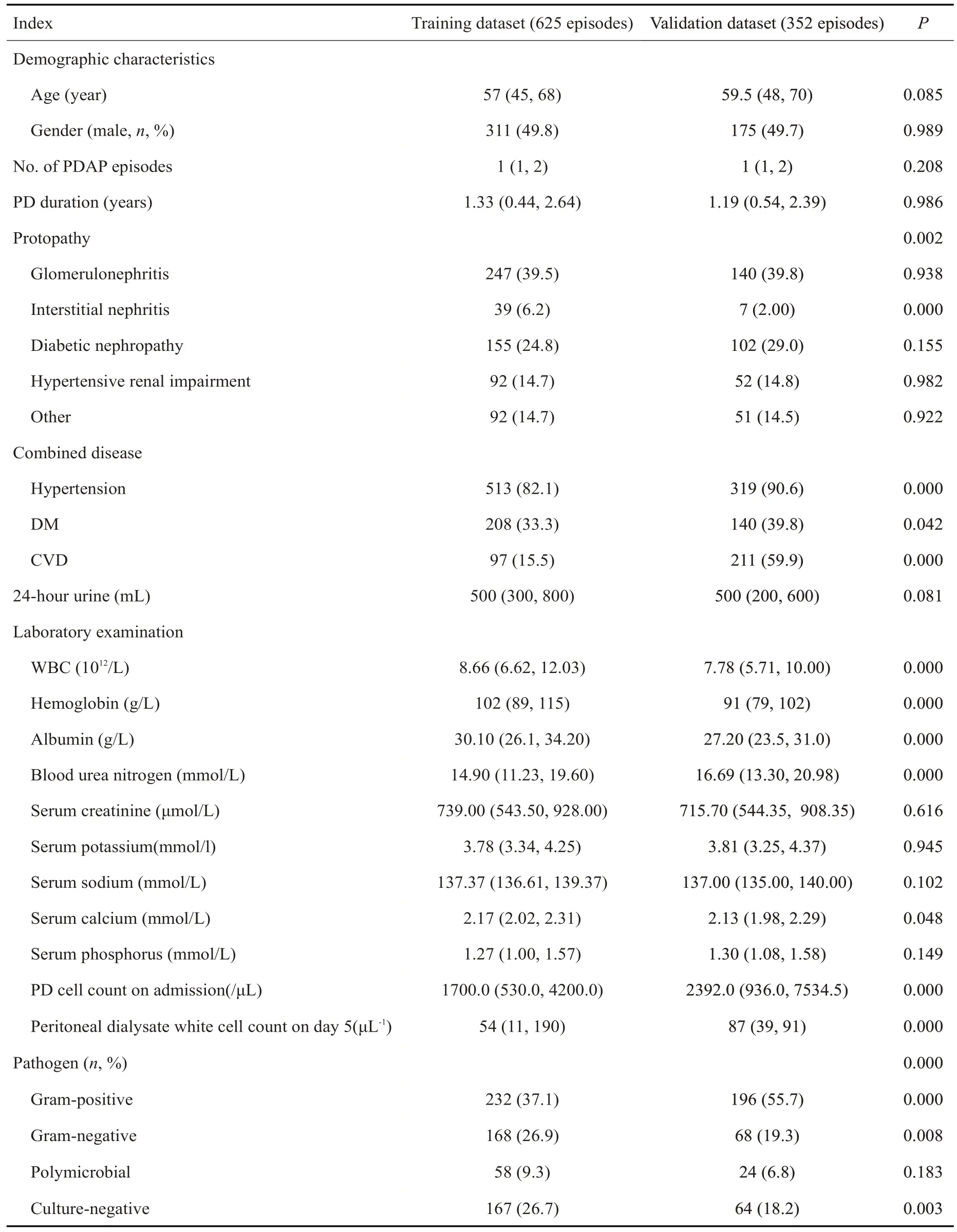
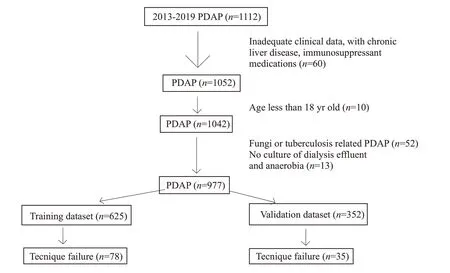
3个PD中心共有1112例次PDAP患者,经筛选后最终纳入977例次PDAP。其中训练集共625例次,验证集共352例次。随访1月,在训练集中78例发生治疗失败,在验证集中35例发生治疗失败(图1)。训练集和验证集的基线人口统计学资料、临床特征和实验室指标见表1。在原发病构成、合并疾病种类、血白细胞、血红蛋白含量、白蛋白水平、血尿素氮、血钙水平、腹透液白细胞计数(入院后第1天及第5天)及腹膜炎致病菌构成等方面有显著差异(<0.05),其余指标无明显差异。
The sigma–delta modulator is realized with CMOS 0.13 μm 1P8M mixed-signal process with a 0.6 V power supply voltage. The die photograph is shown in Fig. 7 whose overall area is 1.32 mm2 and the core area is 0.72 mm2.
在孩子的面前放一些玩具和生活用品(根据孩子的情况决定数量,一般我是放6~10件),例如笔、书、手绢、娃娃、杯子、手机,等等,让孩子边看边说桌子上有什么物品。然后,让他闭上眼睛,想一想刚才看见了哪些物品。接着,加大难度,让孩子闭上眼睛,我偷偷拿走其中的几个,再让孩子睁开眼睛,想一想少了什么。呵呵,经常玩这样的游戏可以训练孩子的记忆力和专注力。与此类似的,可以用图书代替,翻一页,孩子边看边说图中的物品。然后,让孩子闭上眼睛想一想,书上有哪些东西(最好尽可能详细地描述,比如不说“小卡车”而说“红色的小卡车”,说明孩子观察得更仔细)。
据我们所知,这是第一个为临床医生提供PDAP患者治疗失败的风险评估的列线图模型。我们的研究有一些优势:首先,我们的研究结果为医生管理PDAP患者提供有价值的参考。及时拔除PD导管可保护腹膜,减少高危PDAP患者的住院时间、医疗费用和腹膜炎相关死亡等严重并发症的发生。对这一类患者临床医生可以考虑尽早拔出PD导管,临时或者永久转为血液透析治疗。相反,低风险患者应该保留导管并继续维持PD治疗。其次,列线图预测模型是直观和实用的,因为所有包含的变量都是常规的临床资料。
我们的研究也有一些局限性:首先,鉴于本研究的回顾性性质,可能存在潜在的选择偏倚。其次,我们没有考虑变量在治疗过程中的变化对结局的影响。再次,本研究中发生治疗失败结局事件训练集为78例次,验证集为35例次,具有一定局限性,仍需更大规模和前瞻性的研究。
Statistical analysis,manuscript review: Michael I,Anastasia A,Pavel B
综上所述,本研究构建了直观、实用的列线图,通过列线图的应用可个体化预测PDAP患者治疗失败的风险,对指导PDAP患者个体化治疗具有参考意义。
