胸腔镜肺楔形切除术、胸腔镜下肺段切除术、胸腔镜肺叶切除术治疗早期肺癌的疗效比较研究
2022-04-23陈国标周建平杜巍叶志彬卢星照胡伟成刘鑫
陈国标,周建平,杜巍,叶志彬,卢星照,胡伟成,刘鑫
肺癌是呼吸系统常见的恶性肿瘤,据调查,我国每年新发肺癌患者可达73万例且每年有61万例肺癌患者死亡,早期肺癌患者5年生存率可>40%[1]。改善早期肺癌患者肺功能及预后是目前亟需解决的问题,且寻找合适、安全、有效的早期肺癌手术方法十分必要。随着医疗诊断技术的不断发展,肺癌早期诊治成为可能,目前对于早期肺癌患者常采取根治性切除术以防止病灶扩散[2]。早期肺癌手术方法中腔镜手术应用较多,其本身具备创伤小及患者出血少、恢复快等优点,包括胸腔镜肺楔形切除术、胸腔镜下肺段切除术和胸腔镜肺叶切除术等,其中常用的手术方式为胸腔镜肺叶切除术,部分不耐受者可进行胸腔镜肺楔形切除术、胸腔镜下肺段切除术,后者对术者的解剖认知及手术技巧要求更高,且可能引起心肺系统并发症[3-4]。不同手术方法的治疗效果不一致,但目前相关比较研究较少。因此,本研究旨在比较胸腔镜肺楔形切除术、胸腔镜下肺段切除术和胸腔镜肺叶切除术治疗早期肺癌的疗效,以期为早期肺癌患者手术方法的选择提供参考依据。
1 对象与方法
1.1 研究对象 回顾性选取2017-06-01至2019-09-30东莞市人民医院心胸外科收治的早期肺癌患者112例为研究对象。纳入标准:(1)符合肺癌的诊断标准[5],且术前经影像学、细胞学以及病理检查确诊为肺癌,穿刺活检确诊为纯原位癌,肿瘤分期为Ⅰ~Ⅱ期,肿瘤最大直径≤5 cm且位于肺外周1/3;(2)一般情况良好,无其他肺部疾病,预计生存期在半年以上;(3)具备肺癌根治术以及胸腔镜手术适应证;(4)临床资料齐全。排除标准:(1)术前经放疗、化疗、免疫治疗等抗肿瘤治疗者;(2)存在肿瘤转移者;(3)存在放化疗史或胸部手术史者;(4)合并其他呼吸系统疾病、其他恶性肿瘤、血液系统疾病、心脑血管系统疾病者;(5)合并严重糖尿病、高血压等疾病者;(6)合并肢体功能障碍者;(7)术前存在意识障碍者;(8)存在精神疾病或痴呆者。根据手术方法将患者分为A组(胸腔镜肺楔形切除术,38例)、B组(胸腔镜下肺段切除术,36例)、C组(胸腔镜肺叶切除术,38例)。三组患者性别、年龄、体质指数、病变部位、病灶直径、肿瘤分期、病理类型、吸烟情况、病程比较,差异无统计学意义(P>0.05),见表1。

表1 三组患者基线资料比较Table 1 Comparison of baseline data in the three groups
1.2 治疗方法
1.2.1 A组 A组采用胸腔镜肺楔形切除术治疗,患者均进行双腔气管插管并行单肺通气,采用健侧卧位,全身麻醉情况下在腋中线第7肋间切一长1.5 cm的胸腔镜观察孔并置入胸腔镜探头,并在第4肋间切一长3~5 cm的操作孔,在监视器指导下进行手术操作,采用胸腔镜直线性切割缝合器在恶性肿瘤2 cm以上距离进行切割吻合,之后进行肺楔形切除,于操作孔将切下的标本取出,打开纵隔胸膜探查是否存在淋巴结,对于明确存在淋巴结者将淋巴结切除送检,而对于无明确淋巴结者去部分脂肪组织送检。
1.2.2 B组 B组采用胸腔镜下肺段切除术治疗,患者均进行双腔气管插管并行单肺通气,采用健侧卧位,全身麻醉情况下在腋前线第7肋间切一长1.5 cm的观察孔,并在第4肋间切一长2 cm的主操作孔,在听诊三角处切一长1.5 cm的副操作孔,在监视器指导下进行解剖性肺段切除术,采用腔内型切割闭合器处理靶段动静脉和器官,在恶性肿瘤2 cm以上距离切除目标肺段,必要时需进行邻近肺段组织切除,之后进行系统性淋巴结清扫及采样,将淋巴结快速进行冰冻检查,检查结果为阳性者改为肺叶切除术,本研究中无患者改为肺叶切除术。
1.2.3 C组 C组采用胸腔镜肺叶切除术治疗,患者均进行双腔气管插管并行单肺通气,采用健侧卧位,全身麻醉情况下在腋中线第7肋间切一长1.5 cm的观察孔,并在第4肋间切一长3~5 cm的主操作孔,在腋后线第7肋间切一长1.5 cm的副操作孔,在监视器指导下进行肺叶切除术并彻底清扫区域淋巴结。
1.3 观察指标及其检测方法 (1)手术情况及住院天数。统计患者手术情况及住院天数,其中手术情况包括手术时间、术中出血量、引流量、引流时间、淋巴结清扫个数。(2)视觉模拟评分法(Visual Analogue Scoring,VAS)评分。分别于术前、术后24 h和术后72 h采用VAS[6]评估患者疼痛情况,得分范围为0~10分,分值越高提示疼痛越剧烈。(3)肺功能指标和炎症指标。分别于术前、术后3 d、术后1个月和术后3个月检测患者肺功能指标〔包括用力肺活量(forced vital capacity,FVC)、第1秒用力呼气容积(forced expiratory volume in one second,FEV1)〕和炎症指标(包括白细胞计数和中性粒细胞计数)。其中肺功能指标检测所用仪器为英国迈科MicroLoop便携式肺功能仪,具体操作参照说明书进行。于检测当天抽取患者空腹静脉血2 ml,炎症指标检测所用仪器为美国贝克曼库尔特LH 750/LH 755全自动血液分析仪,具体操作参照说明书进行。(4)预后情况和并发症发生情况。统计患者术后1年预后(包括死亡、复发转移)情况和并发症(包括肺部感染、肺漏气、胸腔积液等)发生情况。
1.4 统计学方法 采用SPSS 24.0软件进行数据的统计学分析。计数资料以相对数表示,组间比较采用χ2检验;计量资料以(±s)表示,多组间比较采用单因素方差分析,组间两两比较采用SNK-q检验;重复测量资料比较采用双因素重复测量方差分析,组间两两比较采用SNK-q检验,组内两两比较采用LSD-t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 手术情况及住院天数 三组患者手术时间、术中出血量、淋巴结清扫个数比较,差异无统计学意义(P>0.05);三组患者引流量、引流时间、住院天数比较,差异有统计学意义(P<0.05)。B组、C组患者引流量大于A组,引流时间、住院时间长于A组,差异有统计学意义(P<0.05);C组患者引流量大于B组,引流时间、住院时间长于B组,差异有统计学意义(P<0.05),见表2。
表2 三组患者手术情况及住院天数比较(±s)Table 2 Comparison of surgical condition and hospitalization time in the three groups
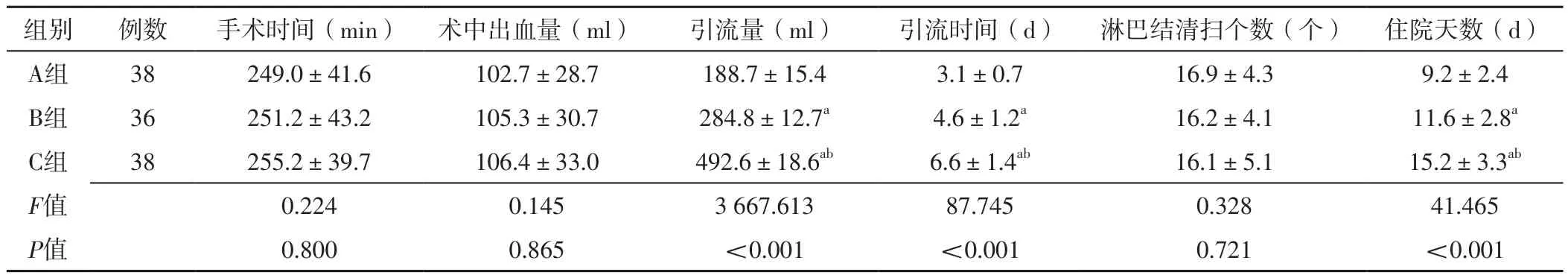
表2 三组患者手术情况及住院天数比较(±s)Table 2 Comparison of surgical condition and hospitalization time in the three groups
注:a表示与A组比较,P<0.05;b表示与B组比较,P<0.05
组别 例数 手术时间(min) 术中出血量(ml) 引流量(ml) 引流时间(d) 淋巴结清扫个数(个) 住院天数(d)A组 38 249.0±41.6 102.7±28.7 188.7±15.4 3.1±0.7 16.9±4.3 9.2±2.4 B组 36 251.2±43.2 105.3±30.7 284.8±12.7a 4.6±1.2a 16.2±4.1 11.6±2.8a C组 38 255.2±39.7 106.4±33.0 492.6±18.6ab 6.6±1.4ab 16.1±5.1 15.2±3.3ab F值 0.224 0.145 3 667.613 87.745 0.328 41.465 P值 0.800 0.865 <0.001 <0.001 0.721 <0.001
2.2 VAS评分 手术方法与时间在VAS评分上存在交互作用(P<0.05);手术方法、时间在VAS评分上主效应显著(P<0.05)。B组、C组患者术后24、72 h VAS评分高于A组,差异有统计学意义(P<0.05);C组患者术后24、72 h VAS评分高于B组,差异有统计学意义(P<0.05)。A组、B组、C组患者术后24、72 h VAS评分分别高于本组术前,术后72 h VAS评分分别低于本组术后24 h,差异有统计学意义(P<0.05),见表3。
表3 三组患者不同时间VAS评分比较(±s,分)Table 3 Comparison of VAS scores in the three groups at different time

表3 三组患者不同时间VAS评分比较(±s,分)Table 3 Comparison of VAS scores in the three groups at different time
注:a表示与A组比较,P<0.05;b表示与B组比较,P<0.05;c表示与本组术前比较,P<0.05;d表示与本组术后24 h比较,P<0.05
组别 例数 术前 术后24 h 术后72 h A组 38 2.02±1.04 4.88±1.12c 3.71±1.06cd B组 36 1.95±1.13 5.65±1.19ac 4.48±1.22acd C组 38 1.98±1.09 6.93±1.24abc 5.56±1.29abcd F值 F交互=114.650,F组间=37.532,F时间=352.028 P值 P交互<0.001,P组间<0.001,P时间<0.001
2.3 肺功能指标、炎症指标 手术方法与时间在FVC、FEV1、白细胞计数、中性粒细胞计数上存在交互作用(P<0.05);手术方法、时间在FVC、FEV1、白细胞计数、中性粒细胞计数上主效应显著(P<0.05)。B组、C组患者术后1个月、术后3个月FVC、FEV1低于A组,白细胞计数、中性粒细胞计数高于A组,差异有统计学意义(P<0.05);C组患者术后1个月、术后3个月FVC、FEV1低于B组,白细胞计数、中性粒细胞计数高于B组,差异有统计学意义(P<0.05)。A组、B组、C组患者术后3 d FVC、FEV1分别低于本组术前,白细胞计数、中性粒细胞计数分别高于本组术前,差异有统计学意义(P<0.05);A组、B组、C组患者术后1个月、术后3个月FVC、FEV1分别高于本组术前、术后3 d,白细胞计数、中性粒细胞计数分别低于本组术前、术后3 d,差异有统计学意义(P<0.05);A组、B组、C组患者术后3个月FVC、FEV1分别高于本组术后1个月,白细胞计数、中性粒细胞计数分别低于本组术后1个月,差异有统计学意义(P<0.05),见表4。
表4 三组患者不同时间肺功能指标、炎症指标比较(±s)Table 4 Comparison of pulmonary function indexes and inflammatory indexes in the three groups at different time

表4 三组患者不同时间肺功能指标、炎症指标比较(±s)Table 4 Comparison of pulmonary function indexes and inflammatory indexes in the three groups at different time
注:FVC=用力肺活量,FEV1=第1秒用力呼气容积;a表示与A组比较,P<0.05;b表示与B组比较,P<0.05;c表示与本组术前比较,P<0.05;d表示与本组术后3 d比较,P<0.05;e表示与本组术后1个月比较,P<0.05
组别 例数 FVC(L)FEV1(L)术前 术后3 d 术后1个月 术后3个月 术前 术后3 d 术后1个月 术后3个月A组 38 1.48±0.42 1.31±0.21c 3.65±0.55cd 3.89±0.97cde 1.27±0.38 1.24±0.18c 2.93±0.34cd 3.05±0.75cde B组 36 1.46±0.55 1.27±0.25c 3.06±0.53acd 3.26±0.82acde 1.31±0.46 1.21±0.15c 2.24±0.38acd 2.42±0.59acde C组 38 1.52±0.47 1.22±0.29c 2.43±0.62abcd 2.88±0.73abcde 1.28±0.43 1.17±0.22c 1.69±0.46abcd 1.98±0.53abcde F值 F交互=85.672,F组间=28.846,F时间=121.132 F交互=65.471,F组间=24.412,F时间=85.403 P值 P交互<0.001,P组间<0.001,P时间<0.001 P交互<0.001,P组间<0.001,P时间<0.001组别 白细胞计数(×109/L) 中性粒细胞计数(×109/L)术前 术后3 d 术后1个月 术后3个月 术前 术后3 d 术后1个月 术后3个月A组 6.8±2.1 8.5±2.4c 4.7±1.2cd 4.3±1.1cde 5.66±1.35 10.74±1.69c 4.11±1.05cd 4.06±1.09cde B组 6.8±1.9 8.7±2.2c 5.6±1.7acd 5.2±1.2acde 5.69±1.22 10.89±1.75c 4.63±1.34acd 4.55±1.28acde C组 6.8±1.5 8.7±1.8c 6.2±2.0abcd 5.9±1.7abcde 5.73±1.43 10.93±1.71c 5.15±1.39abcd 5.02±1.33abcde F值 F交互=112.414,F组间=41.103,F时间=372.124 F交互=108.812,F组间=32.481,F时间=386.410 P值 P交互<0.001,P组间<0.001,P时间<0.001 P交互<0.001,P组间<0.001,P时间<0.001
2.4 预后情况和并发症发生情况 三组术后1年均无患者死亡,亦无患者出现复发转移。三组患者并发症发生率比较,差异无统计学意义(χ2=1.042,P=0.594),见表5。

表5 三组患者并发症发生情况〔n(%)〕Table 5 Complications in the three groups
3 讨论
肺癌的发病率呈现逐年上升趋势,且死亡率较高,患者预后较差[7-10]。手术治疗是早中期肺癌的首选治疗方法,传统手术方法为后外侧开胸手术,其可损伤胸壁肌肉,影响胸廓运动且限制膈肌活动,导致术后肺功能明显下降,术后并发症较多,且肺癌患者多数为老年患者,其身体功能减退且耐受性较差,进一步加重其治疗难度,可明显影响治疗效果和预后[11-13]。因而改善早期肺癌手术方法对提高患者疗效和改善预后均具有重要意义。胸腔镜手术对患者胸壁损伤较小,患者术后疼痛较轻,且恢复较快,可有效保护患者的心肺功能,在肺癌治疗领域已不断普及[14-16]。其中胸腔镜肺叶切除术联合系统性淋巴结清扫是肺癌的标准治疗方案,但研究显示,进行胸腔镜下肺段切除术的早期肺癌患者肿瘤局部复发率及术后1年存活状况与进行胸腔镜肺叶切除术的患者相比并无明显差异[17-19]。此外,胸腔镜肺楔形切除术的创伤更小,已有研究证实其在减轻患者术后疼痛、缩短引流管留置时间以及减少引流量等方面的效果优于胸腔镜肺叶切除术,从而更有利于患者的术后康复[20]。但目前关于胸腔镜肺楔形切除术、胸腔镜下肺段切除术和胸腔镜肺叶切除术治疗早期肺癌疗效的比较研究较少,因而本研究旨在比较三种手术方法治疗早期肺癌的疗效。
手术创伤可造成患者术后疼痛,此外,术后白细胞计数和中性粒细胞计数等炎症指标也是评估术后创伤应激的重要参考指标,而术后疼痛严重程度和炎症反应程度均可影响患者肺功能和康复情况,严重者甚至可能影响预后[21-22]。本研究结果显示,B组、C组患者引流量大于A组,引流时间、住院时间长于A组;C组患者引流量大于B组,引流时间、住院时间长于B组;提示在促进术后恢复方面,胸腔镜肺楔形切除术的应用效果最佳,其次为胸腔镜下肺段切除术,最后为胸腔镜肺叶切除术。B组、C组患者术后24、72 h VAS评分高于A组,C组患者术后24、72 h VAS评分高于B组;A组、B组、C组患者术后24、72 h VAS评分分别高于本组术前,术后72 h VAS评分分别低于本组术后24 h,提示在减轻患者术后疼痛方面,胸腔镜肺楔形切除术的应用效果最佳,其次为胸腔镜下肺段切除术,最后为胸腔镜肺叶切除术。B组、C组患者术后1个月、术后3个月FVC、FEV1低于A组,白细胞计数、中性粒细胞计数高于A组;C组患者术后1个月、术后3个月FVC、FEV1低于B组,白细胞计数、中性粒细胞计数高于B组;A组、B组、C组患者术后3 d FVC、FEV1分别低于本组术前,白细胞计数、中性粒细胞计数分别高于本组术前;A组、B组、C组患者术后1个月、术后3个月FVC、FEV1分别高于本组术前、术后3 d,白细胞计数、中性粒细胞计数分别低于本组术前、术后3 d;A组、B组、C组患者术后3个月FVC、FEV1分别高于本组术后1个月,白细胞计数、中性粒细胞计数分别低于本组术后1个月;提示在控制炎症反应和改善肺功能方面,胸腔镜肺楔形切除术的应用效果最佳,其次为胸腔镜下肺段切除术,最后为胸腔镜肺叶切除术。综上,在早期肺癌的治疗中,胸腔镜肺楔形切除术可作为首选,其次为胸腔镜下肺段切除术,最后为胸腔镜肺叶切除术,这与谢振城等[1]研究中胸腔镜下肺段切除术应用效果更佳的结论有差异,需要进一步研究证实。
本研究结果还显示,三组术后1年均无患者死亡,亦无患者出现复发转移;且三组患者并发症发生率比较无统计学差异;提示三种手术方法的安全性均较好。
综上所述,三种胸腔镜手术方法中,胸腔镜肺楔形切除术治疗早期肺癌的疗效最好,其次为胸腔镜下肺段切除术,最后为胸腔镜肺叶切除术,其均可缓解患者的疼痛程度,促进肺功能的恢复,减轻炎症反应,且安全性好。因此,应根据早期肺癌患者的具体病情,尽可能采用胸腔镜肺楔形切除术或胸腔镜下肺段切除术,这为早期肺癌治疗方案的选取、优化提供了依据。然而本研究观察时间较短,三种腔镜手术治疗早期肺癌的远期疗效并不明确,且本研究为单中心研究,样本量较小,代表性有限,需要联合多中心、延长随访时间进一步研究来验证本研究结论。
作者贡献:陈国标、周建平进行文章的构思与设计;陈国标、卢星照进行研究的实施与可行性分析、结果的分析与解释、论文的修订;陈国标、叶志彬、卢星照进行数据收集;胡伟成、刘鑫进行数据整理;陈国标进行统计学处理,撰写论文,对文章整体负责、监督管理;周建平、杜巍负责文章的质量控制及审校。
本文无利益冲突。
