CPAP对OSA合并特发性室性心律失常的作用
2022-04-06郭柱力丁家望辉滕李品睿李秀娟
郭柱力 方 芳 丁家望 李 松 吴 辉滕 林 李品睿 刘 黎 李秀娟
(1. 三峡大学 第一临床医学院[宜昌市中心人民医院] 心血管内科 & 三峡大学 心血管病研究所, 湖北 宜昌 443003;2. 湖北省缺血性心血管疾病临床医学研究中心, 湖北 宜昌 443003; 3. 三峡大学 第一临床医学院[宜昌市中心人民医院] 呼吸内科 & 三峡大学 呼吸病研究所, 湖北 宜昌 443003)
阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)指部分或完全上气道阻塞造成低氧血症、睡眠和觉醒周期紊乱。中年人OSA发病率为2%~6%,男性和女性分别约占4%和2%,其发病率与年龄、体质量正相关[1-2]。研究表明,OSA与冠状动脉疾病、高血压、充血性心力衰竭以及心律失常等多种心血管疾病有关,可增加患者死亡率[3-5]。OSA患者若不及时治疗可能会发生各类严重的缓慢性和快速性心律失常,其中以窦性心动过缓、心房颤动、室性心律失常等多见[6-7]。即使无器质性心脏病的OSA患者也易出现室性心律失常[8]。持续正压通气(continuous positive airway pressure,CPAP)是治疗OSA的有效方法,可减少睡眠呼吸暂停发作、降低交感神经兴奋性、增强患者认知功能、提高患者生活质量[9-10]。最新研究报道,OSA患者心律失常与OSA的严重程度相关,经CPAP治疗3个月后,包括室性心律失常在内的各类心律失常发生率均有降低[11]。然而,目前有关OSA与特发性室性心律失常(idiopathic ventricular arrhythmia,IVA)之间的研究较少,本研究旨在探讨CPAP对OSA合并IVA患者的临床疗效,以期为其治疗提供理论依据。
1 资料与方法
1.1 研究对象
收集2015年4月~2019年8月在我院门诊或住院部诊断为OSA合并IVA的患者85例,其中男性62例,女性23例,平均年龄(55.04±16.79)岁。所有入选患者均进行多导睡眠图(polysomnogram,PSG)监测及24 h动态心电图监测。本研究经我院伦理委员会审核通过,患者均对本研究知情同意并签署知情同意书。
纳入标准:①年龄18~75岁;②OSA符合《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》[12]相关诊断标准:每夜7 h睡眠过程中呼吸暂停及低通气反复发作30次以上,或呼吸暂停低通气指数(apnea hypopnea index,AHI)≥5次/h,可伴有打鼾、白天嗜睡等症状;在睡眠过程中呼吸气流强度与基础气流量相比下降≥50%,伴SpO2降低≥4%,静息清醒时SpO2≥ 90%。根据AHI指数将患者分为三组:轻度OSA(Mi-OSA)组(n=22,5≤AHI≤15),中度OSA(Mo-OSA)组(n=35,15
排除标准:①未签署知情同意书的患者;②频发多源PVC、多形性室性心动过速、心室扑动或心室颤动以及频发房性早搏、心房颤动、房性心动过速、心房扑动等心律失常;③伴有严重器质性心脏病,如冠心病、瓣膜性心脏病、心肌病或其他心脏形态异常或心包疾病等;④心肺、神经或精神疾病不稳定,血流动力学不稳定的患者;⑤颅面、胸廓严重畸形者;⑥此前使用过无创机械通气治疗者。
1.2 一般资料采集
详细询问病史,取基线资料,包括年龄、性别、体质量、身高、用药情况、高血压、糖尿病、血脂等基础疾病情况;计算体质量指数(body mass index, BMI)=体质量(kg)/身高2(m2)。
1.3 多导睡眠呼吸监测
所有患者均接受美国飞利浦Alice LE多导睡眠呼吸监测仪完成监测分析,夜间持续监测时间≥7 h,监测患者第1天及进行CPAP治疗12周后AHI、最低SpO2、SpO2<90%百分比等睡眠呼吸参数。
1.4 呼吸机使用方法
所有患者需给予澳大利亚Resmed Airsense TM10便携式无创呼吸机支持,采用CPAP模式,晚间睡眠时接受无创呼吸机治疗≥6 h,呼吸频率12~16次/min,最佳压力以95%的睡眠时间中可消除气流受限为标准设定,滴定在6~10 cmH2O(1 cmH2O=0.098 kPa)。每2周评估患者对CPAP治疗的依从性,12周后再次对患者进行PSG监测及24 h动态心电图监测。
1.5 动态心电图监测
采用美国迪姆DMS300-4A型动态心电图记录仪,第1天及CPAP治疗12周后对患者进行12导联全信息连续记录24 h动态心电图,分析PVC及NSVT等心律失常发生情况。
1.6 统计学分析
采用SPSS 24.0软件进行统计学分析,计量资料以均值±标准差表示,组间比较采用方差分析,组内比较采用配对样本t检验;计数资料以例数或百分比表示,组间比较采用χ2检验;相关性分析采用线性回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 三组患者基线资料
患者一般资料如表1所示,三组患者的年龄、性别、高血压、糖尿病、高脂血症罹患率均无明显差异(均P>0.05),而三组间体质量、BMI有明显组间差异(均P<0.05)。

表1 患者基线资料
各组患者接受PSG监测及24小时动态心电图监测,结果如表2所示。三组患者的AHI、最低SpO2、SpO2<90%百分比、24 h总PVC及NSVT次数均有明显差异(均P<0.01)。

表2 各组患者PSG监测及IVA结果
2.2 患者AHI、最低SpO2及SpO2<90%百分比分别与体质量、BMI的相关性分析
如图1所示,采用线性回归分析患者AHI、最低SpO2及SpO2<90%百分比分别与体质量、BMI的相关性,结果显示AHI及SpO2<90%百分比与体质量、BMI均呈正相关(P<0.01),最低SpO2与体质量、BMI呈负相关(均P<0.01),提示肥胖是OSA的危险因素。
2.3 患者室性心律失常与AHI、最低SpO2、SpO2<90%百分比、体质量及BMI相关性分析
如图2所示,采用线性回归分析患者室性心律失常与AHI、最低SpO2、SpO2<90%百分比、体质量及BMI相关性,结果显示患者室性心律失常与AHI、SpO2<90%百分比、体质量及BMI均呈正相关(均P<0.01),与最低SpO2呈负相关(P<0.01),提示OSA及肥胖均与患者IVA发生密切相关。
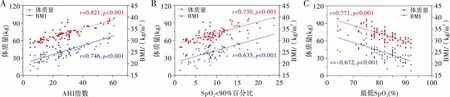
注:A:AHI与体质量、BMI 呈正相关;B:SpO2<90%百分比与体质量、BMI呈正相关;C:最低SpO2与体质量、BMI呈负相关图1 睡眠呼吸参数与体质量、BMI相关性
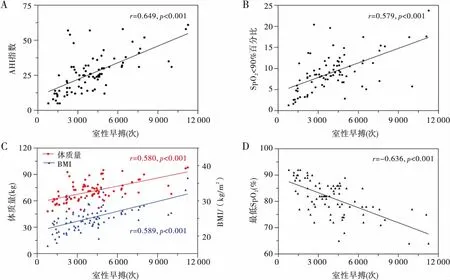
注:A:室性早博与AHI呈正相关;B:室性早博与SpO2<90%百分比呈正相关;C:室性早博与体质量、BMI呈正相关;D:室性早博与最低SpO2呈负相关图2 室性心律失常与睡眠呼吸参数、体质量、BMI的相关性
2.4 CPAP治疗对各组患者睡眠呼吸参数及IVA的作用
各组患者CPAP治疗12周后行PSG监测及24 h动态心电图监测,结果如表3所示,三组患者的AHI、最低SpO2、SpO2<90%百分比、24 h总PVC及NSVT次数等均有明显差异(均P<0.01)。采用配对样本t检验分析各组患者CPAP治疗前及治疗12周后OSA患者睡眠呼吸参数及IVA的发生情况,结果显示CPAP治疗可显著降低AHI指数、SpO2<90%百分比(P<0.05),升高最低SpO2(P<0.05),并能显著减少24 h总IVA次数(均P<0.05)(见表4)。

表3 各组患者CPAP治疗12周后PSG监测及IVA结果

表4 各组患者CPAP治疗前后PSG监测及IVA情况对比
3 讨论
本研究结果表明,OSA以及肥胖与IVA关系密切。OSA患者BMI或AHI指数越高,室性心律失常发生次数越多。我们也进一步证实CPAP治疗在OSA合并IVA患者中疗效显著,能显著改善OSA患者睡眠呼吸参数、减少室性心律失常发生。
OSA患者心律失常发生率高于非OSA患者,约58%的OSA患者存在各种类型的心律失常,例如窦性心动过缓、房室传导阻滞、房颤、特发性室性心律失常和室性心动过速等[4,8]。OSA患者易反复出现低氧血症、高碳酸血症、酸中毒、氧化应激、胸腔内压波动、呼吸暂停和低通气时的觉醒,从而引起较明显的氧化应激反应[14-16]。并且睡眠呼吸暂停引起的慢性缺氧和低氧血症可影响植物神经张力,致儿茶酚胺水平升高,促使交感神经系统兴奋[17]。而IVA的发生机制主要为自律性异常、触发活动和折返,各种原因导致心室肌自律性增高,早期或晚期后除极引起的触发活动,以及心室肌局部的微折返均可能引起IVA[18]。大量研究证实,自律性异常和触发活动引起IVA的机制主要是交感神经系统及β-肾上腺素能受体的激活[19-20]。据此推测氧化应激反应和植物神经张力改变、交感神经兴奋性增高是OSA患者发生IVA的主要机制。本研究中入选的OSA患者,AHI指数越高、最低SpO2越低、SpO2<90%百分比越高,室性心律失常发生次数越多,说明OSA患者室性心律失常的发生可能与缺氧所引起的低氧血症、氧化应激反应、植物神经张力改变、交感神经兴奋性增高密切相关。
目前 CPAP是OSA患者的有效治疗手段,通过正压通气可提高患者血氧饱和度,纠正低氧血症,使自主神经张力恢复平衡,减少睡眠呼吸暂停发作及交感神经兴奋性,从而降低IVA的发生风险[10,21]。亦有结果表明,CPAP治疗可减少OSA患者IVA的发生,降低慢性心力衰竭合并OSA患者的PVC和NT-pro BNP水平[11,22]。CPAP治疗OSA合并IVA主要是通过减轻氧化应激反应、增加心肌氧供、调节植物神经张力、降低心脏交感神经兴奋性、降低左室跨壁压及后负荷等[23]。本研究中OSA患者接受CPAP治疗12周后AHI指数、最低SpO2、SpO2<90%百分比等睡眠呼吸参数显著改善,室性心律失常发生次数明显减少,更进一步佐证了CPAP治疗OSA合并IVA的作用机制可能与CPAP改善睡眠呼吸暂停相关的缺氧、低氧血症,从而减轻OSA患者体内氧化应激反应、减少儿茶酚胺类激素分泌、降低心脏交感神经兴奋性相关。
本研究通过对OSA患者第1天及CPAP治疗12周后睡眠呼吸监测和24 h动态心电图监测的结果分析显示,三组患者AHI指数、最低SpO2及SpO2<90%百分比均明显改善,且PVC及NSVT次数均明显减少,表明CPAP在OSA合并IVA中治疗效果确切。因此,临床工作中无创呼吸机CPAP可广泛应用于OSA合并IVA的患者,其有效的机制可能与减轻缺氧导致的氧化应激及交感神经兴奋性升高有关。但本研究仅对CPAP治疗前后OSA患者室性心律失常发生情况进行对比分析,未能探讨CPAP调节氧化应激反应、交感神经系统兴奋性的具体机制,有待于后期从细胞分子水平进一步研究。
