脉络膜黑色素瘤眼眶蔓延1例
2022-03-23王金锦吕小辉何珊张璇杜一帆马建民
王金锦 吕小辉 何珊 张璇 杜一帆 马建民
作者单位:1007301 首都医科大学附属北京同仁医院眼科 北京同仁眼科中心,北京市眼科学与视觉科学重点实验室[王金锦、何珊、杜一帆(2019级研究生)、马建民],潍坊医学院附属医院眼科(吕小辉);泰安中心医院眼科(张璇)
患者男性,61岁。因“右眼球球内肿物切除联合玻璃体切除联合硅油填充术后2年,复发2个月”就诊于首都医科大学附属北京同仁医院。患者自述2年前无明显诱因偶然发现右眼眼前黑影遮挡,伴视力下降,无眼红、眼痛等不适,眼部查体:视力右眼0.5,左眼0.6,眼压右眼10.7 mmHg(1 mmHg=0.133 kPa),左眼15.6 mmHg,双眼前节未见异常,右眼眼底颞侧偏下方可见一灰黑色半球形肿物,呈蘑菇状隆起并凸向玻璃体腔,视盘界清色正,黄斑反光不清,左眼底未见异常。眼部MRI扫描显示右侧眼球颞侧壁8点至9点方向半球形肿块,基底径约9 mm,高径约8 mm,T1WI示肿块周边呈高信号,中央为等信号,T2WI周边呈低信号,中央为等信号,增强后肿块中度强化,右侧眼球外及视神经未见病变累及;FFA、ICGA及CDI均示右眼视盘颞下方占位性病变,综合考虑为脉络膜黑色素瘤。全身麻醉下,行右眼球内肿物局部切除+玻璃体切除+硅油填充术,手术后术眼恢复良好。2个月前发现右眼结膜下肿物就诊,就诊时眼部检查:视力右眼0.1,左眼0.2,眼压右眼12.7 mmHg,左眼16.4 mmHg,右眼颞侧球结膜下可见一隆起病灶,伴黑色素沉着,右眼眼底视盘颞下方可见一无色素肿物突向玻璃体腔内。为求进一步诊治来我院就诊。入院查体:右眼视力0.05,眼压13 mmHg,左眼视力0.3,眼压15 mmHg,右眼结膜充血,颞侧球结膜下扁平隆起肿物(图1),可见少量色素沉着,肿物活动度差,角膜轻度水肿,眼底可见硅油反光,颞下方蘑菇样肿物,边界欠规则,肿物约占玻璃体腔容积1/3。B型超声扫描显示患者右眼球内硅油填充,颞侧球壁隆起性实性病变,边界清楚,内回声不均匀,为中等偏低回声(图2);CDFI可见病变内点状血流信号(图3)。眼眶MRI扫描显示右侧眼球颞侧壁不规则肿物,T1WI呈等信号,T2WI呈等、略低信号,增强后呈明显不均匀强化,肿瘤向球外生长,累及肌锥内间隙,与泪腺、外直肌分界不清(图4)。全身PET/CT检查未见转移病灶。
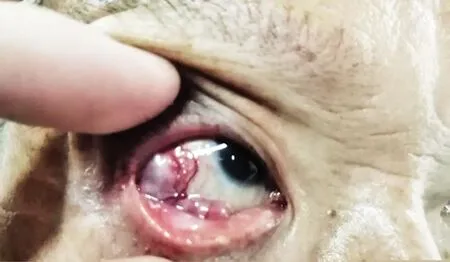
图1 患者右眼颞侧球结膜下可见一肿块

图2 眼部B型超声扫描结果。可见右眼内硅油填充,颞侧隆起肿物凸向玻璃体腔

图3 CDFI扫描结果。可见右眼颞侧球壁肿物内点状血流信号

图4 眼眶MRI扫描结果。右侧眼球内肿瘤呈蘑菇样,并延伸至眼眶内;肿瘤在T1WI上呈等信号,T2WI呈等、略低信号
完善术前检查后,在全身麻醉下行右眼球摘除+眶内肿物摘除术,术中见眼球颞侧及下方结膜组织受累,分离结膜下组织见颞侧球壁有黑色素性肿物,与球内肿物相延续。术中摘除眼球,切除眶内肿物,并对肿物周围眶内组织进行扩大切除,同时切除受累的结膜及结膜下组织。术后组织病理学检查结果显示:上皮细胞型脉络膜黑色素瘤(图5),向玻璃体腔内生长形成结节,大小约0.9 cm×0.5 cm×0.4 cm,向前侵犯睫状体,巩膜导血管及视神经断端未见肿瘤。肿瘤侵至巩膜外侧形成结节状突起,大小约1 cm×0.6 cm×0.5 cm。免疫组织化学染色检查示:HMB45(-)、Melan-A(+)、S-100(+)、P53(-)、CD34(-)、SMA(-)、D2-40(-)、Ki-67index(约10%)。组织病理学诊断为脉络膜黑色素瘤伴眼眶蔓延。

图5 切除肿物的病理组织学检测结果。A图示肿物为上皮细胞型脉络膜黑色素瘤(HE染色,×100),图B示镜下可见肿瘤细胞内大量黑色素颗粒(HE染色,×200)
讨论 脉络膜黑色素瘤是成年人最常见的眼内恶性肿瘤[1-4],多发生于60岁左右的老年人[4-6],白种人居多[2,5,6]。本病常为单侧性,主要起源于脉络膜组织的色素细胞和痣细胞,其临床表现多样,累及黄斑区者早期即有视力减退、视物变形,累及眼底周边部位的肿瘤可无明显自觉症状,直到出现并发症如渗出性视网膜脱离、继发性青光眼、玻璃体出血等才得以就诊[2,6]。脉络膜黑色素瘤恶性程度高,易发生转移,预后差[6]。
脉络膜黑色素瘤眼眶蔓延并不多见[1,4,5,7]。据文献报道,只有2.3%-5.8%左右的患者在第一次就诊时肿瘤发生眼外扩展[4,8]。与病理组织学研究相比,临床研究所得的这一比例相对较低[7]。一些研究者对行眼球摘除术的脉络膜黑色素瘤患者的眼球标本进行组织病理学检查,证实眼外扩展在脉络膜黑色素瘤中占13%~14.6%[4,7,9,10]。脉络膜黑色素瘤的眼眶蔓延多见于大中型、弥漫性生长的肿瘤及近睫状体、涡静脉、视盘的肿瘤[4,8,11,12],在小的脉络膜黑色素瘤中这种情况十分罕见[4]。
脉络膜黑色素瘤向眼眶内蔓延最常见的途径为巩膜组织中的自然通道,包括小梁网及Schlemm管的房水引流通道,睫状体前、后动脉,睫状神经,涡静脉等[2,4,7,9-11,13,14]。伴有巨大的眼眶蔓延的小肿瘤大多通过这些已存在的巩膜通道向眼外蔓延[4,10]。有些肿瘤在生长过程中直接穿破巩膜长入眼眶内[2,4,7,9,10,13],但这种情况并不常见[4,7]。一些研究还发现脉络膜黑色素瘤可以通过视神经这种罕见途径向眶内蔓延[2,4,7,12]。
脉络膜黑色素瘤眼眶蔓延的临床表现多种多样,但大多缺乏特异性[2,11]。肖利华等对12例眼外蔓延的脉络膜黑色素瘤患者进行的临床研究发现,本病患者常见的临床表现有视力下降或丧失、眼球突出、上睑下垂、眶压升高、眼球移位或偏斜,这些症状和体征与眼外肿瘤的占位效应、侵犯眼外肌或运动神经有关。发生于赤道部前的脉络膜肿瘤发生眼眶蔓延时,有时可发现球结膜下巩膜表面扁平或隆起的结节,这是提示肿瘤眼眶蔓延的重要证据,但隐藏在赤道部以后的病灶则不易发现[2,11]。微小眼眶蔓延患者通常没有任何症状与体征,病变通常在进行影像学检查、在眼球摘除术后或组织病理学检查时才发现。有时,眼眶蔓延灶可能先于原发性脉络膜黑色素瘤被临床医师发现,此时肿瘤可能已处于晚期,患者已失明,并伴有眼压升高等各种并发症[13]。
脉络膜黑色素瘤眼眶蔓延通常需要影像学检查来明确诊断[1,11,13,15]。超声是诊断脉络膜黑色素瘤的重要方法[15],但是超声在诊断脉络膜黑色素瘤眼眶蔓延时,其重要性则不如MRI[2,15]。MRI可以更好地显示肿瘤对周围结构的侵犯,在评估眼内肿瘤和眼眶蔓延方面非常有用,对于一些小的眼眶蔓延病灶,MRI也能清晰显示,据文献报道,MRI可显示的最小眼眶蔓延病灶直径为3mm[2,13,15]。由于黑色素具有顺磁性,因此黑色素瘤在MRI上呈现特征性信号,表现为T1WI高信号,T2WI低信号,且T1WI图像的信号强度与肿瘤的黑色素含量相关[15]。若肿瘤内有出血或坏死,破坏了肿瘤细胞有序的排列结构,会改变MRI图像信号的特征性。当肿瘤突破眼球壁,浸润到眶脂肪中,多种组织成分混杂也会导致磁共振信号发生变化,表现为眼球内、外的肿瘤信号不一致,肿瘤内部信号不均一。CT对显示脉络膜黑色素瘤眼眶蔓延的形态和大小也有一定的价值[2]。
眼眶蔓延的发生与眼内肿瘤的组织病理学及细胞遗传学特征相关,包括上皮细胞型肿瘤、高有丝分裂计数、单倍体3等[16,17],这些特征与肿瘤的恶性程度增高有关[14]。此外,眼眶蔓延被认为是肿瘤复发、转移和肿瘤相关死亡的负面预后影响因素[9,11,14,18,19]。研究显示,无眼外蔓延的黑色素瘤5年死亡率为 33%,而发生眼外蔓延者高达 66%[2,16]。脉络膜黑色素瘤眼眶蔓延患者的总生存率似乎与肿瘤眼内部分的特征(如上皮细胞型肿瘤、高有丝分裂计数等)关系较大,但是,多项研究发现,眼外蔓延灶直径≥5 mm时,患者的眼眶复发率和死亡率更高,预后更差[2,8,9,11,17]。
脉络膜黑色素瘤伴有眼眶蔓延时,可以采用标准眼球摘除术或改良眼球摘除术,同时在眼外延伸部位行肌腱部分切除术[11,14,19]。对于眼外蔓延灶大、无视功能并伴有眼部疼痛的患者,不能用改良眼球摘除术处理时,可以考虑保留眼睑的眶内容物剜除术[2,11,14]。手术摘除患眼时要求尽可能采用不挤压眼球、避免瘤细胞血行转移的“非接触式”操作[2]。 不完全的手术切除是肿瘤眼眶复发和转移的最重要的危险因素之一[14,17],因此在手术时要小心谨慎,以确保所有可见的肿瘤切除干净[17]。为避免肿瘤复发,术后可联合外放射等辅助治疗[4,14,18]。近年来,近距离敷贴放疗和质子束放疗等保守性治疗方法被越来越多地应用。对于小且相对平坦的眼眶蔓延的脉络膜黑色素瘤,肿瘤的眼内和眼外部分均可以采用敷贴放疗[4,11,14,17,19]。有学者指出,当眼外蔓延灶厚度小于3 mm时,敷贴放疗效果良好,眼外蔓延病灶可见明显退化[11]。对于这种治疗方式的确切疗效还需要大量的临床病例加以验证。
本例患者为老年男性,发病年龄符合文献统计的脉络膜黑色素瘤常见年龄范围,2年前有脉络膜黑色素瘤病史,并行右眼球内肿物切除联合玻璃体视网膜手术治疗。本次就诊发现结膜下巩膜表面的隆起肿物,这是脉络膜黑色素瘤眼眶蔓延的重要提示信息。结合患者病史,经眼底检查及影像学等辅助检查,高度怀疑本次为脉络膜黑色素瘤眼眶蔓延。我们对患者进行详细的全身体格检查及PET/CT检查,排除了脉络膜黑色素瘤全身转移的可能性。本次复发肿瘤的位置与第一次术前的肿瘤位置大致相同,眼内肿瘤向前侵犯到睫状体;眼眶蔓延灶较大,侵及外侧肌锥内间隙,并延伸到颞侧结膜下,这种情况已不适合行保留眼球的手术,因此我们采用了右眼球摘除术联合眶内肿物切除术。术后病理组织学证实为脉络膜黑色素瘤伴眼眶蔓延,并显示该患者的脉络膜黑色素瘤的细胞类型为上皮细胞型,这种细胞类型的黑色素瘤较梭形细胞型及混合细胞型侵袭性更强,是发生眼眶播散的危险因素。该患者的眼眶蔓延病灶直径≥5 mm,文献报道这一特征预示着较差的预后,鉴于目前全身未见远处转移征象,建议患者手术后去放疗科就诊,行放射治疗以防止眶内肿瘤的复发和转移。在后续的随访中,建议患者定期行全身检查,以便尽早发现局部复发及全身转移性病灶,做到早发现早诊断早治疗,以改善患者的预后。
