阿司匹林对子痫前期及早产影响的Meta分析*
2022-03-23黄仁瑛谌伦华
杨 锐,黄仁瑛,谌伦华
(1.川北医学院,四川南充637100;2.重庆市垫江县人民医院 408300;3.川北医学院附属医院,四川南充 637002)
低剂量的阿司匹林(LDA)作为一项预防子痫前期策略已被广泛研究了四十多年,但通过回顾既往文献发现LDA对于不同类别子痫前期,如轻度、重度、早发型及晚发型的效果并非一致。因此近几年许多学者提出对孕妇使用阿司匹林要具体化,而非不加筛选广泛使用[1]。同时有相关研究提出LDA也可以降低早产的发生率[2],但这一发现还缺乏大量实验研究及循证医学证据支持,并且对不同孕周的早产预防作用也有差异,所以并未被推荐于临床应用中。根据现有研究报道LDA的使用剂量有50、60、75、80、81、100、150 mg,然而其最佳应用剂量还具有争议[3-4]。本研究的目的是探讨阿司匹林对于预防不同类型子痫前期及早产的作用,同时对阿司匹林剂量范围进行讨论。
1 资料与方法
1.1 资料
这项系统评价与Meta分析注册于系统评价和Meta分析研究计划国际注册平台(International Platform of Registered Systematic Review and Meta-analysis Protocols;INPLASY),注册号:INPLASY2020100107,DIO号:10.37766/inplasy2020.10.0107。纳入标准:(1)研究对象:具有子痫前期风险的妇女,基于1个或多个高危因素(子痫前期、多胎妊娠史、肾脏疾病、自身免疫性疾病、1型或2型糖尿病和慢性高血压)或一个以上中度风险因素(第1次怀孕、母亲年龄大于或等于35岁、体重指数大于30 kg/m2、子痫前期家族史、社会人口特征或个人史);(2)干预措施:LDA;(3)对照措施:空白对照或安慰剂;(4)结局指标:子痫前期或早产;(5)研究设计类型:随机对照试验。
1.2 方法
1.2.1检索文献
(1)搜索关键词:中文包括阿司匹林、乙酰水杨酸、子痫前期、早产、随机对照研究。英文包括Aspirin, Preeclampsia,Premature delivery,Systematic review,Meta analysis。(2)搜索现有的文献数据库如美国国立医学图书馆(Medline)、EMBase、Cochrane Library、Web of Science、Clinical Trials、美国科学索引数据库(SCI)、中国生物医学文献数据库(CBM)、中国知网(CNKI)、万方等,搜索年限为1978年1月至2021年7月发表的文章,只考虑完整出版物、英文或中文文献。
1.2.2文献筛选
由2位评论员独立阅读文献标题、摘要,如果有必要阅读完整的报道及参考书目,根据文献纳入标准独立选择需要纳入的文献,再相互对照,如有分歧则请第3位评论员商议决定。当多个报道涉及研究对象、试验方法及结局指标一致时选择最完整的报道纳入。
1.2.3数据提取
使用提前设计好的Excel表格,由2位评论员独立阅读所有纳入文献并提取相关数据,对评论员隐藏研究的作者、单位及发表期刊,必要时与原文作者联系尽可能获取完整的数据,当2位评论员存在分歧时,请第3位评论员商议决定。
1.2.4结果评价
此次评价的主要结局是子痫前期和早产。(1)子痫前期是指妊娠20周后孕妇出现收缩压≥140 mm Hg和(或)舒张压≥90 mm Hg,伴有以下任何一项:尿蛋白定量≥0.3 g/24 h,或尿蛋白/肌酐比值≥0.3,或随机尿蛋白≥+(无条件进行尿蛋白定量时的检查方法);无尿蛋白但伴有以下任何一种器官或系统受累:心、肺、肝、肾等重要器官,或血液系统、神经系统、消化系统的异常改变,胎盘-胎儿受到累及。(2)轻度及重度子痫前期因不同年代分型标准有差异,故以文献报道为依据。(3)对在妊娠34周前因子痫前期终止妊娠者定义为早发子痫前期。(4)早产根据世界卫生组织(WHO)的建议,定义为妊娠周数不足37周(孕259 d)。(5)预先计划的亚组分析是阿司匹林对于不同类型的子痫前期及早产的预防作用,并针对不同使用剂量进行讨论。
1.3 统计学处理
使用Review Manager 5.3对所纳入的文献进行偏倚风险评估,研究间异质性采用Higgins′sI2检验及漏斗图评估。根据Cochrane评价手册,当I2>50%则认为研究间的异质性高,采用随机效应模型;当I2≤50%则认为研究间的同质性好,采用固定效应模型。数据分析采用Mantel-Haenszel模型,计算主要结局指标风险比(RR)或加权平均差异(WMD)及95%的置信区间(95%CI),以P<0.05为差异有统计学意义。若要改变目前所提出问题时,则记录并使用敏感性分析。
2 结 果
2.1 文献偏倚风险及研究间异质性评估
筛选了1 712篇文献,共有84篇文献与阿司匹林预防子痫前期及早产相关,最终阅读全文后纳入30篇文献[5-34],具体纳入及排除流程见图1,纳入研究基本特征见表1。所有纳入研究的文献质量如图2所示,8项未明确描述随机分配方法[16,18,21,27-28,31,33,35],12项说明了分配隐藏[7,9,11-13,15,17,20,23,29-30,32],10项提及双盲方法[6-8,10-12,17,19,23,30]。子痫前期的研究中存在高度异质性(I2=51%),根据漏斗图分析不能排除发表偏倚(图3)。行敏感性分析,在排除文献[12]后异质性降低(I2=41%),再次仔细阅读文献后,不能排除这项研究存在临床异质性,此项研究所纳入的试验对象为单胎妊娠初产妇,对比其他研究此项研究所纳入的实验对象发生子痫前期的风险较低。早产研究组同质性较好(I2=43%)。
2.2 阿司匹林对子痫前期预防作用分析
服用阿司匹林与降低子痫前期风险相关(RR=0.70,95%CI:0.63~0.78)。在纳入研究中有7项研究区分了轻度与重度[6-7,11,21,23,29,34],4项研究区分了早发型与晚发型[11,13,15,26]。
对比轻度子痫前期(RR=0.79,95%CI:0.57~1.09),LDA对重度子痫前期(RR=0.57,95%CI:0.40~0.80)的作用更为明显。同时对于早发型子痫前期(RR=0.21,95%CI:0.10~0.45)也比晚发型子痫前期(RR=0.75,95%CI:0.59~0.98)的效果更好(表2)。
在阿司匹林剂量亚组中60 mg(RR=0.67,95%CI:0.54~0.84)、75 mg(RR=0.66,95%CI:0.57~0.77)、150 mg(RR=0.72,95%CI:0.54~0.98)对预防子痫前期均具有明显有益作用(P<0.05)。80~81 mg(RR=0.74,95%CI:0.52~1.05)具有有益趋势但差异无统计学意义(P>0.05)。100 mg(RR=0.93,95%CI:0.67~1.29)无明显效果(表3)。
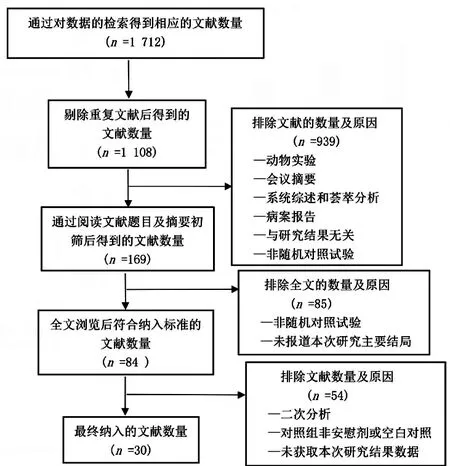
图1文献筛选流程图
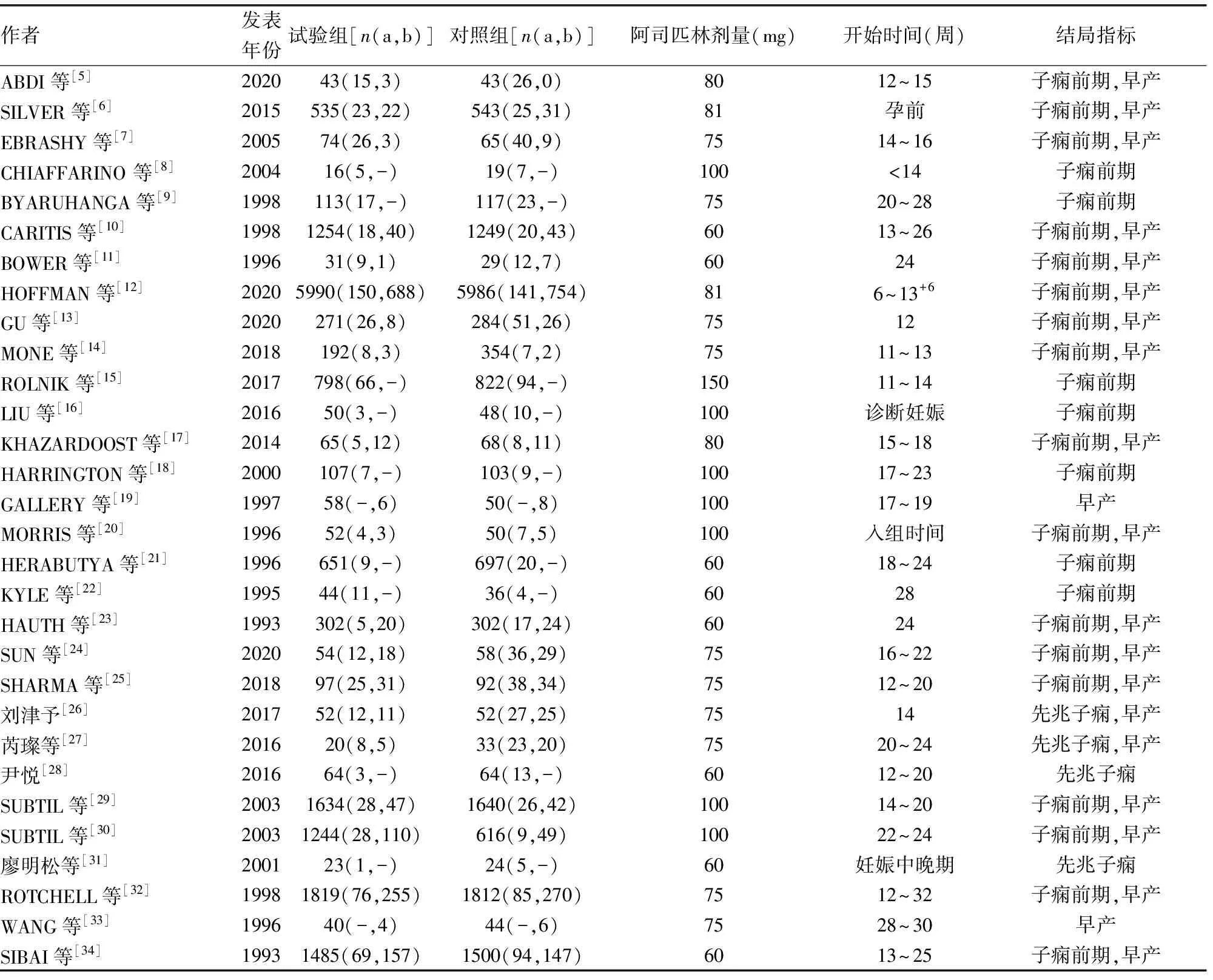
表1 纳入文献特征
2.3 阿司匹林对早产预防作用分析
阿司匹林能降低早产的发病率(RR=0.85,95%CI:0.75~0.97)。在纳入研究中4项报道了孕龄小于34周早产发生情况[6,12-13,34],3项报道了孕龄34~<37周早产发生情况[6,12,34],但两组差异均无统计学意义(P>0.05),就目前分析LDA对孕龄小于34周早产(RR=0.72,95%CI:0.52~1.00)比孕龄34~<37周早产(RR=1.00,95%CI:0.85~1.17)的效果更好,见表2。在阿司匹林剂量亚组中仅发现75 mg(RR=0.64,95%CI:0.47~0.88)能降低早产风险(P<0.05),80~81 mg(RR=0.91,95%CI:0.83~1.00)具有有益趋势但差异无统计学意义(P>0.05);60 mg(RR=0.94,95%CI:0.70~1.27)、100 mg(RR=1.06,95%CI:0.83~1.35)的产风险都没有显著降低(表3)。

图2文献偏倚风险评估图
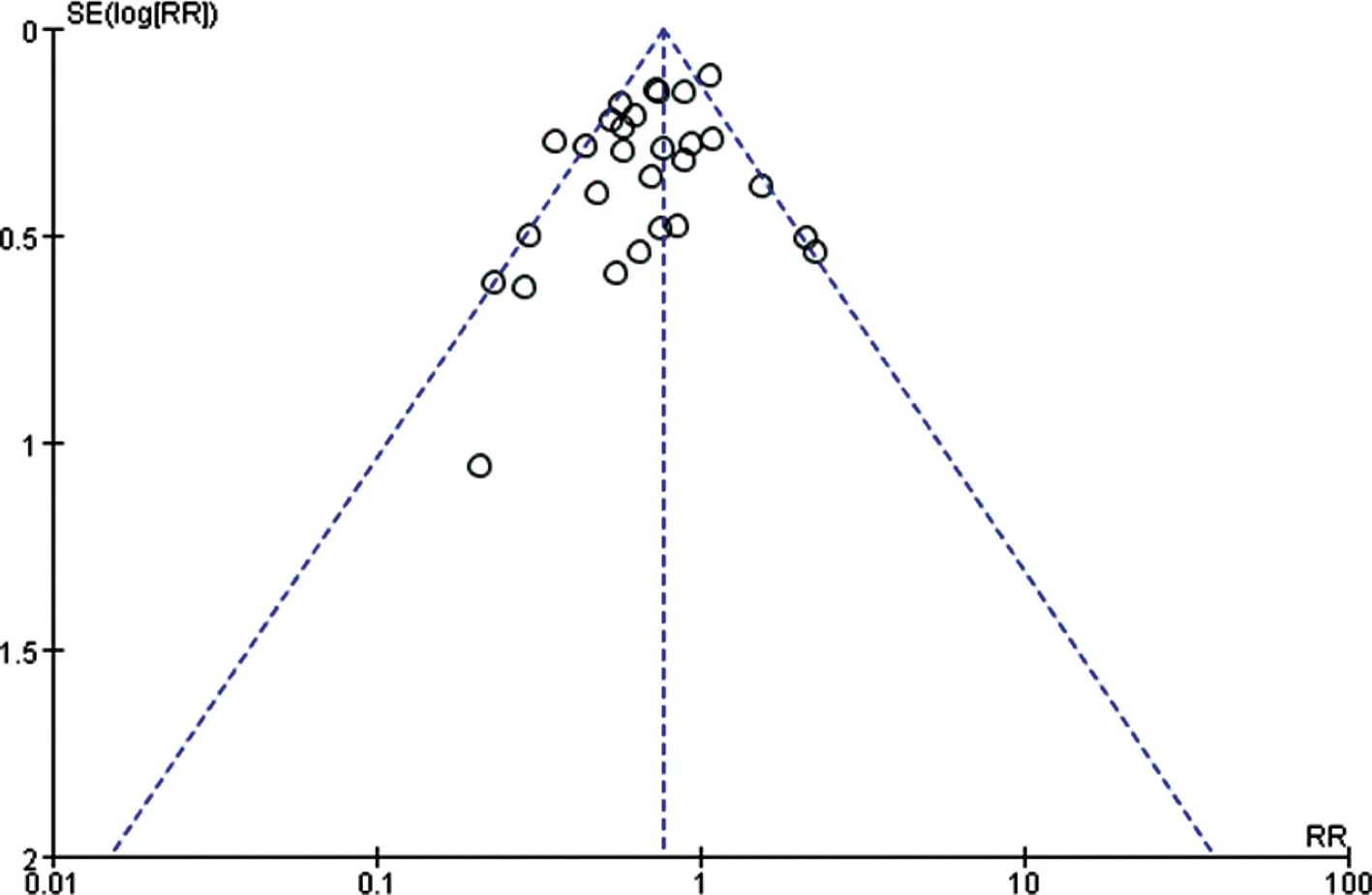
RR:风险比率 SE:标准误差。
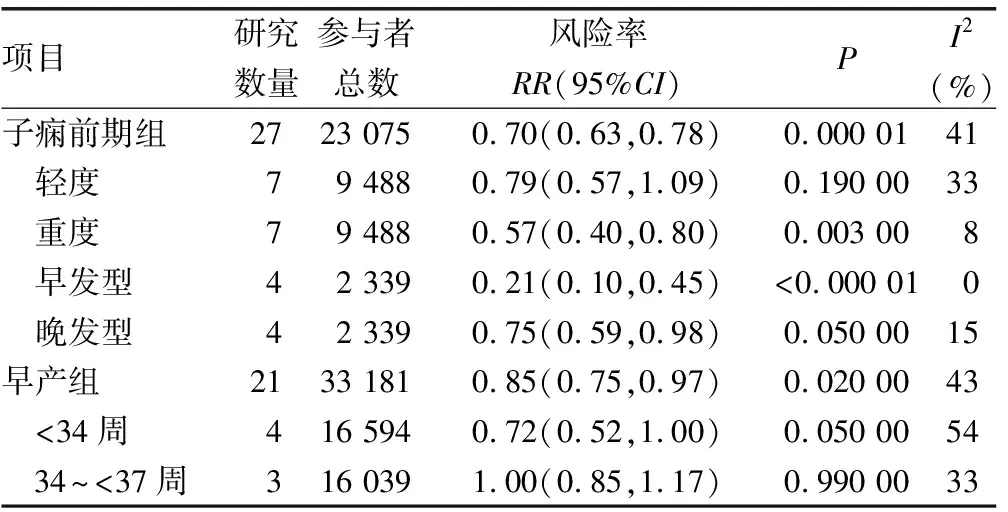
表2 阿司匹林对不同类型子痫前期及早产的作用分析

表3 不同剂量阿司匹林对子痫前期及早产的作用分析
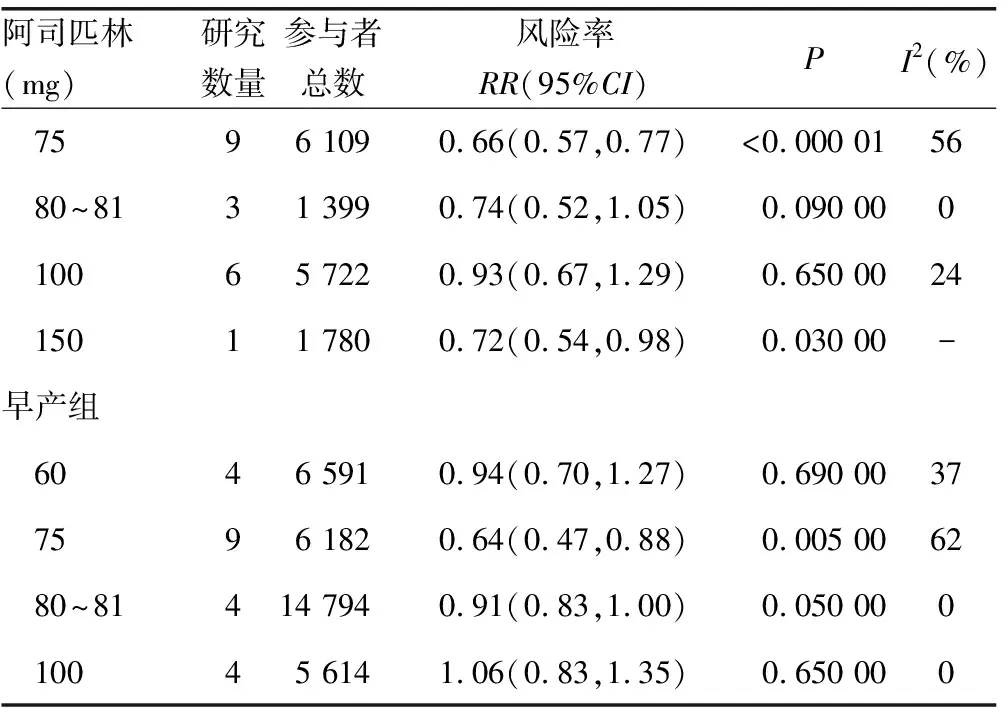
续表3不同剂量阿司匹林对子痫前期及早产的作用分析
3 讨 论
这项Meta分析研究了30项随机对照试验,调查了服用阿司匹林的孕妇子痫前期及早产的相关结局。主要研究结果如下:LDA降低了子痫前期的风险,尤其对重度及早发型子痫前期效果显著,这与TURNER等[4]研究结果一致,关于这些影响的解释,还不能根据原始文章提供的数据加以阐述,因此建议进一步研究LDA对重度及早发型子痫前期影响差异的原因,以评估LDA对延长这些患者妊娠期的影响。
既往的大规模系统评价或Meta分析仅仅只讨论了阿司匹林剂量以100 mg为界点的作用差异,未对所研究过的剂量进行具体的分层分析,所以本研究对剂量进行了详细的分层分析,发现阿司匹林使用剂量为60、75、150 mg时对于预防子痫前期均有有益作用,但前两组效果更为明显。目前国际上对于阿司匹林预防子痫前期的推荐剂量是每天75~81 mg[35]。2020年中国最新发布的指南关于预防子痫前期的推荐剂量为每天50~150 mg,由于这一剂量范围过于宽泛,针对亚洲女性的最佳使用剂量相关研究也在逐步开展[36]。近年来相关meta分析表明阿司匹林的作用以剂量反应方式发生,在每日剂量大于100 mg时效果最大化[37-38]。一些学者提出环氧合酶2(COX-2)比环氧合酶1(COX-1)在子痫前期发病机制中起着更大的作用[39];高剂量阿司匹林具有双重环氧合酶抑制作用,对比LDA可能产生更大的益处,且不产生与过量COX-1抑制相关的胃肠道反应,但这一效应还缺乏有效证据证明[40]。并且关于阿司匹林剂量大于100 mg的研究还十分有限,符合本项研究纳入条件的试验也很少,未来在临床前及临床研究中还需要更多功能和生化测试来探索阿司匹林的最佳使用剂量,而不是局限于目前的经验性给药方案。
同时本研究发现每日服用阿司匹林的孕妇早产的发生率降低,与之前的研究结论一致[2,12,41],并且在剂量为75 mg时效果较为显著,但是对于孕周小于34周及34~<37周的早产发病风险影响并不明显,仅表现出对前者的有益趋势,可能是这2项亚组分析纳入研究较少,且不同研究入组标准有差异所致,因此对这一结果需保有谨慎的态度。早产的病因与子痫前期多有重叠,例如胎盘循环障碍,炎性反应等[39]。关于阿司匹林是否对早产也同样具有预防作用也逐步吸引了许多学者注意,特别是自发性早产,一项纳入2 528例参与者的研究中提出它还能减轻自发性早产中的黑人、白人、西班牙裔、其他人群种族差异[2,42]。 这些研究结果提示阿司匹林作为一种早产的预防策略是有希望的,只是还缺乏大规模的确定性试验将其作为早产的一级预防措施,并且具体用药剂量还有待探究。本项研究为阿司匹林应用于预防早产提供了进一步的循证医学证据。
本项研究仅包括84项试验中的30项,这些试验的结果报道了子痫前期或早产的临床结局,大多数作者没有回应对于数据的要求,或者已经没有数据了,因此不能排除发表偏倚的可能性。 本研究中并未区分阿司匹林用药时间对于子痫前期及早产的影响,主要原因是在对阿司匹林进行具体剂量分层后,部分研究纳入试验对象妊娠时间范围太宽,但分组分析是必要的,既可以更好地解释研究间的异质性,同时也对既往研究中阿司匹林剂量研究进行更详细的分析。由于既往研究中并未严格区分自发性早产及医源性早产的患者数量,因此暂未对两者阿司匹林影响作用进行分组。
综上所述,阿司匹林对于降低重度及早发型子痫前期作用较好,当剂量为60、75、150 mg时均有有利作用,但前两组效果更为明显,高剂量的阿司匹林是否与子痫前期发生率呈反比还需更多临床前及临床研究证实。阿司匹林也可以降低早产的发生率,在剂量为75 mg时较为有益,并且对孕周小于34周的早产有更有益的趋势。
