学龄儿童口腔幽门螺杆菌感染血清学指标异常情况与牙周病的危险因素
2022-03-20方珍
方 珍
(北京大学深圳医院,广东 深圳 518036)
幽门螺杆菌(Hp)是一类微需氧菌,为消化性溃疡、胃B细胞淋巴瘤、慢性胃炎和胃癌的重要致病因子,被定为Ⅰ类致癌原[1]。Hp在不利的生长环境下,会发生变异,成为球形Hp。有研究发现唾液和牙菌斑中均存在Hp,且口腔Hp感染与胃Hp感染存在一定关联,口腔黏膜与胃黏膜有类似的组织学特征[2]。研究发现最易感染Hp的年龄段为儿童期,而口腔传播是主要途径。口腔Hp感染不仅可造成患者口腔溃疡和口臭等疾病,还可伴随唾液吞咽到胃,增加了胃Hp的感染率[3]。有研究显示口腔Hp感染者转化生长因子(TGF)-β1、肿瘤坏死因子(TNF)-α和谷胱甘肽过氧化物酶(GSH-Px)水平与牙周病有明显相关性[4]。本文纳入100例口腔Hp感染儿童,探讨口腔Hp感染患儿与牙周病的危险因素,以此为临床提供治疗Hp感染的牙周病提供有利依据。
1 资料与方法
1.1一般资料:选取2019年10月~2020年10月我院收治的学龄儿童口腔Hp感染者纳入100例,将是否发生牙周病儿童分为未发生组(非牙周病组=44)和发生组(牙周病组=56),同期选取100例来我院体检口腔的儿童设为对照组。所有儿童家长均已签署知情同意书。本次研究经过本院医学伦理委员会同意。纳入标准:符合牙周病诊断标准;所有儿童经13C呼气试验测定为阳性;未使用过抗菌抗炎类药物。排出标准:有精神障碍;近期有牙周病治疗史;免疫系统、神经系统和心肝肾功能异常者。
1.2方法
1.2.1牙周指数和超级准值(DOB)值检测:100例口腔Hp感染儿童首诊时行X线片拍摄,并记录牙槽骨吸收状态。测量所有儿童全口临床牙周指数,包括牙周探针深度(PD)、牙龈出血指数(BI)、附着丧失(AL);给予指导正确有效的刷牙方式,注意口腔卫生。患者检查前禁食2 h或空腹,发放呼气袋,并告知使用方法,口服温水送服13C尿素胶囊1粒,静坐30 min后,向呼气袋中进行呼气,将采集完的样本交予护士并完成检测;呼气检测结果显示有13C则表示患儿携带Hp。呼吸样本经核素比值谱仪分析计算DOB。DOB>4.4判断为Hp感染阳性,DOB<3.6则判定为阴性。
1.2.2血清检测:抽取三组儿童空腹静脉血5 ml,放于室温下静置2 h,分层出现血清后放入离心机中离心10 min后取出上清液,将检测样本放于-80℃冰箱内保存。应用酶联免疫吸附试验(ELISA)检测血清TGF-β1、TNF-α和GSH-Px水平,具体操作严格按照说明书进行。
1.3收集材料:收集所有儿童人口学资料、生活方式、营养状况和是否定期检查口腔,并对发生牙周病的儿童进行单因素和多因素回归分析,分析造成牙周病发生的危险因素。
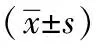
2 结果
2.1三组一般资料比较:三组儿童的性别、年龄和体重指数经比较,差异无统计学意义(P>0.05)。见表1。
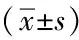
表1 三组儿童的临床基本资料比较
2.2三组血清指标水平比较:非牙周病组与牙周病组GSH-Px水平明显较对照组低,差异有统计学意义(P<0.05),而非牙周病组与牙周病组两组TGF-β1和TNF-α水平明显高于对照组,差异具有统计学意义(P<0.05)。见表2。
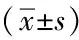
表2 三组血清指标水平比较
2.3非牙周病组与牙周病组两组牙周指数和DOB及口腔Hp与牙周病的相关性:非牙周病组儿童DOB、PD、AL和BI值明显较牙周病组高,差异具有统计学意义(P<0.05)。见表3。Spearman分析显示,DOB与BI、AL、PD值呈正相关性(r=0.239、0.323、0.242,P=0.005、0.020、0.010)。
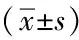
表3 非牙周病组与牙周病组DOB、PD、AL和BI值比较
2.4非牙周病组与牙周病组牙周病单因素分析:经比较,两组儿童的白蛋白水平、DOB、口腔定期检查和牙周病相关知识等差异具有统计学意义(P<0.05)。见表4。
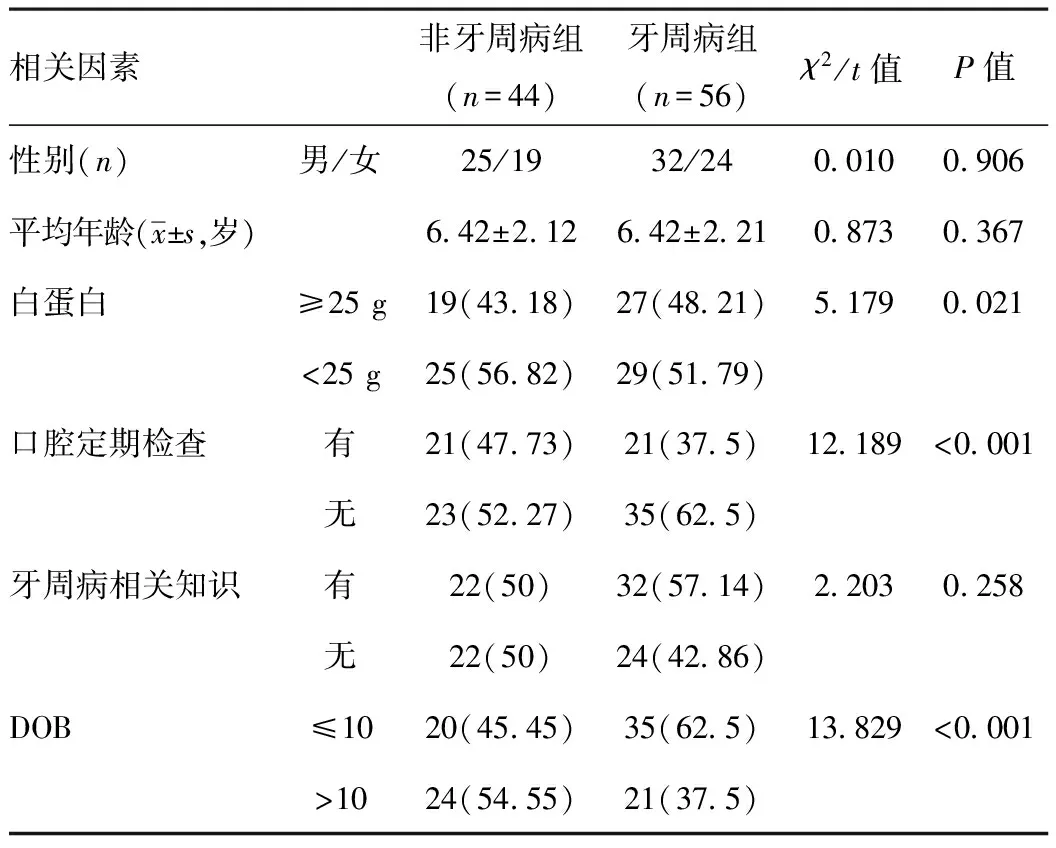
表4 非牙周病组与牙周病组单因素分析[n(%)]
2.5多因素Logistic回归分析:白蛋白<25 g、未定期进行口腔检查和DOB>10是影响牙周病发生的独立危险因素,差异具有统计学意义(P<0.05)。见表5。

表5 引发牙周病的Logistic回归分析
3 讨论
牙周病在临床中属于常见口腔疾病,且随着年龄的增长会增加发生率,主要临床症状表现为咀嚼无力、牙齿松动、牙龈出血和移位等,严重者可造成牙齿松动移位和牙槽骨吸收异常等[5]。牙周病若未得到及时治疗还可引发相关并发症,有报道显示中年以上人群发生牙周病后的严重程度与冠心病发病密切有关,且属于冠心病发生的独立危险因素。研究发现口腔发生炎性反应后齿龈液中部分炎性因子水平会升高,而牙周炎感染的控制和损伤修复可减低牙周感染所引起的免疫反应相关因子水平[6]。学龄儿童牙周病的发病是多因素所致,菌斑微生物是疾病发生根源因素,但仅有微生物不一定会导致牙周病,牙周病的发病更与遗传、生活习惯、疾病史等存在一定关系[7]。
学龄儿童作为特殊群体,是Hp感染的主要对象,WOH表示年龄<10岁的儿童感染Hp率为>50%。Hp感染还会引发胃部疾病,造成营养流失,对儿童的发育有明显影响[8]。GSH-Px属于机体内重要的过氧化物分解酶,可有效清除由活性氧诱发的脂质过氧化物,从而起到保护细胞膜结构和功能不受氧化物的损害[9]。Hp感染后会释放自由基,造成机体内局部自由基浓度升高,从而消耗GSH-Px。TNF-α属于炎性细胞因子,当牙周病患者感染Hp是会加剧此指标水平的升高。TGF-β1属于多功能因子,直接参与了炎性反应[10]。当牙周病患者牙周组织遭到破坏后,会造成TGF-β1的大量释放,从而激活TGF-β1信号通路,刺激牙周膜细胞增殖和促进牙槽骨重建[11]。本研究Hp感染儿童的GSH-Px水平明显低于正常水平,而TGF-β1和TNF-α则高于正常水平,与以往研究结果相同[12]。本研究发现Hp感染伴牙周病者的DOB、PI、AL、BI值均高于未发生牙周病者,而DOB是衡量Hp感染程度的重要指标。本研究显示白蛋白<25 g、DOB和未定期行口腔检查者是引发牙周病发生的主要危险因素,其原因为白蛋白<25 g时会造成儿童营养不良,机体内大量蛋白被消耗,造成细胞免疫功能严重受损,而DOB>10证实Hp感染程度严重,破坏了口腔环境,从而对牙周组织造成了破坏。
综上所述,学龄儿童Hp感染的牙周病者血清TGF-β1和TNF-α水平明显较未伴牙周病者高,而GSH-Px水平则偏低,而白蛋白、未定期行口腔检查和DOB>10是引发牙周病的独立危险因素,应针对上述因素实施针对性治疗和预防。
