颅脑超声及磁共振弥散加权成像对早产儿脑白质损伤的诊断价值
2022-03-16王慧敏霍亚玲王丹
王慧敏, 霍亚玲, 王丹
脑白质损伤(white matter injury,WMI)是早产儿脑损伤的主要形式之一,未成熟的脑白质易受到围生期宫内感染、缺氧窒息等因素影响出现不同程度的损伤致神经系统发育障碍,直接影响早产儿的远期预后。目前国际上比较统一的观点是将WMI分为脑室周围白质软化(periventricular leukomalacia,PVL)和弥散性WMI[1]。Koob等[2]研究显示,50%低出生体质量早产儿患有WMI,存活儿中10%患有脑性瘫痪,严重威胁着早产儿的生命健康。WMI早期的神经系统症状无特异性,需要借助影像学检查明确诊断。MRI在早产儿头颅检查中应用比较广泛,但患儿检查时需要镇静,且检查时间长,对于早产儿或极低/超低出生体重儿检查受到限制。颅脑超声具有简便、可重复性强、分辨率高、可床旁操作的特点,是临床诊断WMI首选的检查方法[3]。本文通过对120例WMI患儿的颅脑超声及弥散加权成像(diffusion-weighted imaging,DWI)结果进行回顾性分析,报道如下。
1 对象与方法
1.1 研究对象 选择2018年1月至2020年2月郑州儿童医院收治疑诊为WMI的早产儿120例,其中男72例,女48例;胎龄27~36周;出生体质量980.2~2 864.5 g;宫内窘迫68例,胎膜早破44例,胎盘早剥8例。患儿入院时行影像学检查、Apgar评分及相关血清学方法等其他检查,临床最终诊断WMI 112例。112例患儿3~6个月后均进行颅脑超声及DWI复查,62例患儿7~18个月复查DWI。
1.2 诊断标准 MRI诊断标准[4]:(1)局灶性WMI:DWI序列检查示侧脑室前角或后角、半卵圆中心出现点状或条状DWI高信号,MRI检查示T1WI高信号、T2WI低信号;(2)弥漫性WMI:表现为侧脑室旁弥漫性DWI高信号,MRI常规序列T1WI及T2WI无变化;PVL,T2WI序列示脑室旁体积减少,脑室旁白质的融合灶呈高信号,DWI呈低信号。颅脑超声脑室周围回声增强(periventricular echoenhance,PVE)等级分级[5]:Ⅰ级:双侧或单侧脑室周围强回声,维持或超过1周,未出现囊腔;Ⅱ级:双侧或单侧脑室周围强回声,出现小囊腔改变;Ⅲ级:脑室周围广泛性囊腔改变且囊腔融合成片。
1.3 纳入标准 (1)胎龄≤36周;(2)出生后Apgar评分10 min≤5分;(3)患儿出生时伴胎儿宫内窘迫或羊水Ⅲ度污染;(4)临床资料完整;(5)经医院伦理委员会审核通过,患儿直系亲属知情同意。
1.4 排除标准 先天性疾病、遗传代谢性疾病的早产儿或检查发现有明显继发性脑损伤的患儿。
1.5 检查方法 采用Philips CX50床旁超声诊断仪,探头频率3.5~7 MHz,经前囟、颞囟及乳突囟对颅脑进行冠状位、矢状位连续动态扫查,观察脑组织二维超声声像图、脑室及脑室旁白质区域的回声情况。DWI扫描采取Siemens Aera 1.5 T超导MRI仪,扫描参数:视野17 ms×17 ms,矩阵178×243,T1WI:TE 15 ms,TR 385 ms;T2WI:TE 100 ms,TR 3 056 ms,b值取1 000 s/mm2。
2 结果
2.1 颅脑超声检查结果 见图1。

图1 颅脑超声检查结果
120例患儿,临床确诊WMI 112例,脑积水6例,胼胝体发育不良2例。112例中颅脑超声检出WMI 98例,准确率87.50%。冠状切面上表现为双侧侧脑室前角外上方对称性的强回声区,呈倒三角形或球形,矢状切面后角三角区附近及侧脑室外侧的强回声区,部分病例见散在或弥漫性的小囊腔样改变。按PVE程度分为Ⅰ级38例(图1a),Ⅱ级32例(图1b),Ⅲ级28例(图1c)。漏误诊14例(12.50%)。
2.2 常规MRI及MRI+DWI检查结果 见图2。
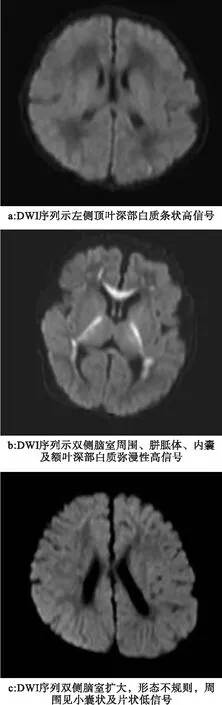
图2 颅脑DWI检查结果
常规MRI共检出78例,准确率69.64%。其中局灶性病变52例,表现为大脑皮质及深部白质的点状、线状T1WI高信号、T2WI低信号。弥漫性病变4例,表现为T2WI高信号,灰白质无清晰界限。PVL 22例,表现为T1WI低信号、T2WI高信号。漏误诊34例(30.36%)。
MRI+DWI共检出WMI 102例,准确率91.07%。其中局灶性病变46例,表现为侧脑室三角区白质减少,侧脑室周围或深部白质见点、条状T1WI高信号、T2WI低信号、DWI高信号(图2a)。弥漫性病变34例,表现为两侧脑室周围白质减少,呈弥漫性DWI高信号,部分患儿侧脑室扩大(图2b),其中30例T1WI、T2WI无改变,4例表现为T2WI高信号。PVL 22例,脑白质几乎不存在,两侧半卵圆中心见DWI低信号(图2c),T1WI低信号、T2WI高信号,部分病例可见大小不等的囊腔相互融合。漏误诊10例(8.93%)。
3 讨论
早产儿WMI是指在24~35周出生的早产儿或极低/超低出生体重儿,因体内炎性反应造成的脑室旁白质损伤,主要为局灶性和弥漫性WMI,是早产儿主要的脑损伤形式[6]。早产儿的脑白质及脑血管发育尚不完善,胎龄越小脑血管分支数量越少,脑血流调节能力较差。当血压下降时,脑灌注压降低,脑供血不足,易导致缺血性脑损害引发WMI[7]。低体质量早产儿体内白细胞介素含量高,氧化应激水平增加,脑白质中的少突胶质细胞前体受损致脑白质无法髓鞘化,可加重早产儿WMI。在损伤过程中,谷氨酸兴奋毒性作用、自由基损伤、小胶质细胞炎症免疫反应等多种损伤机制的共同作用,最终导致脑内出现液化和白质体积变小的病理性结局[8]。
WMI缺乏特征性的神经系统症状,在早期单纯依靠临床表现很难对WMI做出诊断,在以往的诊断中多是在出生3~4周发现白质软化,脑损伤已不可逆,多遗留永久性神经系统后遗症。有研究表明,轻度WMI多在7~14 d影像学表现恢复正常,而重度WMI则可能超过7~14 d仍为高信号,在3~4周极可能发展为PVL,因此对WMI早期诊断和干预至关重要[9]。目前WMI的诊断主要依靠影像学,特别是头颅超声及MRI在早期诊断及预后随访中尤为重要。美国医学超声学会指出,颅脑超声可用于早产儿颅内出血和脑实质发育异常诊断,对于高危因素或可疑颅内疾病的早产儿给予详细检查,以提高检出率[10]。颅脑超声通过灰阶成像及回声强度变化对WMI做出诊断,适合于早期需要上呼吸机辅助通气的极低或超低出生体重儿的连续动态监测,及时了解脑损伤的发生和发展情况。在WMI的数小时后,在冠状切面两侧脑室前角外上方显示对称性的倒三角形、球形强回声区,回声强度高于脉络丛回声,矢状切面后角三角区附近及侧脑室外侧的强回声区。本项研究中,颅脑超声共诊断WMI 98例,准确率87.50%,按PVE程度分级Ⅰ级38例,Ⅱ级32例,Ⅲ级28例,表现为脑室周围白质区域局灶性或弥漫性回声增强。经临床积极治疗,大部分局限性轻度WMI可于数日内恢复正常,重度WMI在损伤1~2个月,由于灰白质丢失、萎缩及脑发育障碍等因素使脑容量减少,表现为脑裂、脑间隙增宽,丘脑变小、皮质变薄等,严重者脑室周围白质损伤后形成软化灶,表现为低回声或无回声[11]。超声漏误诊率12.50%,病例主要为硬膜下出血、蛛网膜下腔出血及小范围WMI灶。这是由于超声探头探测深度有限,存在检查盲区,对非中心区域或局灶性损伤的敏感性远低于MRI。
常规MRI是一种非电离辐射成像技术,能清晰显示病灶的部位、数量及与周围组织的关系,相关Mate分析指出,对于极/超早产儿,中-重度WMI预测其远期出现脑性瘫痪(混合敏感性77%,混合特异性79%)及运动功能障碍(混合敏感性72%,混合特异性62%)有较高的预测值[12],对WMI诊断及评估预后有重要的临床价值。WMI早期多为能量衰竭及继发性细胞毒性水肿,DWI呈高信号改变。DWI是根据水分子的扩散运动确定机体在不同病理状态下,组织结构及细胞密度情况在水分子运动过程中信号发生改变。WMI多为脑白质神经细胞凝固性坏死或神经纤维凝固性坏死,早期以细胞水肿为主,此时水分子扩散速度减慢,DWI表现为高信号,表观扩散系数降低;损伤1周后,细胞破裂,细胞水分子存在细胞外,扩散速度加快,DWI表现为低信号,表观扩散系数增加[13]。在检测早产儿WMI时,应根据患儿受累区域,包括半卵圆中心、视放射、脑室前角等区域,使DWI成像转为定量分析[14]。局灶性WMI在出生5 d内,DWI表现为侧脑室三角区白质减少,表现为点、条状DWI高信号;弥漫性WMI表现为两侧脑室周围白质区域白质减少,呈弥漫性DWI高信号,而随着时间的延长,DWI呈低信号并逐渐消失,表观扩散系数增加,最后超过正常范围,因此DWI对于WMI的诊断和随访有重要价值。本项研究中,MRI+DWI对WMI准确诊断102例,准确率91.07%%,对早期WMI诊断效果良好,有利于患儿的后期治疗,与以往的研究结果一致[15]。常规MRI漏误诊率30.36%,病例主要为早期脑损伤及脑室内出血,这是由于脉络丛出血后流至脑室内的血液被脑脊液稀释,同时可能出血时间过长而超过了MRI的分辨能力,而超声诊断颅内出血的时间则更长。MRI+DWI漏误诊率8.93%,通过DWI判断细胞毒性水肿,有效提高了早期脑损伤的诊断准确率。
综上所述,颅脑超声及DWI技术均可早期诊断WMI,二者各具优势。颅脑超声操作方便,能很好的评价脑损伤程度,其可于床旁检查,尤其适用于早产儿或极低/超低出生体重儿,且无辐射性,可用于定期随访。MRI能整体评价脑损伤程度,有助于准确、及时诊断局灶性及弥漫性、囊性及非囊性脑白质损伤和脑室扩张,也可用于脑损伤病情监测[16],但检查费时较长,需移动患儿,病情危重患儿不易接受MRI检查。因此在检查过程中应根据患儿具体情况,合理采取相应的检查措施,以便提高WMI的检出率。
