强化胰岛素结合二甲双胍治疗糖尿病合并颅脑外伤对HOMA-IR及空腹胰岛素指标及睡眠质量的影响
2022-03-02石磊潘智丰罗旌跃魏祥皇
石磊 潘智丰 罗旌跃 魏祥皇
(永安市立医院神经外科,永安,366000)
相关医学研究显示,糖尿病(Diabetes Mellitus)对于患者的心脏损伤较大,有约80%的糖尿病患者死于心血管疾病并发症[1]。近年来,越来越多的医学研究显示颅脑损伤(Craniocerbral Injury)患者的血糖升高和预后恢复存在密切的关联,糖尿病合并颅脑损伤会极大程度加重病情,一般血糖水平持续性升高,脑组织病理损伤的病灶范围会成正比扩大,脑组织愈合能力很差[2]。临床治疗糖尿病合并颅内损伤的原则以控制血糖、改善胰岛素抵抗为主[3]。为了提升整体疗效和用药安全性,本研究选取我院收治的80例糖尿病合并颅脑外伤的患者为研究对象,观察强化胰岛素联合二甲双胍的临床治疗效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年3月至2022年3月永安市立医院收治的糖尿病合并颅脑外伤患者80例作为研究对象,按照入院先后顺序分为对照组和观察组,每组40例。对照组中男25例,女15例;年龄52~77岁,平均年龄(63.28±5.94)岁;糖尿病病程1~9年,平均病程(4.18±0.26)年。脑外伤类型:其中脑挫裂伤3例、硬膜外血肿16例、头皮血肿7例、其他14例。糖尿病类型:1型糖尿病7例、2型糖尿病33例。观察组中男23例,女17例;年龄50~75岁,平均年龄(63.33±5.96)岁;病程1~10年,平均病程(4.21±0.27)年。脑外伤类型:脑挫裂伤4例、硬膜外血肿14例、头皮血肿8例、其他14例。糖尿病类型:1型糖尿病6例、2型糖尿病34例。一般资料经统计学分析,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审批通过。
1.2 纳入标准 1)经实验室检查结合临床症状确诊为糖尿病者;2)年龄50~80岁者;3)合并颅脑外伤者;4)意识清楚者;5)对本研究知情同意者。
1.3 排除标准 1)合并其他严重内科疾病者;2)孕妇或哺乳期妇女;3)合并精神疾病者;4)各种原因中途退出本研究者。
1.4 治疗方法 在患者入院后密切观察生命体征、神志、肢体功能、神经功能等体征,结合实际情况给予基础营养支持、纠正水、电解质、酸碱紊乱等针对性处理。对照组患者给予常规的胰岛素(通化东宝药业股份有限公司,国药准字H22021702)治疗,在24 h之内将患者的平均血糖控制在8.4~10.0 mmol/L之间,期间密切监测患者的血糖变化,如其血糖值低于8.4 mmol/L则停止使用胰岛素,若其血糖值数高于10.0 mmol/L,则需注入40 U的39 mL胰岛素+0.9%生理盐水控制。血糖稳定后每隔4 h监测1次血糖,根据患者的血糖水平变化情况来调整胰岛素的泵入量。结合患者的运动消耗量和体质量计算日均所需的脂肪、蛋白质等营养物质,给予定量、定时补充。观察组患者给予加强胰岛素治疗,加大胰岛素的注射量,血糖需控制在4.5~6.5 mmol/L之间,如果患者的血糖水平<4.5 mmol/L则应停止注入胰岛素,以免出现低血糖,如血糖指标高于规定值则需注入40 U的20 mL胰岛素+0.9%生理盐水调节血糖水平。联合二甲双胍(辽宁奇尔康药业有限公司,国药准字H21021776)治疗,3次/d,0.5 g/次,持续治疗1个月观察临床疗效。在用药期间密切关注患者的临床反应,纠正水电解质紊乱,监测药物不良反应,并给予及时的处理。
1.5 观察指标 1)观察2组患者的血糖水平。使用全自动生化分析仪对2组患者治疗前后的血糖平均水平进行检测。抽取患者清晨空腹静脉血4 mL,进行离心处理后分离血清,将分离的血清放置冷藏室备检,使用化学发光法检测胰岛素抵抗(HOMA-IR)、空腹胰岛素(Fasting Insulin,FIns)水平。2)记录2组患者的胰岛素使用时间、感染发生率。3)观察2组患者治疗前后的睡眠质量。采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)评估患者的睡眠质量,该量表总分0~21分,得分越高表明患者的睡眠质量越差。

2 结果
2.1 2组患者治疗前后的FIns、HOMA-IR水平比较 治疗前,2组患者FIns、HOMA-IR水平比较,差异均无统计学意义(均P>0.05);治疗后,2组患者FIns、HOMA-IR水平均得到不同程度的改善,观察组患者FIns、HOMA-IR水平均低于对照组,2组比较差异均有统计学意义(均P<0.05)。见表1。

表1 2组患者治疗前后的FIns、HOMA-IR水平比较
2.2 2组患者胰岛素使用时间及空腹血糖水平比较 观察组患者胰岛素使用时间短于对照组,空腹血糖水平低于对照组,2组比较差异均有统计学意义(均P<0.05)。见表2。

表2 2组患者的胰岛素使用时间、血糖指标和感染发生率比较
2.3 2组患者感染率 观察组患者感染发生率为2.50%,对照组患者感染率为15.00%,2组比较差异有统计学意义(P<0.05)。
2.4 2组患者治疗前后PSQI评分比较 治疗前,2组患者PSQI评分比较,差异无统计学意义(P>0.05);治疗后,2组患者PSQI评分均降低,观察组患者PSQI评分低于对照组,2组比较差异有统计学意义(P<0.05)。见表3。
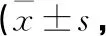
表3 2组患者治疗前后PSQI评分比较分)
3 讨论
颅脑损伤多是由于间接性或直接性暴力所导致的疾病,伴随肢体运动障碍、下丘脑损伤、脑膜刺激征等反应,在医学研究的动物实验中证实,血糖的持续性升高可加重颅脑损伤患者的血脑屏障损害,且高血糖可增加机体的血液黏度,造成弥漫性微小血管病变,引起脑组织缺氧和侧支循环,加重内皮损伤和酸中毒发生率,血糖水平越高患者的愈合质量越差[4]。因此在糖尿病合并颅脑损伤患者的治疗中,快速稳定血糖亦是疾病治疗的关键环节之一[5-6]。颅脑损伤患者采用胰岛素治疗在改善蛋白质、脂肪的代谢失调、葡萄糖毒性方面具有较好效果,且具有减弱机体葡萄糖介导肝脏葡萄糖合成的功能,以此发挥降低血糖水平的功效。大量研究表明,胰岛素联合其他药物进行治疗可在一定程度上减少胰岛素的剂量和低血糖所引起的心脑血管风险率[7]。
高血糖可加重颅脑损伤的多器官功能障碍、脑水肿等病理损害,破坏免疫防御功能。二甲双胍是临床上常用的双胍类降血糖药,可通过抑制线粒呼吸链复合物激活磷酸腺苷活化蛋白激酶来降低肝脏葡萄糖的输出,增强周围组织葡萄糖无氧酵解和胰岛素的敏感性,抑制肝肾过度糖原异生,发挥降糖的效果[8-9]。它不仅可预防糖尿病所引发的相关并发症,还具有减少胰岛素抵抗,降低血浆胰岛素、低密度脂蛋白胆固醇水平的作用,不良反应较少。在治疗颅脑损伤中发挥抗炎、抗氧化应激作用,通过激活AMP活化蛋白激酶信号通路抑制细胞中的氧化应激反应,以此减轻氧自由基造成的内皮损伤,减少白细胞介素-6、白细胞介素-8等炎症介质的释放。药理学研究表明二甲双胍还具有增强患者大小肠葡萄糖摄取的作用,可在一定程度上降低体质量[10]。在Hamiyet等[11]的研究报道中,对糖尿病患者进行6个月的随机对照分析得出,和单纯的胰岛素治疗相比,联合二甲双胍组的胰岛素使用量更低,且血糖水平控制效果较好,二甲双胍通过提高机体肝脏胰岛素受体酪氨酸激酶的活性来降低胰岛素需求量,提高胰岛素和外周组织胰岛素受体之间的亲和力,改善机体组织对于胰岛素的抵抗。值得注意的是,为了防止发生低血糖造成交感神经兴奋和心肌耗氧量诱发心肌梗死、心绞痛等一系列症状,可结合患者的实际情况放宽血糖控制的标准。在检测血糖中,尽可能避免葡萄糖输液,避免影响到检测结果。当患者血糖高于11.1 mmol/L,需及时应用胰岛素降糖处理,防止病情加重[12]。
综上所述,对糖尿病合并颅脑损伤患者采用强化胰岛素联合二甲双胍治疗,可明显调节其血糖指标,减少胰岛素的使用时间和剂量,安全性好,可促进外周组织对于葡萄糖的摄入,改善胰岛素抵抗,且能够提升患者的睡眠质量,值得临床推广应用。
