MP- Ab、CRP联合检测对儿科患者支原体肺炎感染的诊断价值分析
2022-02-11蒋丽丽
蒋丽丽
昆山市第二人民医院医学检验科,江苏昆山 215300
支原体肺炎感染属于儿科常见疾病,主要病原 体为肺炎支原体,可致使毛细支气管发生炎症改变。近年来,由于国内空气质量水平的降低,支原体肺炎发生率不断上升[1-2]。由于支原体肺炎早期缺乏特异性症状,故容易发生漏诊、误诊,在临床诊断时需要结合相关实验室指标才能有效诊断[3-4]。对此,有必要加强对本病的早期诊断,进而起到早发现、早治疗的效果[5]。肺炎支原体抗体(mycoplasma pneumoniae antibody,MP-Ab)属于诊断与评估支原体肺炎感染及病情严重程度的重要指标,但患儿在病情发展的不同阶段,该指标水平存在一定差异,故也可能存在漏诊风险[6]。C反应蛋白(C-reactive protein,CRP)在各类炎性疾病预测性诊断中均有一定应用[7]。基于此,本研究选择昆山市第二人民医院2020年1—12月收治的支原体肺炎感染患儿80例与接受体检的志愿者80名为研究对象,分析了MP-Ab、CRP联合检测诊断支原体肺炎感染的价值,现报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的80例支原体肺炎感染患儿为观察组,另选择同期接受体检的80名志愿者为对照组。对照组中男45名,女35名;年龄0.9~7岁,平均(3.45±1.05)岁。观察组中男44例,女36例;年龄 0.8~7岁,平均(3.52±1.10)岁;病程 1~8 d,平均(2.65±0.94)d。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。研究已通医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①观察组患儿均满足小儿支原体肺炎诊断标准;②近期未采用免疫制剂或激素类药物;③家属知情同意。
排除标准:①血管状态差患儿;②合并意识障碍或昏厥患儿;③严重精神萎靡患儿;④其他类型肺炎患儿;⑤依从性差患儿;⑥检查材料缺失患儿。
1.3 方法
所有受试者均采集空腹静脉血检测MP-Ab、CRP水平。受试前提醒家属前1 d晚上10 点后禁饮禁食,次日清晨采集受试者空腹静脉血6 mL,保存于两支普通无抗凝生化管之中,采集离心机3 000 r/min下离心10 min,分离血清分别检测MPAb和C反应蛋白水。对MP-Ab检测方法为间接荧光免疫法,采用安图的九项呼吸道感染病原体IgM抗体检测试剂盒检测,标本为血清,采用OLYMPUS荧光显微镜观察荧光强度,细胞核、细胞膜、菌体等呈现苹果绿荧光为阳性,无荧光反应为阴性。CRP指标采用免疫透射比浊法检测,使用罗氏702全自动生化分析仪。对该两项指标的检测操作均为同一时间抽取的血液标本。其中CRP阳性判定标准为>5.0 mg/L。
1.4 观察指标
①两组MP-Ab、CRP指标阳性检出率比较,并统计阳性、阴性检出率。②MP-Ab、CRP联合诊断效能分析,联合诊断以存在一项结果为阳性则为阳性检出,两项检测结果均为阴性则为阴性。综合临床表现、X线表现、血清学检查结果及培养分离肺炎支原体结果作为金标准,评估联合诊断效果的准确率、灵敏度、特异度。准确率=(真阳例数+真阴例数)/总例数×100.00%,灵敏度=真阳例数/金标准阳性例数×100.00%,特异度=真阴例数/金标准阴性例数×100.00%。③MP-Ab、CRP联合诊断与MP-Ab单独诊断对比,就联合诊断与该两项指标单独检测诊断的差异性、一致性进行分析。
1.5 统计方法
采用SPSS 21.0统计学软件处理数据,计数资料以频数和百分率(%)表示,采用χ2检验,一致性检验采用Kappa检验,Kappa值<0.4为一致性较差,0.4~0.75为一致性一般,>0.75为一致性较好,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿MP-Ab、CRP指标阳性检出率比较
观察组MP-Ab、CRP阳性检出率均高于对照组,阴性检出率小于对照组,差异有统计学意义(P<0.05)。见表1。
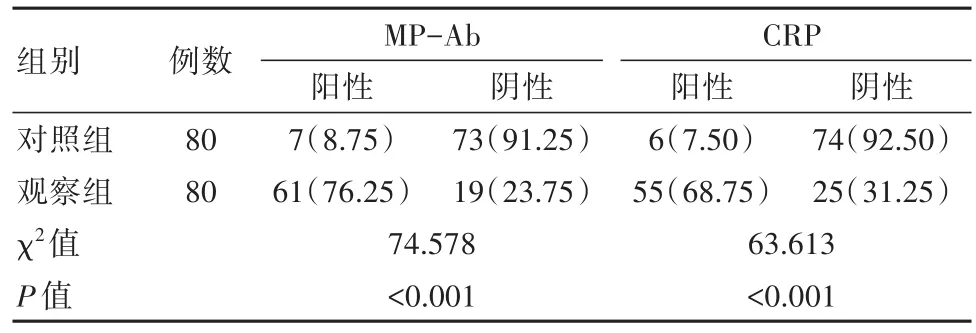
表1 两组患儿MP-Ab、CRP指标阳性检出率对比[n(%)]
2.2 MP-Ab、CRP联合诊断效能分析
联合诊断准确率、灵敏度、特异度分别为92.50%、93.75%、91.25%,联合诊断与金标准比较,差异无统计学意义(P=0.774),一致性较好(Kappa=0.85)。见表2。
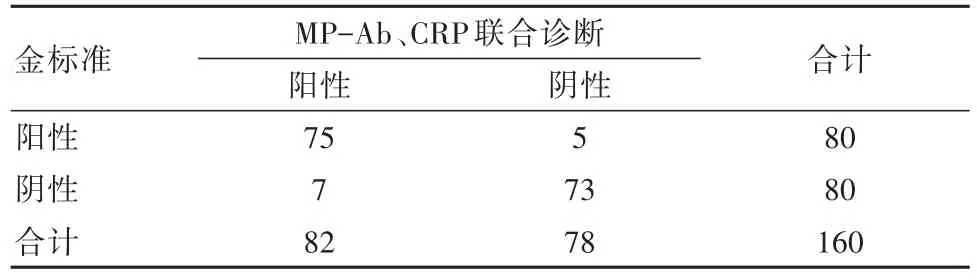
表2 MP-Ab、CRP联合诊断效能分析
2.3 MP-Ab、CRP联合诊断与MP-Ab单独诊断比较
联合检验诊断效果与MP-Ab单独检验比较,差异有统计学意义(P<0.05),且一致性一般(Kappa=0.73)。见表3。

表3 联合诊断与MP-Ab单独诊断对比
3 讨论
小儿支原体肺炎属于儿科中常见的呼吸道感染性疾病,发病缓慢,存在一定潜伏期,甚至可达2~3周,缺乏典型症状,故容易误诊,且基层医院早期用药时,可能使用大量抗生素治疗,也容易造成抗生素的滥用[8-9]。基于此,为了有效控制小儿支原体肺炎病情进展,应当实现早期诊断与治疗[10]。MP-Ab检测属于临床常用的支原体肺炎血清学检测方法,操作简单迅速,在临床中有较多应用[11]。MP-Ab在感染的第3天后产生,在2周内达到高峰期,3个月左右会逐渐下降,如果在恢复阶段出现感染复发,其水平将会再次上升[12-13]。因此,临床对MP-Ab检测的重视程度很高,常用方法包括被动明胶颗粒凝集法、间接荧光免疫法等。前者操作简单,容易在临床推广,但不能准确鉴别出IgM抗体。间接免疫荧光技术在能够检出IgM抗体,但该方案需要实验人员具有丰富的检验经验。基于此,为了保证本研究效果,在MP-Ab检测时采用间接免疫荧光技术。CRP则为肝脏细胞合成的全身性炎症反应急性期非特异性标志物,在细菌、病毒感染的鉴别诊断中有较多应用[14-15]。针对肺炎等局部感染患者,细菌感染可造成CRP水平上升。该指标不具有特异性,但发热、血沉、白细胞增加等对CRP的影响小,且不容易受到病毒感染、药物等的影响,可作为早期感染类疾病的诊断依据[16]。
本研究中,观察组MP-Ab、CRP阳性检出率分别为76.25%、68.75%,高于对照组8.75%、7.50%(P<0.05),该结果说明支原体感染的肺炎患儿MP-Ab、CRP水平明显上升,阳性检出率高。李治君[17]研究中,观察组MP-Ab、hs-CRP阳性检出率分别为81.67%、78.33%,高于健康对照组的6.67%、3.33%(P<0.05),与本研究一致。而联合检验诊断准确率、灵敏度、特异度分别为92.50%、93.75%、91.25%,诊断结果与金标准相似(P>0.05),一致性较好(Kappa=0.85),提示联合检验具有较高的诊断效能,有利于支原体肺炎的早期诊断。而联合检验诊断效果与MP-Ab单独检验比较,差异有统计学意义(P<0.05),一致性一般(Kappa=0.73),提示通过MP-Ab、CRP联合检验,可提高对支原体肺炎感染的诊断效能,且诊断价值优于单采用MP-Ab指标检验。吴长达等[18]研究中,联合检测的敏感度为96.09%,高于MP-Ab单独检测的81.25%(P<0.05),也证实了联合检测对诊断支原体肺炎的优势。
综上所述,支原体肺炎感染患者MP-Ab、CRP阳性检出率高,通过联合检测该两指标可提高对支原体肺炎感染的诊断价值,有利于支原体肺炎感染的早期诊断。
