MRI 与CT 诊断桥小脑角区占位性病变的临床价值以及影像学特征
2021-10-13卢昊宁张晓琴车宏伟刘骁
卢昊宁 张晓琴 车宏伟 刘骁
桥小脑角区是在人体后颅窝前外侧位置,主要组成包括桥脑外缘以及小脑半球前侧外缘,其形状大体表现为锥形立体三角形,桥小脑角区的空间较小,但是其中却集中了较多处脑部重要神经,有听神经、三叉神经以及面神经等,这对于人体健康有着极为重要的意义。临床统计学中发现,桥小脑角区属于颅内肿瘤发病的常见部位之一,接近14%的颅内肿瘤均发病于该位置,同时发现其有较多的不同种类肿瘤,其中较为常见的就包括脑膜瘤、三叉神经瘤以及蛛网膜囊肿等,由于在桥小脑角区出现的颅内肿瘤种类较多,同时在发病初期并不具备明显的临床表征,导致临床对桥小脑角区肿瘤的诊断困难度较高,而尽早进行诊断对于患者的治疗而言,具有极为重要的意义[1]。随着临床医学技术的不断发展,影像学检测技术也得到了一定的提升,其中MRI 技术在临床的应用价值得到多方的认可,其在桥小脑角区肿瘤患者的诊断中应用频率逐渐增加,所获的诊断准确性较高,在为患者临床治疗提供依据的同时,深受医师、患者的认可和接受。本次研究主要针对桥小脑角区占位性病变患者临床诊断中MRI 和CT 诊断的临床价值以及影响学特征进行调查和研究。报告如下。
1 资料与方法
1.1 一般资料 选取本院2018 年1 月~2020 年12 月收治的90 例经手术病理确诊为桥小脑角区占位性病变患者,男42 例,女48 例;年龄25~83 岁,平均年龄(53.26±9.92)岁;其中12 例三叉神经瘤患者,18 例脑膜瘤患者,14 例胆脂瘤患者,14 例蛛网膜囊肿患者,32 例听神经瘤患者。患者在参与研究之前,需进行基础资料登记以及数据统计。患者提供亲签研究知情书、参与同意书。纳入标准:①患者符合临床桥小脑角区占位性病变的诊断标准[2];②患者有明显头晕头痛、听力下降、面部麻木等症状表现;③患者无其他恶性肿瘤;④患者不存在严重传染性疾病;⑤患者不存在严重心血管疾病。排除标准:①患者年龄<18 岁;②患者存在严重心脑血管疾病;③患者存在严重肺肾功能障碍[3];④患者存在严重精神障碍;⑤患者存在严重认知障碍者;⑥患者处于妊娠期或是哺乳期。
1.2 方法
1.2.1 CT 检测 使用16 层螺旋CT 机(Siemens)对患者进行检查,确定为高分辨率检查,增强前后对患者均进行轴位CT 扫描检测,进行连续横断面扫描检查,扫描角度参数设置为0°、或是设置为侧面倾斜20°,进行层厚、间距参数设置,均为4~10 mm,成像处理选择冠状面重建技术。针对需要接受造影检查的部分患者,造影剂选择使用欧乃派克,使用剂量为0.2 ml/kg。
1.2.2 MRI 检测 使用1.5T 超导核磁共振(GE Signa)对患者进行检查,所有患者均接受平扫检查。扫描方式为常规轴位,选择正交线圈进行检查,进行仪器参数设置,其中层厚参数为6 mm,间距参数为2 mm,矩阵参数则为256×256。患者均需要接受快速自旋回波T2WI、以及T1WI 检查,选择矢状位成像层面处理,对检测信号等进行常规处理。
1.3 观察指标 比较两种检测方式的病变检出率、患者接受度,分析MRI 检测特征性表现(病变肿瘤的位置、囊变以及信号等情况)[4]。针对两种不同检测的结果,采取面对面访谈形式,调查患者接受度。分为完全接受、一般接受、不接受,接受度=(完全接受+一般接受)/总例数×100%。
1.4 统计学方法 采用SPSS22.0 统计学软件处理数据,计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两种检测方式的病变检出率比较 MRI 检测对三叉神经瘤、脑膜瘤、蛛网膜囊肿、胆脂瘤、听神经瘤的检出率高于CT,差异有统计学意义(P<0.05)。见表1。
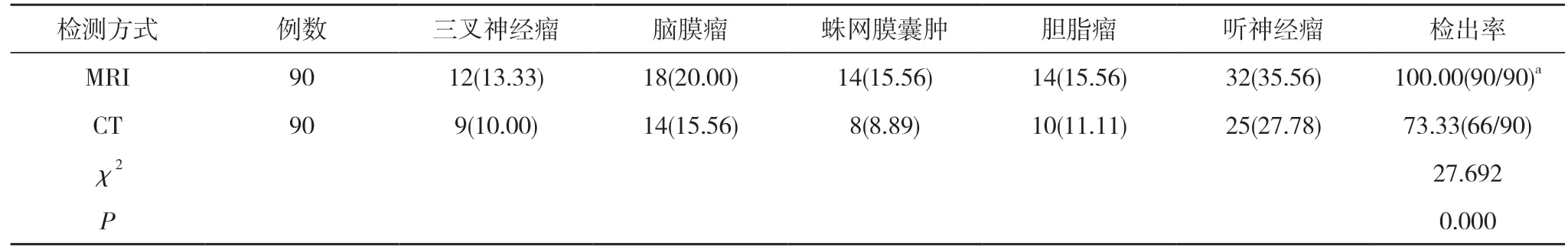
表1 两种检测方式的病变检出率比较[n(%),%]
2.2 患者MRI 检测特征性表现分析 三叉神经瘤表现为囊变、跨中后颅窝以及幕上脑室有积水;脑膜瘤表现为内听道以及周围蛛网膜下腔出现明显扩张、有DWI 高信号、跨中后颅窝、幕上脑室有积水;胆脂瘤表现为囊变、有DWI 高信号以及跨中后颅窝;蛛网膜囊肿表现为囊变;听神经瘤表现为囊变、内听道扩张、周围蛛网膜下腔出现扩张、幕上脑室有积水。见表2。
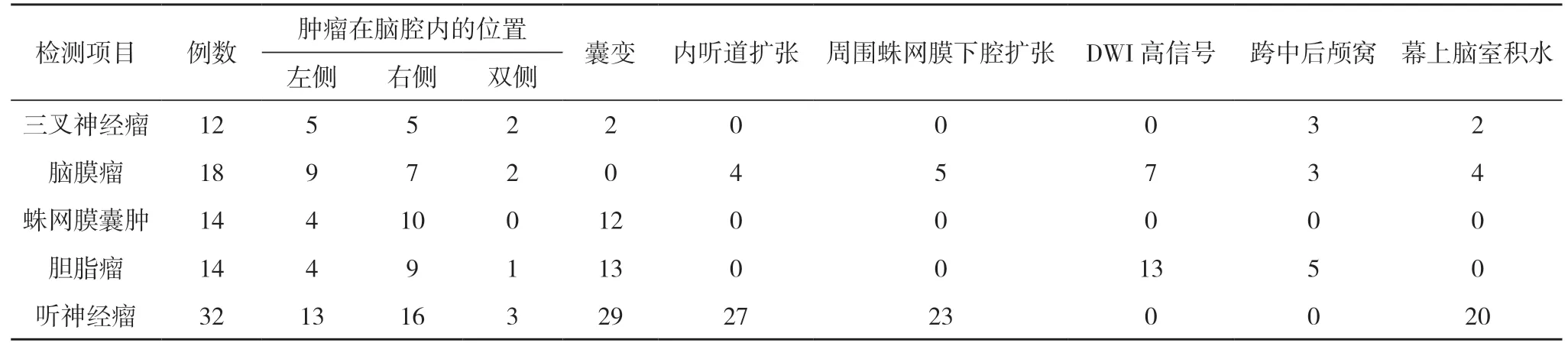
表2 90 例患者MRI 检测特征性表现分析(n)
2.3 两种不同检测方式的患者接受度比较 MRI 检测的患者接受度96.67%高于CT 的88.89%,差异具有统计学意义(P<0.05)。见表3。
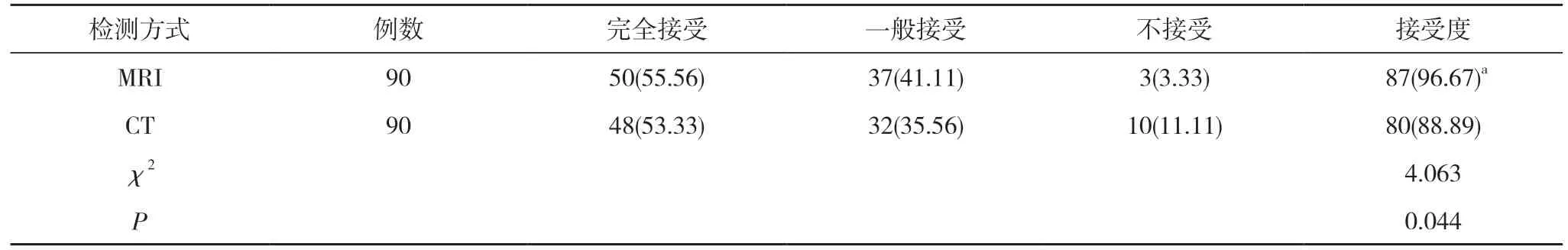
表3 两种不同检测方式的患者接受度比较[n(%)]
3 讨论
桥小脑角区是人体脑部中的一个特殊位置,其表现为不规则的一个立体间隙,主要有桥脑外援、小脑半球前侧外援两部分组成,其处于小脑幕、脑桥臂之间,在相关临床统计数据中明确指出,此处为颅脑肿瘤常见的区域,且发生的颅脑肿瘤种类不一,临床根据桥小脑角区肿瘤位置不同,将其分为脑外以及脑内两种,其中最为常见的就是脑外肿瘤。颅内肿瘤大部分在脑池内出现,部分则发病于周边临近组织后,对桥小脑角区入侵,存在良性以及恶性肿瘤的区别,目前主要以良性肿瘤为主[5]。桥小脑角区中出现频率较高的肿瘤包括脑膜瘤、三叉神经瘤以及蛛网膜囊肿等,同时不常见的包括室管膜瘤、转移瘤等,大部分的颅内肿瘤在发病初期并不存在明显病症,临床诊断难度较大,而快速准确的对患者进行病情诊断,是临床对患者进行有效治疗的重要基础[6]。本次研究中,MRI 检测对三叉神经瘤、脑膜瘤、蛛网膜囊肿、胆脂瘤、听神经瘤的检出率高于CT,差异有统计学意义(P<0.05)。
随着临床影像学技术的不断提升,对于桥小脑角区肿瘤患者的诊断效果也得到了一定的提升。不同类型肿瘤存在着明显的形态特征差异,而其在影像学表现中也存在明显差异。在桥小脑角区的肿瘤中,听神经瘤的出现频率较高,其主要发病于人体内听道口,随着病情发展,其会沿着神经项内听道以及桥小脑角区进行生长,因其阻力较小,同时内听道出现扩大,使得其扩散几率较高,因此临床上多将内听道扩大,作为对听神经瘤进行诊断的一项重要依据[7-9]。本次研究中显示,三叉神经瘤表现为囊变、跨中后颅窝以及幕上脑室有积水;脑膜瘤表现为内听道以及周围蛛网膜下腔出现明显扩张、有DWI 高信号、跨中后颅窝、幕上脑室有积水;胆脂瘤表现为囊变、有DWI 高信号以及跨中后颅窝;蛛网膜囊肿表现为囊变;听神经瘤表现为囊变、内听道以及周围蛛网膜下腔出现扩张、幕上脑室有积水;在桥小脑角区肿瘤发病类型之中,脑膜瘤的发病率较高,仅次于听神经瘤的发病率,脑膜瘤多于蛛网膜中发生,在桥小脑角区的各个位置均可出现,主要发病位置在蛛网膜颗粒等处。桥小脑角区发生脑膜瘤的几率是人体颅内肿瘤发病率的14%,其位置紧贴于硬脑膜,生长方向为幕上方向,该病患者主要为中年女性较多[10-13]。胆脂瘤在临床上也被称为珍珠瘤,其是颅内较为常见的一种外胚层组织肿瘤,主要发病位置在桥小脑角区的前部、中部,该肿瘤多表现为囊性,其周围组织并无明显水肿现象,发病患者多集中在青壮年[14-16]。三叉神经瘤是一种起源为神经鞘膜的肿瘤,其以三叉神经为生长路径,在颅内肿瘤中并不常见,其多会出现囊变[17,18]。蛛网膜囊肿是在颅内肿瘤中较为常见的一种,属于先天性蛛网膜内病变,其内有脑脊液填充,相关研究中认为发病机制是因患者机体发育中的蛛网膜出现开裂,或是脑膜合成失败等情况,导致囊肿出现,后天因素则主要为脑膜炎、或是外伤导致患者蛛网膜粘连,最终囊肿出现[19,20]。同时在调查中发现,MRI 检测的患者接受度96.67%高于CT 的88.89%,差异具有统计学意义(P<0.05)。这项调查结果进一步说明人们对于MRI 的接受度较高,CT 增强检测中,患者出现造影剂不良反应的可能性较高,且检测结果易受到其他因素影响,可能是导致患者对其接受度低的因素。
综上所述,在桥小脑角区占位性病变患者的临床诊断中,MRI 的检测准确率较高,可以对患者病变位置、信号以及组织结构进行准确显示,临床诊断价值较高。
